Нодулярная лимфоидная гиперплазия (НЛГ)
Нодулярная лимфоидная гиперплазия (НЛГ) ― довольно редкое доброкачественное заболевание, характеризующееся множественными узелками в слизистой оболочке различных отделов желудочно-кишечной трубки: тонкой и толстой кишки, а также желудка.
Распространенность этого заболевания до конца неизвестна, оно достаточно часто встречается у детей до 10 лет, однако иногда может наблюдаться и у взрослых лиц.
Классификация НЛГ
Выделяют две формы заболевания:
1) Фокальная НЛГ ― представлена отдельными очагами, локализованными чаще всего в терминальном отделе подвздошной кишки, прямой кишке и других участках желудочно-кишечного тракта
2) Диффузная НЛГ ― для этой формы характерно вовлечение больших участков желудочно-кишечной трубки (например, вся тонкая кишка).
Этиопатогенез НЛГ
Патогенетические механизмы развития НЛГ до сих пор остаются неясными. Однако существуют несколько теорий, которые отличаются друг от друга в зависимости от того, имеется ли у пациента ассоциированное иммунодефицитное состояние или нет.
Так, если у пациента подтвержден иммунодефицит, то образование узелков в слизистой оболочке может быть результатом скопления предшественников плазматических клеток (неспособных к полноценному созреванию В-лимфоцитов).
НЛГ при отсутствии нарушений иммунодефицита может быть связана с иммунной стимуляцией лимфоидной ткани кишечника. Эта гипотеза предполагает наличие постоянных раздражителей (триггеров) в просвете желудочно-кишечной трубки, чаще всего инфекционного происхождения. Повторяющаяся стимуляция иммунных клеток может привести к возможной гиперплазии лимфоидных фолликулов. Такой механизм может объяснить нередкую ассоциацию лямблиоза и Helicobacter pylori с НЛГ (см.ниже).
Клинические проявления НЛГ
Зачастую НЛГ не имеет никаких симптомов и является случайной находкой во время эндоскопического исследования желудка, толстой и тонкой кишки. Однако некоторые исследователи связывают НЛГ с желудочно-кишечными симптомами, такими как хроническая диарея, боль в животе, желудочно-кишечное кровотечение (оккультное или явное, из прямой кишки) и кишечная непроходимость (очень редко). У части пациентов может отмечаться потеря белка и снижение массы тела.

Насколько велик вклад НЛГ в возникновение симптомов, до сих пор остается неясным. Является ли это состояние первопричиной жалоб или НЛГ ― всего лишь случайная находка у пациента с желудочно-кишечной симптоматикой? Вопросов больше, чем ответов.
Ассоциированные с НЛГ заболевания и состояния
Достаточно часто по сравнению с другими лицами НЛГ выявляется у пациентов с иммунодефицитами. Так, 20% больных, страдающих общим вариабельным иммунодефицитом (ОВИД), имеют НЛГ. ОВИД ― заболевание, характеризующееся снижением уровней иммуноглобулинов различных субклассов (G, A, M), нарушенным иммунным ответом из-за снижения выработки антител. Пациенты часто страдают рецидивирующими бактериальными инфекциями дыхательных путей, аутоиммунными заболеваниями и имеют повышенный риск развития онкологических патологий. НЛГ при ОВИД обычно генерализованная, с вовлечением всей тонкой кишки.
НЛГ нередко ассоциирована с селективным дефицитом IgA, который выявляется у 1 из 300-700 лиц европеоидной расы. У таких людей отмечается снижение уровня IgA в крови ниже 0,7 г/л при нормальных или даже повышенных уровнях других иммуноглобулинов. Большинство лиц с селективным дефицитом IgA бессимптомны, однако у части из них встречаются рецидивирующие инфекции верхних дыхательных путей, аутоиммунные заболевания, аллергии и желудочно-кишечные патологии (целиакия, НЛГ).
НЛГ может быть ассоциирована с лямблиозом как у лиц с нормальным иммунным ответом, так и с иммунодефицитом. Триада НЛГ + лямблиоз + снижение уровня гамма-глобулинов известна как синдром Германа (англ. Herman’s syndrome).
Инфекция Helicobacter pylori может быть причиной развития НЛГ с вовлечением желудка и 12-перстной кишки.
НЛГ также нередко встречается у лиц с ВИЧ-инфекцией, может быть ассоциирована с семейным аденоматозом толстой кишки и синдромом Гарднера.
Существуют данные о возможной ассоциации синдрома раздраженного кишечника (СРК) с НЛГ. При этом рядом авторов НЛГ рассматривается как проявление малоактивного воспаления в слизистой оболочке толстой кишке у пациентов с СРК.
Осложнения НЛГ
НЛГ ― заболевание доброкачественное, и крайне редко приводит к развитию осложнений. Однако описаны случаи кишечной непроходимости у лиц с распространенным процессом в тонкой кишке, а также кишечных кровотечений..
Известно, что у лиц с НЛГ повышается риск лимфопролиферативных заболеваний (лимфомы), однако точный риск не установлен.
Диагностика НЛГ
Существует два основных метода диагностики НЛГ:
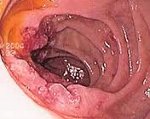
1) Эндоскопический ― выявление узелков различных размеров (2-10 мм, в среднем 5 мм) на слизистой оболочке желудка, тонкой кишки, толстой/прямой кишки. Такие узелки (чаще всего в виде выступающих папул) могут быть обнаружены при гастроскопии (ЭГДС), колоноскопии, энтероскопии или капсульной эндоскопии.
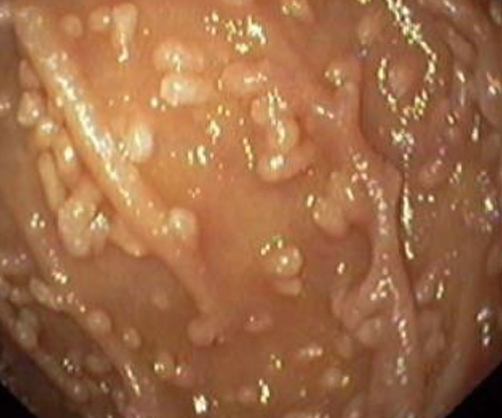
На фото ― НЛГ в 12-перстной кишке.
2) Гистологический метод ― выявление в слизистой оболочке и в поверхностной части подслизистого слоя увеличенных (гиперплазированных) лимфоидных фолликулов, которые обычно формируют группы, и могут практически сливаться между собой.
Дифференциальный диагноз
Дифференциальный диагноз ЛНГ проводится с лимфопролиферативными заболеваниями (лимфома тонкой кишки, желудка). При локализации НЛГ в толстой кишке ее элементы (узелки) могут напоминать аденоматозные полипы.
Важно помнить, что у некоторых пациентов при проведении илеоколоноскопии в подвздошной кишке могут также выявляться лимфоидные фолликулы. В этой зоне концентрация лимфоидных фолликулов максимальная по сравнению с другими отделами кишечной трубки. При этом в отличие от НЛГ узелки (те самые лимфоидные фолликулы) небольших размеров (1-3 мм, реже больше), они располагаются отдельно друг от друга, не сливаясь, между ними видны участки нормальной слизистой. Эти изменения не следует рассматривать как патологию, они ― вариант нормы.
Лечение НЛГ
Сама по себе ЛНГ не требует лечения. В случае, если имеются ассоциированные заболевания (лямблиоз, инфекция Helicobacter pylori), следует провести терапию, направленную на удалению возбудителя.
Прогноз НЛГ
Прогноз НЛГ в целом благоприятный, в большинстве случаев требуется лишь динамическое наблюдение за пациентом.
Гиперплазия слизистой и тканей – причины, симптомы и лечение

Содержание
- Гиперпластические процессы в матке
- Гиперплазия молочных желез
- Гиперплазия желудка
- Гиперплазия лимфоузлов
- Гиперплазия надпочечников
- Гиперплазия печени
- Гиперпластические процессы простаты
- Симптомы гиперплазии щитовидной железы
Гиперплазия – это заболевание, характеризующееся усиленным ростом клеток. Таким образом, может быть гиперплазия ткани, гиперплазия эпителия, гиперплазия слизистой. Разрастание клеток может наблюдаться в любом внутреннем органе человека. В статье мы рассмотрим самые распространенные виды заболевания гиперплазия.
Гиперпластические процессы в матке
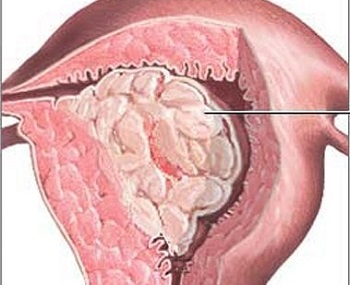
Гиперплазия в гинекологии – достаточно распространенное заболевание. Гиперплазия эндометрия – это болезнь тела матки, при которой наблюдается изменение слизистых и желез маточной оболочки. Другими словами, гиперплазия эндометрия или гиперплазия матки – это разрастание эндометрия, из-за которого он становится толще, чем в норме.
Эндометрием называется внутренний слой матки, снабженный кровеносными сосудами, который постоянно обновляется. Именно к эндометрию крепится эмбрион, поэтому состояние этой ткани очень важно для репродуктивного здоровья женщины.
Гиперплазия матки может быть железистой и железисто-кистозной. Также выделяются аденомиоз гиперплазия и атипическая гиперплазия. Отдельно выделяется патологическое разрастание стенок матки (гиперплазия) – полип.
Почему возникает маточная гиперплазия? Причины разрастания эндометрия выделяют следующие:
- опухоли яичников;
- отсутствие овуляции;
- патологии коры надпочечников;
- патологии гипофиза;
- неправильное применение гормональных противозачаточных средств;
- запущенные хронические воспаления эндометрия.
 Чаще всего возникает из-за гормонального дисбаланса гиперплазия. Причины заболевания кроются в нарушении соотношения эстрогенов и прогестерона. Кроме этого, гиперплазия матки может возникать из-за нарушения обмена веществ – ожирения, снижения толерантности к глюкозе, повышения уровня холестерина.
Чаще всего возникает из-за гормонального дисбаланса гиперплазия. Причины заболевания кроются в нарушении соотношения эстрогенов и прогестерона. Кроме этого, гиперплазия матки может возникать из-за нарушения обмена веществ – ожирения, снижения толерантности к глюкозе, повышения уровня холестерина.
Гиперплазия слизистой матки – это в большинстве случаев доброкачественный процесс, но если запустить заболевание, может обнаружиться атипическая гиперплазия.
Атипическая гиперплазия – это разрастание слизистой матки, при котором в ней в большом количестве наблюдаются измененные железы с атипичными клетками. Это первый признак того, что гиперплазия ткани эндометрия перерождается в рак (аденокарциному).
Аденомиоз – гиперплазия, при которой эндометрий прорастает глубоко во внутренние слои матки. Аденомиоз – гиперплазия внутренняя, вызывающая ухудшение иммунитета, снижение уровня гормонов и функциональности матки. Кроме этого, аденомиоз – гиперплазия, которая часто становится причиной бесплодия. Это происходит из-за того, эндометрий становится рыхлым, и эмбрион не может в нем закрепиться.
Еще одно проявление заболевания гиперплазия – полип на стенках матки. Полип – это такое же разрастание клеток, но его от других гиперпластических процессов отличает наличие ножки, при помощи которой он крепится к тканям матки.
Чаще всего бывает доброкачественной такая гиперплазия – полип только в запущенных случаях перерождается в злокачественное образование. Исключительно хирургическое лечение предполагает такая гиперплазия – полип или полипы, независимо от их природы (доброкачественной или злокачественной) срезают со стенок матки.
Часто проявляется гиперплазия в менопаузе. Это вполне объяснимо, ведь в этот период у женщины наблюдаются постоянные колебания уровня гормонов, ухудшается функция яичников. Лечится такая гиперплазия выскабливанием полости матки, шейки матки и последующим приемом гестагенов.
Как проявляется маточная гиперплазия? Симптомы разрастания эндометрия матки, которые должны вызывать подозрения:
- нарушение менструального цикла;
- дисфункциональное затяжное кровотечение из матки, возникающее во время менструаций или между менструациями. Оно может быть умеренным или обильным;
- межменструальные кровянистые выделения;
- боли в низу живота;
- бесплодие.
Можно сказать, что вполне излечима гиперплазия. Лечение женщин в репродуктивном возрасте, если речь не идет об образовании полипов или предраковом состоянии тканей матки, ограничивается приемом гормонов, проведеним общеукрепляющей терапии. В других случаях женщине показано комплексное лечение: выскабливание полостей матки и гормональная терапия.
Еще один вид разрастания клеток, с которым часто сталкиваются гинекологи в своей практике – гиперплазия плаценты (увеличение плаценты в размерах), заболевание, проявляющееся у беременных женщин и требующее безотлагательного выявления причины и лечения. Плацента обеспечивает нормальное внутриутробное развитие плода, поэтому гиперплазия плаценты может стать причиной задержки ребенка в развитии, появления гемодинамических нарушений, многоводия или маловодия, преждевременных родов.
Гиперплазия плаценты развивается вследствие:
- тяжелого течения анемии;
- сахарного диабета;
- резус-конфликта;
- сифилиса, уреаплазмоза, токсоплазмоза, микоплазмоза, хламидиоза и других инфекций.
Лечится гиперплазия плаценты медикаментозно – женщине могут назначить Актовегин, Курантил, Эссенциале форте. Кроме этого, гиперплазия плаценты требует проведения тщательной диагностики и выявления первопричины заболевания гиперплазия у беременной женщины, которая в основном и определяет ход лечения.
Гиперплазия молочных желез
 Разрастание клеток в груди у женщины (гиперплазия желез и млечных протоков) – довольно распространенное заболевание в последнее время. Чаще всего гиперплазия молочных желез диагностируется в возрасте 20 лет. Выделяют типичную и атипическую гиперплазию груди. Обе эти формы заболевания опасны тем, что при отсутствии ранней диагностики могут привести к раку груди.
Разрастание клеток в груди у женщины (гиперплазия желез и млечных протоков) – довольно распространенное заболевание в последнее время. Чаще всего гиперплазия молочных желез диагностируется в возрасте 20 лет. Выделяют типичную и атипическую гиперплазию груди. Обе эти формы заболевания опасны тем, что при отсутствии ранней диагностики могут привести к раку груди.
Как проявляется такая гиперплазия? Симптомы, которые должны обратить на себя внимание:
- боли в груди;
- уплотнения в груди;
- выделения из сосков;
- нарушения менструального цикла;
- изменения настроения: депрессия, дисфория, лабильность.
Гиперплазия желез, если речь не идет о злокачественном процессе, успешно лечится медикаментозно.
Гиперплазия желудка
Гиперплазия слизистой желудка может быть лимфофолликулярной и полипоидной.
Лимфофолликулярная гиперплазия желудка – это разрастание клеток фолликулярного слоя слизистой желудка. Развивается такая гиперплазия желудка из-за гормональных нарушений, неправильной внутрисекреторной работы. Кроме этого, установлено, что гиперплазия желудка может возникать под действием продуктов тканевого распада, которые перестали разлагаться обычным способом, бластомогенных и канцерогенных веществ.
Полипоидная гиперплазия желудка часто развивается на фоне хронического гастрита, в т.ч. гастрита А, или после длительной запущенной инфекции Helicobacter pylori.
Лечение гиперплазии слизистой желудка обычно назначают медикаментозное, в некоторых тяжелых случаях, когда заболевание запущено, а также при полипоидной форме гиперплазии показано хирургическое лечение.
Гиперплазия лимфоузлов
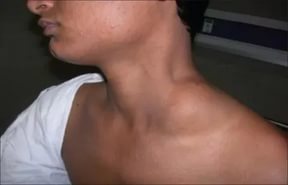 Гиперплазия лимфатических узлов может быть признаком рака различного расположения, по этой причине важно обращать внимание на увеличенные лимфоузлы. Увеличенные над ключицами лимфатические узлы могут свидетельствовать о раке ЖКТ, яичников, яичек, почек, осложненном метастазами.
Гиперплазия лимфатических узлов может быть признаком рака различного расположения, по этой причине важно обращать внимание на увеличенные лимфоузлы. Увеличенные над ключицами лимфатические узлы могут свидетельствовать о раке ЖКТ, яичников, яичек, почек, осложненном метастазами.
Гиперплазия лимфоузлов на шее бывает при опухолях, которые образовались в челюстях или на лице.
Гиперплазия лимфоузлов в паху часто развивается при раковых метастазах в наружных половых органах или опухолях в ногах.
Может быть доброкачественной и злокачественной такая гиперплазия. Симптомы сильного воспаления доброкачественного характера – быстрый рост лимфоузлов, их болезненность и эластичная консистенция. А злокачественные процессы характеризуются длительным постоянным ростом лимфоузлов, высокой их плотностью, отсутствием болезненности.
Гиперплазия лимфоузлов – серьезный симптом, раннее обнаружение которого может помочь своевременной диагностике и лечению различных заболеваний.
Особого внимания требует гиперплазия лимфатических узлов, которые находятся над ключицами, в абдоминальной области, в среднем отделе грудной полости, (медиастинальные лимфатические узлы). Практически во всех случаях это указывает на наличие злокачественного процесса в организме.
Предполагает комплексное и тщательное обследование такая гиперплазия. Лечение должно быть направлено на устранение причины, вызвавшей увеличение лимфоузлов и на снятие воспаления.
Гиперплазия надпочечников
Гиперплазия коры надпочечников – врожденное заболевание, при котором у человека нарушается выработка гормона кортизола. Различными проявлениями известна эта гиперплазия. Симптомы варьируются в зависимости от того, какие гены затронуты. Могут наблюдаться олигоменорея, угри, повышенная утомляемость, бесплодие, гирсутизм. Кроме этого, гиперплазия надпочечников может быть заметна по лабораторным показателям:
- небольшое повышение уровня тестостерона;
- умеренное увеличение уровня сульфата ДГЭА;
- увеличение уровня гормона предшественника кортизола – 17-гидроксипрогестерона.
Гиперплазия надпочечников диагностируется при обследовании у эндокринолога: после анализа крови на содержание гормонов, осмотра пациента, сбора анамнеза.
Гиперплазия печени
Гиперплазия ткани печени может возникать из-за тромбоза сосудов, предоперационной эмболизации, патологического разрастания клеток неясного происхождения. По указанным причинам развивается очаговая гиперплазия печени.
Кроме этого, отдельно выделяется достаточно редкое заболевание – фокальная нодулярная гиперплазия печени, представляющая собой опухоль доброкачественного характера без капсулы.
Гиперплазия ткани печени подлежит в большинстве случаев хирургическому лечению. Исключение составляет фокальная гиперплазия печени, поскольку это доброкачественный процесс. Опухоль держат под наблюдением и только при необходимости проводят биопсию, делают операцию.
Гиперпластические процессы простаты
Гиперплазия эпителия простаты – это доброкачественный процесс. Аденома или ДГПЖ (доброкачественная гиперплазия предстательной железы) – так еще называется гиперплазия предстательной.
Гиперплазия эпителия предстательной железы – это патологическое разрастание тканей и образование узелков в простате. Впоследствии гиперплазия может привести к обструкции (нарушению проходимости) мочевыводящих путей.
Гиперплазия простаты – достаточно распространенное заболевание среди мужчин. Почему развивается такая гиперплазия? Причины этой болезни – гормональные возрастные изменения, нарушение метаболизма тестостерона.
Легко поддается терапии такая гиперплазия. Лечение своевременно выявленного заболевания может быть только медикаментозным – могут быть назначены гормональные или растительные препараты. На более поздних стадиях гиперплазия предстательной лечится исключительно хирургическим путем.
На ранних стадиях гиперплазия предстательной проявляется только на УЗИ – в виде микроскопических узелков. На более поздних стадиях больной может чувствовать дискомфорт или боль в области простаты, могут начаться проблемы с мочеиспусканием.
Симптомы гиперплазии щитовидной железы
Гиперплазия щитовидной железы – это значительное увеличение железы в размерах, не связанное с опухолевым процессом.
Неузловой зоб – так по-другому называется гиперплазия щитовидной. Сложно назвать точно причины, из-за которых развивается гиперплазия щитовидной железы. Нередко гиперплазия щитовидной провоцируется заболеваниями других важных внутренних органов, иногда гиперплазия щитовидной железы возникает сама по себе, без видимых причин.
 Наиболее распространенные причины, вызывающие заболевание гиперплазия щитовидной железы: диффузно-токсический зоб, подострый тиреоидит, тиреоидит Риделя фиброзный, эндемический зоб. Часто развивается гиперплазия щитовидной под влиянием гормональных нарушений, спровоцировавших появление опухолей во внутренних органах. Нередко гиперплазия щитовидной железы сочетается с гипертиреозом, эутиреозом, гипотиреозом.
Наиболее распространенные причины, вызывающие заболевание гиперплазия щитовидной железы: диффузно-токсический зоб, подострый тиреоидит, тиреоидит Риделя фиброзный, эндемический зоб. Часто развивается гиперплазия щитовидной под влиянием гормональных нарушений, спровоцировавших появление опухолей во внутренних органах. Нередко гиперплазия щитовидной железы сочетается с гипертиреозом, эутиреозом, гипотиреозом.
Гиперплазия щитовидной может быть равномерной, когда орган увеличивается пропорционально, или односторонней. Кроме этого, нередко гиперплазия щитовидной железы сопровождается образованием узелков и кист.
Гиперплазия щитовидной может менять плотность органа – железа может стать более плотной или наоборот, мягкой. В некоторых случаях гиперплазия щитовидной железы проявляется как сильное увеличение органа – в три или четыре раза.
Проявляется гиперплазия щитовидной следующим образом:
- железа на ощупь кажется увеличенной;
- появляются неприятные ощущения в области щитовидной железы;
- наблюдаются затрудненное дыхание, глотание, сдавленность в области шеи;
- наблюдаются набухшие сосуды на шее. Этот симптом объясняется тем, что гиперплазия щитовидной железы вызывает давление железы на сосуды.
Лечится гиперплазия щитовидной как медикаментозно, так и хирургическим путем. Назначают лечение только после обследования у эндокринолога, анализа крови, ультразвукового обследования щитовидной железы. В том случае, когда гиперплазия щитовидной не запущена, и ее причиной стало гормональное нарушение, может помочь гормональная терапия. Если же гиперплазия щитовидной железы запущена, орган значительно увеличился, пациенту показана операция – резекция щитовидной железы.
Лимфома кишечника
- Желудок
- Кишечный тракт
- Пищеварение
1. Общие сведения
Лимфоциты – один из важнейших иммунных факторов, представляющий собой разновидность белых кровяных телец (лейкоцитов). Основная задача лимфоцитов заключается в запоминании (иммунная память) и уничтожении чужеродных, зараженных, мутировавших клеток, в том числе опухолевых. Повышенный уровень лимфоцитов в крови при отсутствии клинических проявлений инфекции, – или каких-либо иных симптомов, – рассматривается как возможный ранний признак начавшегося онкопроцесса. Однако в некоторых случаях злокачественно увеличивается концентрация самих лимфоцитов; размножаясь хаотично, неудержимо и неадекватно (по отношению к внутренней ситуации в организме), они накапливаются в лимфоузлах и иных органах, что приводит к развитию специфической клинической картины.
Такого рода патология лимфатической системы обозначается собирательным термином «лимфома» и включает группу редких гематологических болезней. Выделяют два гистологически и клинически разных типа лимфом: лимфогранулематоз Ходжкина (составляет не более одного процента в общем объеме регистрируемой онкопатологии) и т.н. неходжкинская лимфома, которая встречается значительно чаще первого типа (около 70% всех злокачественных лимфом).
Лимфома кишечника, таким образом, – одна из разновидностей лимфомы, которая характеризуется патологически быстрым, прогрессирующим накоплением лимфоцитов преимущественно в кишечнике. Со статистической точки зрения, лимфома кишечника встречается реже любых других вариантов локализации, и практически всегда относится к неходжкинскому типу.
2. Причины
Этиопатогенез лимфом, в том числе лимфомы кишечника, к настоящему времени изучен и прояснен недостаточно.
Считается, что предрасполагающим фактором является общая слабость иммунной системы, т.е. больные, например, с ВИЧ/СПИД однозначно попадают в группу риска. Есть также данные о том, что вероятность «запуска» лимфомы значимо повышается при длительном приеме гормонсодержащих препаратов, а также при наличии кишечного паразитоза (отсюда определенная эндемичность заболевания: в беднейших африканских странах его распространенность выше). Кроме того, установлены определенные возрастные и половые тенденции: пик заболеваемости приходится на категорию лиц старше 50 лет, большинство из которых составляют мужчины.
3. Симптомы и диагностика
Клиническая картина формируется многочисленными и, как правило, значительно выраженными симптомами, ни один из которых, однако, не является патогномоничным (однозначно указывающим на данное заболевание). Диагноз «лимфома кишечника» предполагается на основании специфического сочетания таких проявлений, как значительное увеличение и пальпаторная болезненность лимфатических узлов, болевой синдром (обычно усиливающийся в связи с дефекацией и/или приемом пищи), повышение температуры и общее недомогание, разнообразные диспептические явления, гипергидроз. Иногда отмечается примесь крови в каловых массах. Одна из особенностей лимфомы кишечника, отличающая ее от прочих онкозаболеваний, заключается в быстром появлении и нарастании клинически значимых симптомов, что оставляет шанс на раннюю правильную диагностику.
Следует отметить, что лимфомы кишечника широко варьируют в плане агрессивности, темпов роста, конкретной локализации (обычно это тонкий кишечник, реже толстый, очень редко встречается тотальное поражение всего кишечника), гистологических характеристик, а также стадийности в каждом конкретном случае обращения за помощью.
Решающим методом диагностики является биопсия. Некоторые клинические варианты лимфомы кишечника, особенно в запущенных формах, характеризуются крайне неблагоприятным прогнозом, другие (до 50%) считаются излечимыми.
4. Лечение
При установлении и подтверждении диагноза назначается стандартная схема онкологического лечения, как правило, с хирургическим удалением очагов злокачественного скопления лимфоцитов и обязательной последующей химиотерапией. В настоящее время интенсивно и результативно исследуются возможности инновационных методов лечения (иммунотерапия, HIFU-терапия и т.д.), что дает основания для разумного оптимизма в плане перспектив.
Необходимо подчеркнуть, что прогноз при лимфоме кишечника (как и при любых других онкозаболеваниях) критически зависит от своевременности выявления и идентификации патологии, – тем более, что в данном случае ранняя достоверная диагностика вполне возможна. Поэтому при любом сочетании описанных выше симптомов обратиться к врачу следует немедленно.
Рак тонкой кишки

На тонкую кишку приходится около ¾ общей длины и 90% площади всего пищеварительного тракта. Но злокачественные опухоли здесь встречаются намного реже, чем в пищеводе, желудке, толстой и подвздошной кишке. Общая протяженность тонкой кишки взрослого человека составляет 4,5–6 метров, в ней выделяют три отдела:
- Двенадцатиперстная кишка — самая короткая часть, она начинается от желудка и огибает поджелудочную железу.
- Далее следует тощая кишка.
- Подвздошная кишка впадает в слепую в нижней правой части живота (правой подвздошной области). В этом месте находится илеоцекальный клапан, он обеспечивается движение содержимого только в одном направлении — из тонкого кишечника в толстый.
Почему злокачественные опухоли в тонкой кишке встречаются очень редко? Считается, что на это есть несколько причин. Содержимое тонкого кишечника имеет жидкую консистенцию и очень быстро движется, поэтому оно не раздражает слизистую оболочку. Канцерогены, попавшие с пищей, не успевают навредить. В тонкой кишке очень мало бактерий, но много лимфоидной ткани. В качестве защитных факторов рассматривают щелочной pH и фермент бензпиренгидроксилазу.
Классификация рака тонкой кишки
В тонком кишечнике встречается пять разновидностей злокачественных опухолей:
- Аденокарцинома — только она, строго говоря, и является раком. Эти опухоли развиваются из железистых клеток слизистой оболочки, чаще всего встречаются в тощей и двенадцатиперстной кишке.
- Саркома — злокачественная опухоль из соединительной ткани. Чаще всего встречаются лейомиосаркомы — опухоли из гладких мышц в стенке кишки. Эти опухоли, как правило, поражают подвздошную кишку.
Гастроинтестинальные стромальные опухоли происходят из клеток Кахаля, которые находятся в стенках пищеварительного тракта от пищевода до ануса и обеспечивают моторику — сокращения гладких мышц. - Карциноидные опухоли относятся к группе нейроэндокринных опухолей. Они чаще всего встречаются в подвздошной кишке.
- Лимфомы — опухоли лимфоидной ткани. В тонкой кишке чаще всего встречаются неходжкинские лимфомы, как правило, в тощем и подвздошном отделах.

Причины и факторы риска рака тонкой кишки
Причины заболевания неизвестны: нельзя точно сказать, что именно привело к мутациям в клетке и ее злокачественному перерождению в каждом конкретном случае. Известны лишь факторы, которые повышают риски заболевания:
- Рацион с высоким содержанием жиров и низким содержанием клетчатки.
- Болезнь Крона — хроническое воспалительное заболевание кишечника — повышает риск рака тонкой кишки примерно в 6 раз.
- Целиакия — заболевание, при котором повреждены ворсинки тонкой кишки, и человек не переносит глютен (клейковину) — белок, который содержится во многих злаках.
- Семейный аденоматозный полипоз — наследственное заболевание, при котором в толстом кишечнике находятся сотни и тысячи полипов. Со временем эти полипы с высокой вероятностью могут трансформироваться в злокачественную опухоль, кроме того, повышается риск рака двенадцатиперстной кишки, желудка, щитовидной железы, печени (гепатобластома), поджелудочной железы.
Симптомы рака тонкой кишки
Зачастую опухоль не вызывает каких-либо симптомов. Но даже если симптомы имеются, они неспецифичны и чаще всего свидетельствуют о каком-либо другом заболевании. Нужно посетить врача и провериться, если в течение длительного времени присутствует кровь в стуле, либо стул стал темным, черным, как деготь. Длительные боли в животе, диарея, необъяснимая потеря веса, сильная тошнота и рвота — все это возможные признаки рака тонкой кишки. Точный диагноз можно установить только после обследования.
Диагностика рака тонкой кишки
Осмотреть изнутри двенадцатиперстную кишку можно во время фиброгастродуоденоскопии (ФГДС). Если врач обнаруживает на слизистой оболочке патологически измененный участок, он может сразу провести биопсию и отправить фрагмент ткани на гистологическое, цитологическое исследование.
Для осмотра тощей и подвздошной кишки применяют специальные эндоскопические техники. Во время капсульной эндоскопии пациенту дают проглотить капсулу с миниатюрной видеокамерой. Она проходит по пищеварительному тракту и записывает изображение. При баллонной энтероскопии в тонкую кишку вводят трубку, оснащенную одним или двумя баллонами, внутри нее проводят эндоскоп. Он может выдвигаться из трубки. Во время баллонной энтероскопии можно провести биопсию, остановить кровотечение, удалить небольшую опухоль. Конечную часть тонкой кишки можно осмотреть во время колоноскопии — исследования, во время которого специальный инструмент — колоноскоп — вводят через задний проход.
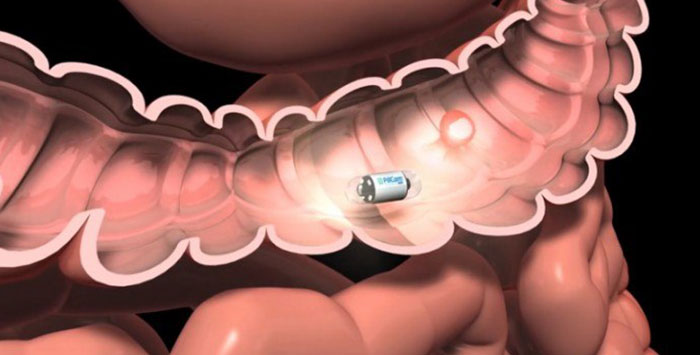
Место сужения в кишечнике может показать рентгенография с контрастным усилением. За некоторое время до того, как сделать рентгеновские снимки, пациенту дают выпить взвесь сульфата бария. Препарат проходит по пищеварительному тракту и создает заметную тень на снимках. Иногда контраст вводят через зонд сразу в двенадцатиперстную кишку. Применяют бариевые клизмы — с помощью такого контрастирования иногда можно осмотреть конечную часть тонкой кишки.
Компьютерную томографию и МРТ применяют для того, чтобы оценить расположение, размеры и количество опухолей, выявить очаги поражения в печени, легких и других органах. Чтобы получить более информативное изображение, применяют контраст: его вводят внутривенно или дают в виде таблетки.
ПЭТ-сканирование помогает найти мелкие метастазы, которые не были обнаружены другими методами. Пациенту вводят сахар с радиоактивной меткой. Так как опухолевым клеткам нужно много энергии, они поглощают этот сахар в намного большем количестве, чем здоровая ткань. Из-за накопления радиоактивной метки опухолевые очаги хорошо заметны на снимках, выполненных с помощью специального аппарата. Зачастую ПЭТ совмещают с КТ.

Стадии рака тонкого кишечника
Выделяют пять стадий аденокарциномы кишечника:
- Стадия 0: «рак на месте». Одиночная небольшая опухоль, которая находится на поверхности слизистой оболочки и не прорастает глубже.
- Стадия I: опухоль глубоко проросла в стенку кишки, но не распространилась на соседние органы.
- Стадия II: опухоль проросла через всю толщу стенки кишки, распространилась в соседние органы.
- Стадия III: раковые клетки распространились в регионарные лимфоузлы.
- Стадия IV: имеются отдаленные метастазы. Чаще всего их обнаруживают в легких, печени.

Лечение рака тонкой кишки
Рак тонкой кишки встречается очень редко, поэтому проведено не так много исследований, которые помогли бы выяснить, какие методы лечения оптимальны в том или ином случае. Аденокарциномы тонкого кишечника похожи на рак толстой кишки, поэтому зачастую их лечат похожими методами. План лечения зависит от типа и стадии опухоли, возраста и общего состояния пациента.
Хирургическое лечение
Операции при раке тонкого кишечника бывают радикальными и паллиативными. Во время радикальной операции хирург удаляет пораженный участок кишки с захватом здоровой ткани выше и ниже, близлежащие лимфатические узлы. Если рак распространился в соседние органы, их тоже удаляют.
Паллиативные операции направлены на то, чтобы улучшить состояние больного. Если опухоль блокирует просвет кишечника, накладывают обходной анастомоз.
Лучевая терапия
Облучение может быть назначено после операции для того, чтобы уничтожить оставшиеся раковые клетки и снизить риск рецидива. Такая лучевая терапия называется адъювантной. Также этот вид лечения применяют при опухолях с метастазами, после рецидива. При запущенном раке лучевая терапия помогает бороться с болью и другими симптомами.
Химиотерапия
Если раковые клетки при аденокарциноме распространились в лимфатические узлы, после операции назначают адъювантную химиотерапию для профилактики рецидива. При аденокарциноме с метастазами химиопрепараты применяют в паллиативных целях, чтобы затормозить прогрессирование опухоли, улучшить состояние пациента, продлить жизнь.
Часто при аденокарциномах назначают комбинации химиопрепаратов:
- FOLFOX: лейковорин + фторурацил + оксалиплатин.
- FOLFORI: лейковорин + фторурацил + иринотекан.
Если после операции происходит рецидив, может быть назначен фторурацил в сочетании с лучевой терапией. Такая терапия называется химиолучевой.
Прогноз выживаемости при раке тонкой кишки
Пятилетняя выживаемость при аденокарциноме тонкой кишки на разных стадиях составляет:
- Стадия I — 70%.
- Стадия II — 55%.
- Стадия III — 30%.
- Стадия IV — 5–10%.
Рак тонкого кишечника
Рак тонкого кишечника – злокачественное опухолевое поражение отделов тонкого кишечника: двенадцатиперстной, тощей или подвздошной кишки. Рак тонкого кишечника проявляет себя диспепсическими расстройствами (тошнотой, рвотой, метеоризмом, спастическими болями в животе), похуданием, кровотечениями, кишечной непроходимостью. Диагностика рака отделов тонкого кишечника может проводиться с помощью ФГДС, рентгенографии, капсульной эндоскопии, колоноскопии, сцинтиграфии ЖКТ, томографии, эндоскопической биопсии, лапароскопии. Лечение рака тонкого кишечника заключается в резекции пораженного участка кишки, иссечении регионарных лимфоузлов и брыжейки, наложении энтероэнтероанастомоза.
- Причины рака тонкого кишечника
- Классификация рака тонкого кишечника
- Симптомы рака тонкого кишечника
- Диагностика рака тонкого кишечника
- Лечение рака тонкого кишечника
- Прогноз и профилактика рака тонкого кишечника
- Цены на лечение
Общие сведения
В структуре злокачественных опухолей пищеварительного тракта рак тонкого кишечника составляет 1-2%. Среди новообразований тонкого кишечника в гастроэнтерологии чаще встречается рак 12-перстной кишки (около 50% случаев); реже – рак тощей кишки (30%) и рак подвздошной кишки (20%). Рак тонкого кишечника – заболевание, поражающее преимущественно мужчин в возрасте старше 60 лет.
Причины рака тонкого кишечника
В большинстве случаев рак тонкого кишечника развивается на фоне хронических ферментативных или воспалительных заболеваний ЖКТ (целиакии, дуоденита, язвенной болезни, энтерита, болезни Крона, неспецифического язвенного колита, дивертикулита) или эпителиальных доброкачественных опухолей кишечника. Преобладающее поражение 12-перстной кишки объясняется раздражающим действием желчи и сока поджелудочной железы на начальный отдел тонкого кишечника, а также его активным контактом с канцерогенами, поступающими в пищеварительный тракт с пищей.
Случаи спорадического или семейного аденоматозного полипоза являются факторами повышенного риска развития рака тонкого кишечника. Вероятность возникновения рака тонкого кишечника выше у курильщиков, лиц, подвергшихся радиационному облучению, страдающих алкогольной зависимостью; людей, в чьем рационе преобладают животные жиры, консервированные продукты, жареная пища.
Существует определенная взаимная зависимость между раком толстой кишки и опухолевым поражением тонкого кишечника.
Классификация рака тонкого кишечника
По характеру роста опухолевой ткани различают экзофитный и эндофитный рак тонкого кишечника. Экзофитные опухоли растут в просвет кишки, вызывая ее сужение и развитие кишечной непроходимости; макроскопически могут напоминать полип или цветную капусту. Эндофитные формы рака инфильтрируют стенку тонкого кишечника в глубину, сопровождаясь кишечным кровотечением, перфорацией и перитонитом.
По гистологической структуре злокачественные опухоли тонкого кишечника чаще представлены аденокарциномой; реже в онкологической практике встречаются саркомы, карциноид, лимфома кишечника.
Согласно клинико-анатомической классификации по международной системе TNM, в развитии рака тонкого кишечника выделяют стадии:
- Tis – преинвазивный рак
- T1 – опухолевая инвазия подслизистого слоя кишки
- Т2 – опухолевая инвазия мышечного слоя кишки
- ТЗ – опухолевая инвазия субсерозного слоя кишки или забрюшинного пространства на участке не более 2-х см
- Т4 – прорастание опухолью висцеральной брюшины, неперитонизированных участков протяженностью более 2-х см, прилежащих к кишке структур или органов.
- N0 и M0 – отсутствие регионарного и отделенного метастазирования
- N1 – метастатическое поражение регионарных лимфоузлов (панкреатодуоденальных, пилорических, печеночных, брыжеечных).
- Ml – наличие отдаленных метастазов в брюшину, печень, сальник, легкие, почки, кости, надпочечники.
Симптомы рака тонкого кишечника
Проявления рака тонкого кишечника характеризуются полиморфизмом, что связано с вариабельностью локализации, гистологии и размеров опухоли. В начальных стадиях беспокоят периодически повторяющиеся спастические боли в животе, неустойчивость стула (поносы и запоры), метеоризм, тошнота и рвота. Отмечается интоксикация, прогрессирующее снижение массы тела, что связано, как с пониженным питанием, так и с ростом опухоли.
Деструктивные процессы при раке тонкого кишечника могут приводить к развитию кишечного кровотечения, перфорации кишечной стенки, попаданию содержимого в брюшную полость и перитониту. Экзофитный рост опухолей часто сопровождается обструктивной кишечной непроходимостью с соответствующей клиникой. При сдавливании опухолью соседних органов может развиваться панкреатит, желтуха, асцит, ишемия кишечника.
Иногда отмечается сращение опухоли с соседними кишечными петлями, мочевым пузырем, толстым кишечником, сальником с образованием единого малоподвижного конгломерата. При изъязвлении и распаде рака тонкого кишечника могут возникать кишечные свищи.
Диагностика рака тонкого кишечника
Диагностический алгоритм при раке тонкого кишечника различной локализации имеет свои особенности. Так, в распознавании опухолей 12-перстной кишки ведущую роль играет фиброгастродуоденоскопия и контрастная рентгеноскопия. Для диагностики опухолей терминального отдела подвздошной кишки информативными могут быть колоноскопия и ирригоскопия.
Важную роль в диагностике рака тонкого кишечника играет рентгенография пассажа бария, позволяющая выявить препятствия на пути продвижения контрастного препарата, участки стенозов и супрастенотического расширения кишки. Ценность эндоскопических исследований заключается в возможности проведения биопсии для последующей морфологической верификации диагноза. Определенный диагностический интерес может представлять проведение селективной ангиографии брюшной полости.
С целью выявления метастазов и прорастания рака тонкого кишечника в органы брюшной полости выполняется УЗИ (печени, поджелудочной железы, почек, надпочечников), МСКТ брюшной полости, рентгенография грудной клетки, сцинтиграфия костей. В неясных случаях целесообразно проведение диагностической лапароскопии.
Рак тонкого кишечника необходимо дифференцировать от туберкулеза кишечника, окклюзии мезентериальных сосудов, доброкачественных опухолей тонкого кишечника, болезни Крона, дистопии почки, забрюшинных опухолей, у женщин – от опухолей придатков и матки.
Лечение рака тонкого кишечника
При операбельности рака тонкого кишечника наиболее эффективно проведение широкой резекции пораженного участка кишки и лимфоузлов, иссечение брыжейки. Протяженность тонкого кишечника позволяет выполнять радикальное удаление опухоли в границах здоровых тканей. Целостность ЖКТ восстанавливается путем наложения энтероэнтероанастомоза (тонкой кишки в тонкую) или энтероколоанастомоза (тонкой кишки в толстую).
При раке 12-перстной кишки показана дуоденэктомия, иногда с дистальной резекцией желудка или резекцией поджелудочной железы (панкреатодуоденальная резекция). При запущенном раке тонкого кишечника, не позволяющем осуществить радикальную резекцию, производится наложение обходного анастомоза между непораженными петлями кишки. Хирургический этап лечения рака тонкого кишечника дополняется химиотерапией; этот же метод может являться единственным способом лечения неоперабельных опухолей.
Прогноз и профилактика рака тонкого кишечника
Отдаленный прогноз при раке тонкого кишечника определяется стадиальностью процесса и гистологической структурой новообразования. При локализованных опухолевых процессах без регионарных и отдаленных метастазов радикальная резекция позволяет достичь 35—40% выживаемости в течение последующего 5-летнего периода.
Профилактика рака тонкого кишечника требует своевременного удаления доброкачественных опухолей кишки, наблюдения у гастроэнтеролога пациентов с хроническими воспалительными процессами ЖКТ, отказ от курения, нормализацию питания.
Диагностика и лечение рака кишечника
Рак кишечника имеет второе название – колоректальный рак. Злокачественные новообразования чаще развиваются в прямой, сигмовидной, нисходящей и восходящей кишке. Реже патологию выявляют в поперечной, слепой кишке, аппендиксе и тонком кишечнике. В Юсуповской больнице раннюю диагностику рака кишечника проводят с помощью новейших диагностических процедур и точных методов лабораторной диагностики.
При выявлении злокачественной опухоли кишечника в виде рака в начальной стадии онкологического процесса врачи клиники онкологии проводят комплексную терапию. Она включает следующие компоненты:
Инновационные оперативные вмешательства;
Химиотерапию эффективнейшими лекарственными средствами, обладающими минимальным спектром побочных эффектов;
Лучевую терапию с помощью новейшей аппаратуры, позволяющей целенаправленно воздействовать на опухоль, не повреждая окружающие ткани.
При отсутствии технической возможности провести радикальную операцию проводят паллиативные хирургические вмешательства.
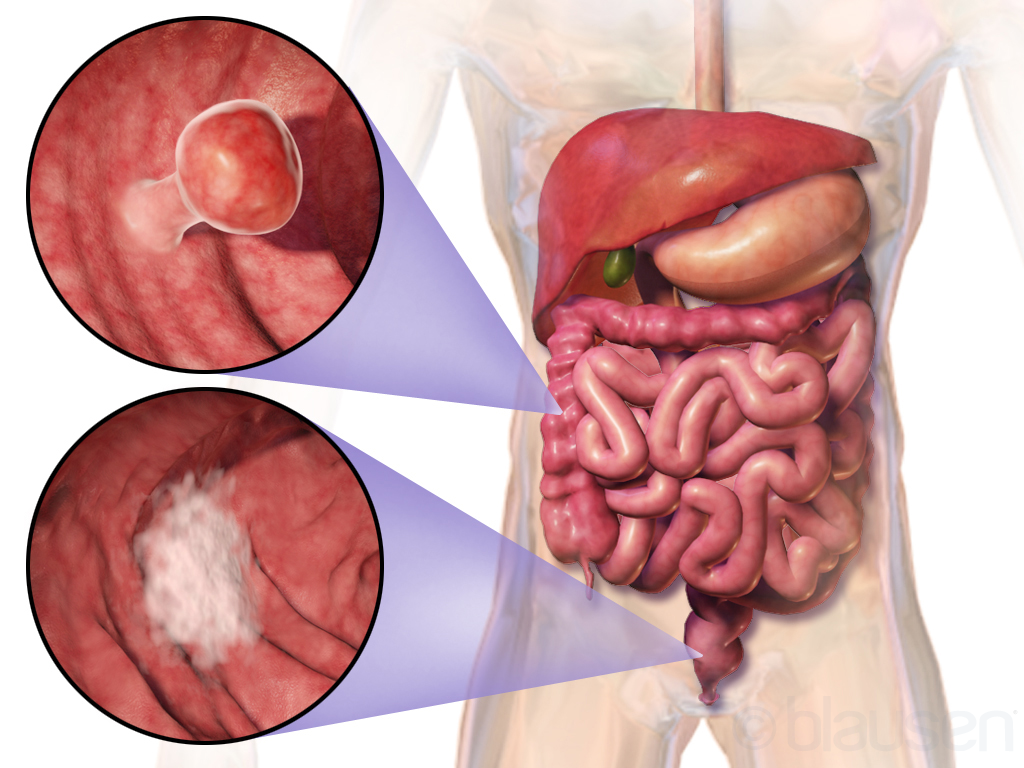
Причины возникновения рака кишечника
Причины
Описание
Генетическая предрасположенность к развитию рака автоматически включает человека в группу риска. При наличии рака в семейном анамнезе человеку необходимо особенно бережно относиться к своему здоровью, вовремя лечить заболевания.
Различные болезни кишечника
Развитию рака часто предшествуют воспалительные и опухолевые заболевания слизистой оболочки кишечника: полипы, аденомы, болезни Крона, язвенный колит. Данные заболевания не являются злокачественными, но могут создавать условия для появления раковых клеток.
Употребление в пищу слишком жирной пищи, большого количества простых углеводов, отсутствие продуктов с клетчаткой приводит к появлению запоров. Плотные каловые массы способны нарушать целостность стенок кишечника, вызывая микротрещины и нарушая его работу. Это может приводить к перерождению здоровых клеток в злокачественные.
Сигареты, алкоголь, наркотики являются канцерогенами и провоцируют перерождение клеток.
Влияние окружающей среды
Загрязненная атмосфера, постоянный контакт с вредными веществами (асбест, ртуть и др.), способны вызывать рак различных органов и систем.
Сколько развивается рак кишечника – вопрос индивидуальный. Это будет зависеть от общего состояния здоровья человека и интенсивности влияния провоцирующего фактора.
Какой бывает рак в кишечнике

В злокачественную опухоль может переродиться доброкачественное новообразование – аденома кишечника. Она образуется у пациентов, которые страдают хроническим колитом, язвой или гастритом. В кишечнике образуются и другие доброкачественные новообразования: полипы, фибромы, липомы, ангиомы.
Стадии рака кишечника
Выделяют 4 стадии рака кишечника. Они отличаются в зависимости от степени прогрессирования заболевания и клинических проявлений. На 1-2 стадиях симптомы бывают незаметны для больного, хотя в это время онкологический процесс поражает все больше здоровой ткани. В этом и заключается сложность рака кишечника. Больной обращается к врачу на 3-4 стадиях, когда заболевание уже очень сложно вылечить.
Клиницисты выделяют 4 стадии рака кишечника:
На первой стадии рака заболевание не проявляется клиническими симптомами. Незначительные признаки интоксикации пациент относит к обычному недомоганию. На слизистой кишечника или под слизистой оболочкой образуется небольшое плотное образование. Метастазы в лимфатические узлы отсутствуют.
На второй стадии рака опухоль перекрывает просвет кишечника на треть или половину. Могут поражаться ближайшие к новообразованию лимфатические узлы, но отдалённых метастазов нет.
Третья стадия рака кишечника проявляется нарушением работы кишечника, которое вынуждает человека обратиться к врачу. Злокачественное новообразование перекрывает просвет кишечника полностью или на одну треть. Атипичные клетки выявляют в удалённых от опухоли лимфатических узлах. Метастазы отсутствуют.
Симптомы рака кишечника
Колоректальный рак имеет множество клинических проявлений, что иногда становится причиной диагностических ошибок. Большую роль в выявлении рака кишечника на ранней стадии играет профессионализм врачей, которые впервые сталкиваются с пациентом. Симптоматика заболевания включает появление крови в кале, боли или неприятные ощущения в области живота, диарею, потерю веса. Симптоматика развития опухоли кишечника имеет схожесть с симптомами хронического расстройства пищеварения, симптомами других заболеваний – это часто становится причиной несвоевременной постановки диагноза.

На ранней стадии заболевания пациенты предъявляют жалобы на хроническую усталость, редкие или частые позывы к дефекации. В анализе крови уменьшается количество эритроцитов и гемоглобина. Вначале терапевты не могут установить причины прогрессирующей анемии. В связи с тем, что симптоматика рака кишечника схожа с признаками других заболеваний, вызывающих хроническое расстройство пищеварения, врачи часто несвоевременно устанавливают точный диагноз. Если опухоль перекрывает просеет кишки, развивается кишечная непроходимость. Она проявляется прекращением отхождения кала и газов, вздутием кишечника. Развиваются признаки «острого живота». В этом случае хирурги выполняют ургентную операцию.
Первые признаки и симптомы рака кишечника на ранней стадии
Степень выраженности симптомов рака кишечника возрастает по мере роста и распространения опухоли. Первые признаки рака кишечника на ранней стадии почти не привлекают внимания больного, слабо выражены. Патологические признаки, которые указывают на развитие злокачественного заболевания – это появление слизи и крови в кале.
В начале проявления опухоли кровь выделяется в виде прожилок, затем количество крови в кале возрастает, появляются сгустки, иногда со зловонным запахом. Цвет кровянистых выделений – от темного окраса до почти черного цвета. Очень часто у больных раком кишечника в начальных стадиях роста опухоли развивается тахикардия.
Проявления рака кишечника в зависимости от его вида
Морфологи различают следующие гистологические виды рака кишечника:
Аденокарцинома чаще локализуется в толстой кишке. Она проявляется быстрой утомляемостью, повышением температуры тела, постоянными запорами, интенсивными болями в животе.
При наличии карциномы кишечника у пациентов возникает боль и ощущение распирания в животе, запоры или поносы. У них ухудшается аппетит, появляются слизистые и кровянистые выделения из заднего прохода.
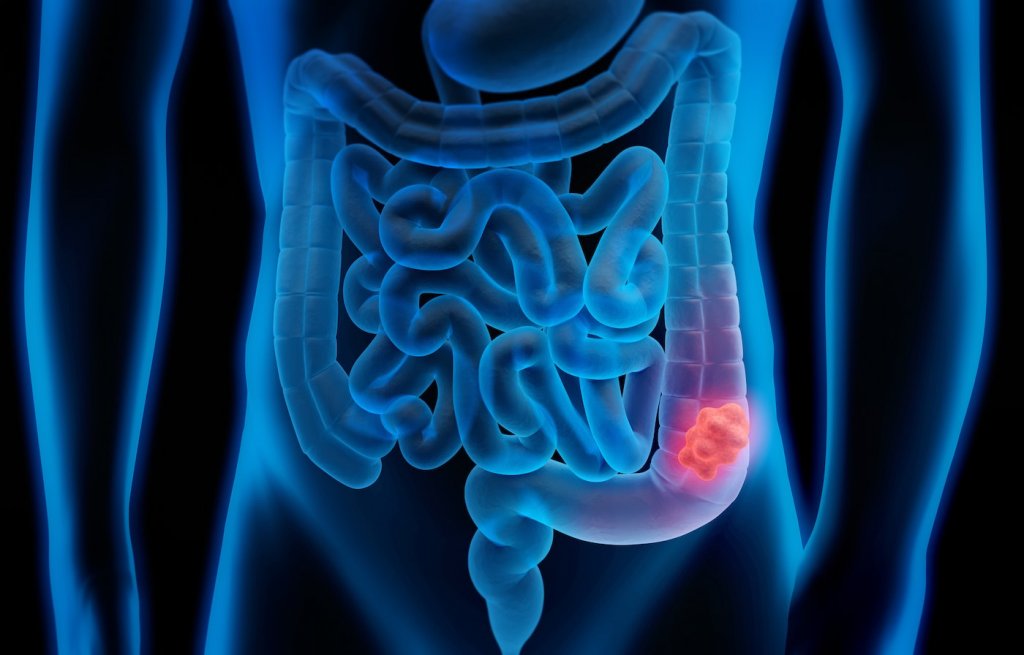
Лимфома кишечника проявляется отсутствием аппетита, тошнотой, вздутием живота, хронической усталостью. У пациентов увеличивается образование в кишечнике газов, повышается температура тела, развивается анемия.
Для саркомы характерны расстройства стула, появление изжоги, крови в кале. Пациентов беспокоит боль при прохождении каловых масс через кишечник, интенсивные боли внизу живота, периодические боли, которые возникают после принятия неудобной позы или еды.
Рак кишечника у женщин и мужчин
Признаки онкологии кишечника у мужчин и женщин встречаются одинаково часто, они совсем немного уступают раку груди у женщин и раку желудка и легких у мужчин.
Первые признаки рака кишечника у женщин
У женщин онкологи чаще выявляют рак ободочной кишки. Симптомы рака кишечника у женщин могут появиться в любом возрасте, но риск его развития возрастает после 40 лет. Самый высокий процент заболевших отмечается в возрасте от 60 лет и старше.
Наиболее частая причина рака ободочной кишки у женщин – перерождение кишечных полипов. Опухоль чаще возникает у женщин с отягощённой наследственностью, ведущих малоподвижный образ жизни, употребляющих в пищу много мяса (особенно говядины).
Симптомы заболевания появляются спустя два года от начала развития патологического процесса. Пациенток беспокоит боль в животе, вздутие, нарушение стула. При прогрессировании болезни опухоль даёт метастазы в лимфатические узлы, влагалище и другие органы.

На ранних стадиях развития рака кишечника симптомы и проявления у женщин не отличаются от симптомов заболевания раком у мужчин. Появляются запоры, боль может отдавать в область прямой кишки. Более поздние проявления рака кишечника характеризуются недержанием стула, сильными болями в области кишечника, боли могут беспокоить в области влагалища, заднепроходного отверстия.
Развивается рвота, появляются урогенитальные свищи. Метастазирование опухоли в область мочевого пузыря проявляется новыми симптомами – изменением мочи. Моча становится мутной, приобретает запах кала. Из-за постоянных кровотечений развивается анемия, может развиться тяжелая форма заболеваний мочевого пузыря и почек.
У женщин дополнительно могут возникать нарушения менструального цикла, изменение вкусовых предпочтений.
Причины и симптомы рака кишечника у мужчин
У мужчин чаще встречается рак прямой кишки. Заболевание просто диагностировать, но в связи с тем, что его симптомы напоминают признаки другой патологии кишечника, пациенты поздно обращаются за медицинской помощью. Причины визита к врачу, следующие:
Кровь на поверхности кала;
Изменение формы и консистенции каловых масс;
Боль в заднем проходе;
Поносы или запоры.
Симптомы рака кишечника у мужчин являются классическими и сочетают в себе нарушение работы ЖКТ, но при метастазировании часто поражается простата.
При пальцевом исследовании проктологи определяют опухолевидное образование. Наиболее частая причина рака кишечника у мужчин – курение, злоупотребление спиртными напитками, кулинарные предпочтения (употребление в пищу жирной, острой, жареной пищи). Рак кишечника у мужчин может развиться на фоне полипов кишечника, неспецифического язвенного колита, ожирения, нелеченного геморроя.

Метастазы
При раке кишечника чаще всего первой метастазируется печень. Это происходит на 4-ой стадии заболевания. Прогноз рака кишечника 4 стадии с метастазами будет зависеть от степени поражения тканей и органов. При прохождении лечения и соблюдении рекомендаций врача больной может прожить еще около 2-х лет.
Метастазы рака кишечника 4 стадии могут поражать забрюшинное пространство и брюшину, органы малого таза, поджелудочную железу, мочевой пузырь, легкие. Неблагоприятные симптомы метастазов в кишечнике будут следующими:
Прорастание опухоли в жировую клетчатку;
Перфорирование толстой кишки;
Распространение раковых клеток на соседние органы;
Наличие раковых клеток с низкой степенью дифференцировки.
Диагностика рака кишечника
Очень важна точная диагностика рака кишечника для составления адекватной результативной терапии. В Юсуповской больнице онкологи проводят диагностику рака кишечника с помощью современного оборудования, обладающего высокой разрешающей способностью. Обследование пациента начинают с пальцевого исследования прямой кишки. Этот простой диагностический метод позволяет выявить рак прямой кишки.
Затем гастроэнтерологи применяют рентгенологические и эндоскопические методы исследования: ректороманоскопию, колоноскопию. Во время ректороманоскопии врач проводит осмотр слизистой оболочки прямой кишки. В некоторых случаях исследуются дистальные отделы сигмовидной кишки. С помощью колоноскопии оценивают состояние толстой кишки. Во время эндоскопического исследования хирург проводит биопсию обнаруженных новообразований. Фрагменты патологически изменённых тканей отправляют на гистологическое исследование.

Для ранней диагностики рака кишечника в Юсуповской больнице определяют уровень онкомаркеров – белковых соединений, которые вырабатываются в организме при развитии опухолевого процесса:
СА19-9, CA 72-4, LASA – P – маркеры рака желудочно-кишечного тракта;
CA 125 – позволяет выявить новообразования сигмовидной кишки;
CYFRA 21-1 – образуется при наличии рака прямой кишки.
SCC – позволяет выявить плоскоклеточный рак анального канала.
CA 242 – определяется в случае образования рака прямой и толстой кишки.
АФП – образуется при опухолях прямой и сигмовидной кишки;
РЭА – является чувствительным маркером рака толстой кишки.
С помощью онкомаркеров можно заподозрить рак кишечника до появления клинических проявлений заболевания.
Как лечится рак в кишечнике
Лечение рака кишечника является комплексным. Оно включает оперативное вмешательство и последующую химио-, радио- или лучевую терапию, а также реабилитацию. Многолетний опыт онкологов Юсуповской больницы помогает достигать оптимального эффекта лечения даже в самых сложных случаях.
Методами лечения рака кишечника являются:
- Хирургическое вмешательство. Операция может выполняться абдоминальным (открытым) способом, а также малоинвазивными методами: эндоскопия, лапароскопия, радиохирургия (гамма-нож и кибер-нож). Выбор метода лечения будет зависеть от стадии заболевания, локализации опухоли, ее размеров. Прогноз после операции опухоли кишечника значительно улучшается, поскольку снижается вероятность метастазирования;
- Лучевая и радиотерапия терапия при раке кишечника. Назначаются для остановки роста злокачественных клеток и прогрессирования заболевания. Могут применяться до и после операции;
- Химиотерапия при раке кишечника. В лечении используется ряд препаратов, вызывающих гибель раковых клеток. Данные препараты негативно влияют и на здоровые клетки, поэтому у химиотерапии есть много неприятных побочных реакций (выпадение волос, постоянная рвота). Для поддержки организма параллельно назначают иммуностимуляторы.
При выполнении должного лечения у пациентов значительно увеличиваются шансы на продление жизни.
Прогноз
При опухоли (аденокарцинома, карцинома, саркома) кишечника продолжительность жизни будет зависеть от масштабов развития онкологического процесса. Прогноз рака кишечника напрямую зависит от того, на какой стадии было начало лечение. На результаты терапии также могут влиять дополнительные факторы:
- Возраст пациента;
- Состояние его организма;
- Реакция на проводимое лечение;
- Сопутствующие заболевания.
Прогноз аденокарциномы кишечника и других злокачественных опухолей, которые нарушают работу желудочно-кишечного тракта и всего организма, принято считать в рамках пятилетней выживаемости после успешной терапии. В зависимости от стадии, прогноз аденокарциномы, саркомы и карциномы кишечника составляет:
- Первая стадия: 95%;
- Вторая стадия: 75%;
- Третья стадия: 50%;
- Четвертая стадия: 5%.
Методы лечения рака постоянно совершенствуются, что значительно увеличивает продолжительность жизни после проведенной терапии.
Профилактика
В настоящее время не существует препаратов, которые могли бы предотвратить рак кишечника. Профилактика злокачественных опухолей состоит из комплекса мероприятий:
Отказа от вредных привычек;
Умеренных физических нагрузок;
Контроля хронических заболеваний;
Для профилактики рецидива важно соблюдать рациональное питание при раке кишечника. Питание при онкологии кишечника должно включать все микроэлементы и витамины для нормальной работы организма. Диета при раке кишечника включает большое количество продуктов, содержащих клетчатку (фрукты, овощи, цельнозерновые злаки) для исключения застойных процессов в кишечнике. Из рациона следует исключить продукты с красителями и другими искусственными наполнителями, высоким содержанием жиров, простых углеводов. Диета при онкологии кишечника позволит наладить пищеварение, что значительно улучшит самочувствие человека.
Рекомендации по лечению рака кишечника
В Москве успешное лечение рака кишечника выполняют в Юсуповской больнице. Это многопрофильный медицинский центр, который специализируется на лечении онкологических заболеваний и выполнении реабилитации пациентов. В больнице создано специальное отделение – клиника онкологии, где работают лучшие специалисты Москвы, занимающиеся лечением рака любой локализации и стадии. Высокая квалификация и большой опыт врачей, современное оснащение позволяют выполнять лечение рака кишечника любой сложности и добиваться максимального результата.
Лимфома кишечника: симптомы и лечение рака тонкой кишки
- Издательство «Медиа Сфера»
- Журналы
- Подписка
- Книги
- Об издательстве
- Рекламодателям
- Доставка / Оплата
- Контакты
Центральный клинический госпиталь федеральной таможенной службы России, Москва
Центральный клинический госпиталь федеральной таможенной службы России, Москва
Кафедра эндоскопической хирургии факультета последипломного образования Московского государственного медико-стоматологического университета
Центральный клинический госпиталь федеральной таможенной службы России, Москва
MALT-лимфома тонкой кишки, осложненная перфорацией и перитонитом: клиническое наблюдение
Журнал: Эндоскопическая хирургия. 2012;18(4): 36-38
Дасаев Н. А., Ларин С. В., Курганов И. А., Байбакова Т. И. MALT-лимфома тонкой кишки, осложненная перфорацией и перитонитом: клиническое наблюдение. Эндоскопическая хирургия. 2012;18(4):36-38.
Центральный клинический госпиталь федеральной таможенной службы России, Москва





Центральный клинический госпиталь федеральной таможенной службы России, Москва
Центральный клинический госпиталь федеральной таможенной службы России, Москва
Кафедра эндоскопической хирургии факультета последипломного образования Московского государственного медико-стоматологического университета
Центральный клинический госпиталь федеральной таможенной службы России, Москва
MALT-лимфомы (опухоли лимфоидной ткани, ассоциированной со слизистыми оболочками) относятся к В-клеточным неходжкинским лимфомам (НХЛ), происходящим из маргинальной зоны, наряду с маргинальными лимфомами селезенки и нодальными лимфомами маргинальной зоны. Причем MALT-лимфомы являются наиболее распространенным типом лимфом маргинальной зоны, составляя 50—70% всех наблюдений [1, 2].
Следует отметить, что поражения желудочно-кишечного тракта при НХЛ отмечаются, по данным литературы, в 4—25% случаев всех экстранодальных локализаций патологического процесса. В то же время число НХЛ среди всех злокачественных новообразований желудочно-кишечного тракта (ЖКТ) составляет от 1 до 10%. MALT-лимфомы в структуре НХЛ желудочно-кишечной локализации занимают 6—11% [2—4].
Наиболее часто встречающейся формой MALT-лимфом ЖКТ является MALT-лимфома желудка, которая составляет 30—40% от всех случаев данного заболевания. Поражения кишечника обнаруживаются у 4—8% пациентов с MALT-лимфомами, причем в тонкой кишке заболевание встречается в 2 раза чаще, чем в толстой. Среди внекишечных локализаций MALT-лимфом ведущее значение имеют поражения области головы и шеи, кожи, легких, щитовидной и молочных желез [5—7].
Основная роль в патогенезе MALT-лимфом, по современным представлениям, отводится хроническому воспалительному процессу, приводящему к накоплению аутореактивной лимфоидной ткани, многократному делению В-клеток с увеличением числа цитогенетических нарушений, что ведет к развитию злокачественного образования [2, 6]. Главными причинами хронического воспалительного процесса как индуктора развития MALT-лимфом считают аутоиммунные процессы и наличие персистирующей инфекции. Для лимфом, локализующихся в ЖКТ, доказана связь между инфицированностью Helicobacter pylori и риском развития MALT-лимфом желудка (H. pylori при MALT-лимфоме желудка выявляется у 90% больных). Кроме того, выявлена корреляция между наличием Helicobacter jejuni и развитием лимфом двенадцатиперстной кишки [5, 6, 8]. Существуют сообщения, в которых указывается на повышение вероятности заболевания у больных с хроническим вирусным гепатитом С [8]; приводятся данные о возможности появления лимфом кишечника на фоне целиакии [9].
С точки зрения клинической картины заболевания MALT-лимфомы ЖКТ характеризуются длительным бессимптомным течением, а также могут сопровождаться рядом неспецифических симптомов. При поражении желудка заболевание может протекать под видом гастрита, при локализации в кишечнике основными жалобами пациентов могут быть чувство дискомфорта в животе, умеренные периодические боли, диспепсические явления. В ряде случаев отмечается появление признаков мальабсорбции [2, 6, 10, 11].
Среди осложнений MALT-лимфом кишечника ведущую роль играет кишечная непроходимость, которая, по некоторым данным, развивается у 70—80% больных. Другие острые угрожающие жизни состояния, такие как перфорация опухоли и кровотечение встречаются относительно редко (в 1—3% случаев) [2, 4, 7].
Принципы лечения MALT-лимфом ЖКТ зависят от локализации образования и стадии злокачественного процесса. При поражении желудка основной методикой лечения является антихеликобактерная терапия, которая в 50—80% случаев позволяет достичь ремиссии. В случае неэффективности эрадикационной терапии, а также при высокой степени злокачественности опухоли рекомендуется комбинированное лечение (химиотерапия, лучевая терапия, хирургическое вмешательство) [3, 5, 6]. При локализации лимфомы в кишечнике применяются хирургические методики, лучевая, моно- и полихимиотерапия, комбинированное лечение. Роль хирургического лечения лимфом тонкой и толстой кишки особенно высока в связи со значительной долей осложнений, требующих срочного хирургического вмешательства [1, 2, 8].
Мы располагаем опытом лечения пациентки с MALT-лимфомой тонкой кишки, впервые выявленной при перфорации опухоли и развитии клинической картины перитонита. Приводим наше наблюдение.
Больная П., 70 лет, 16.04.2012 госпитализирована в хирургическое отделение Центрального клинического госпиталя федеральной таможенной службы России (ЦКГ ФТС) с жалобами на выраженные боли в животе, усиливающиеся при изменении положения тела, кашле, на тошноту, общую слабость.
Из анамнеза известно, что пациентка с 26.08.2010 по 09.09.2010 находилась на стационарном лечении в терапевтическом отделении ЦГК ФТС по поводу лихорадки и анемии неясного генеза. Лихорадка впервые появилась в августе 2010 г., характеризовалась вечерними подъемами температуры тела до 39,0—39,5 °С, ночной потливостью. Уровень гемоглобина в крови при госпитализации составлял 98 г/л. С 1980 г. у больной диагностирован хронический вирусный гепатит С, с 1989 г. — целиакия. После проведения курса антианемической терапии больная по собственному желанию была выписана на амбулаторное лечение. Однако в связи с продолжающейся лихорадкой 20.09.2010 пациентка была госпитализирована в стороннее медицинское учреждение, где в процессе обследования были отвергнуты гематологическая, онкологическая и ревматологическая причины заболевания. В качестве возможного фактора, вызывающего лихорадку, были названы энтерит, не уточненный на фоне целиакии, или абсцесс неясной локализации. От дальнейшего обследования в данном учреждении здравоохранения больная отказалась и 11.11.2010 вновь поступила в терапевтическое отделение ЦКГ ФТС с продолжающейся ежевечерней лихорадкой. При этом пациентка отмечала, что за предшествующие 3 мес похудела на 10 кг. В результатах лабораторных анализов обращали внимание лейкоцитоз (до 12 тыс.) с палочкоядерным сдвигом (до 22%), гипопротеинемия (50 г/л), положительная реакция на скрытую кровь в анализе кала. За время пребывания в стационаре были проведены эзофагогастродуоденоскопия (поверхностно-атрофический гастрит, признаки атрофической дуоденопатии), колоноскопия (единичный дивертикул ободочной кишки), компьютерная томография органов брюшной полости и малого таза (признаки энтерита, количественное увеличение лимфатических узлов (ЛУ) брыжейки тонкой кишки, гепатомегалия, жировой гепатоз), энтерография (дефектов наполнения не выявлено). Больная также неоднократно осматривалась специалистами-консультантами из сторонних отделений терапевтического профиля. Из лечебных мероприятий пациентке проводилась массированная антибиотикотерапия со сменой антибактериальных препаратов (цефтриаксон, амикацин, тиенам). После назначения каждого из препаратов наблюдалась положительная динамика в виде нормализации температуры тела, снижения лейкоцитоза, однако после отмены антибиотика симптоматика возвращалась. В связи с данной картиной заболевания была начата терапия преднизолоном ex juvantibus, при проведении которой был получен регресс лихорадки. Больная 30.12.2010 была выписана под амбулаторное наблюдение с рекомендациями продолжить прием преднизолона. Диагноз: целиакия с синдромом мальдигестии III степени, вторичная железодефицитная анемия средней степени тяжести, хронический вирусный гепатит С, класс А, многоузловой эутиреоидный зоб II степени, кисты почек, цисциркуляторная энцефалопатия II степени, атеросклероз брахицефальных артерий, синдром вегетативной дистонии.
С 12.01.2011 по 19.01.2011 в терапевтическом отделении ЦГК ФТС было проведено контрольное обследование. Из жалоб у пациентки сохранялась умеренная общая слабость, температура тела на фоне приема стероидных гормонов оставалась нормальной. Была отмечена прибавка в весе на 2 кг. При выписке было рекомендовано продолжить прием преднизолона.
В ходе настоящей госпитализации в хирургическое отделение госпиталя при осмотре больной определялась резко выраженная болезненность при пальпации во всех отделах живота, который был умеренно вздут. Положительные симптомы раздражения брюшины определялись во всех отделах. В анализах крови выявлены лейкоцитоз (16,7 тыс.), гипопротеинемия (44 г/л). По результатам рентгенографии органов грудной клетки и обзорной рентгенографии брюшной полости диагностирована правосторонняя нижнедолевая пневмония. Данных, подтверждающих горизонтальные уровни жидкости, кишечные арки, свободный газ в брюшной полости, не получено.
Учитывая клиническую картину диффузного перитонита, больную после кратковременной подготовки в условиях реанимационного отделения в экстренном порядке оперировали. Хирургическое вмешательство начато с проведения диагностической лапароскопии. При ревизии в брюшной полости во всех отделах до 500 мл гноевидного мутного выпота, наложения фибрина. Петли тонкой и толстой кишки гиперемированы, отечные, вяло перистальтируют, умеренно раздуты. С учетом распространенности и степени выраженности процесса решено произвести конверсию доступа. Произведена среднесрединная лапаротомия. Со стороны печени, желчного пузыря, поджелудочной железы, желудка, толстой кишки патологии не выявлено. При ревизии тонкой кишки на расстоянии 1,5 м от илеоцекального угла обнаружено циркулярное утолщение стенки кишки до 4—5 мм на протяжении 6 см без нарушения проходимости. В центре образования определялось перфоративное отверстие до 2 мм, откуда поступало кишечное содержимое. В брыжейке тонкой кишки в проекции опухоли определялся пакет ЛУ, увеличенных до 2—4 см, мягкоэластичной консистенции. Интраоперационный диагноз: перфорация опухоли тонкой кишки. Разлитой фибринозно-гнойный перитонит. Произведено: резекция участка тонкой кишки с опухолью с отступом по 20 см в стороны от образования; клиновидная резекция брыжейки тонкой кишки с ЛУ. Культи кишки прошиты с использованием аппаратного шва, наложен анастомоз бок-в-бок, окно в брыжейке ушито узловыми швами. В тонкую кишку на 30 см заведен назоинтестинальный зонд. Произведены санация и дренирование брюшной полости, лапаротомная рана послойно ушита наглухо.
Течение послеоперационного периода осложнялось наличием у пациентки внебольничной нижнедолевой пневмонии. Проводилась дезинтоксикационная, массивная антибактериальная терапия, физиотерапия. На фоне лечения пневмония разрешилась. Швы сняты на 11-е сутки после операции, рана зажила первичным натяжением. При контрольном УЗИ органов брюшной полости свободной жидкости, затеков, инфильтратов не выявлено. Температура тела при выписке в пределах нормы. Гистологическое исследование операционного материала: крупноклеточная лимфома (MALT-лимфома) тонкой кишки с изъязвлением и перфорацией стенки кишки. В краях резекции и ЛУ брыжейки признаков опухолевого роста не обнаружено. В ЛУ определяется неспецифическая реактивная гиперплазия по В-клеточному типу. Пациентка выписана 04.05.2012 в удовлетворительном состоянии под наблюдение онколога по месту жительства.
Таким образом, представленный случай из практики демонстрирует не самый типичный вариант течения такого редкого заболевания, как MALT-лимфома тонкой кишки. У пациентки в течение длительного времени существовала весьма выраженная симптоматика, характер которой, однако, не позволил предположить и определить лимфому тонкой кишки. И несмотря на то что локализация патологического процесса при ранее производившихся обследованиях была определена верно, природа заболевания до возникновения хирургического осложнения выяснена не была. Это связано в первую очередь с низкой доступностью тонкой кишки для стандартных эндоскопических и визуализационных методов исследования, в то время как такие методики, как интестиноскопия и капсульная эндоскопия остаются малораспространенными. Интересным также представляется, что больная в течение длительного времени страдает целиакией и хроническим вирусным гепатитом С, которые, как сообщается, повышают риск развития лимфом кишечника.
В итоге следует отметить, что различные заболевания тонкой кишки, в том числе MALT-лимфома, обусловливают необходимость более широкого внедрения современных эндоскопических технологий, что может предотвратить при длительном течении патологического процесса развитие угрожающих жизни состояний и способствовать проведению хирургического лечения в плановом порядке, если имеются показания к выполнению операции.





