Забрюшинные опухоли
Вам поставили диагноз: забрюшинная опухоль?
Наверняка Вы задаётесь вопросом: что же теперь делать?
Подобный диагноз всегда делит жизнь на «до» и «после». Все эмоциональные ресурсы пациента и его родных брошены на переживания и страх. Но именно в этот момент необходимо изменить вектор «за что» на вектор «что можно сделать». Очень часто пациенты чувствуют себя безгранично одинокими вначале пути. Но вы должны понимать – вы не одни. Мы поможем вам справиться с болезнью и будем идти с Вами рука об руку через все этапы вашего лечения.
Предлагаем Вашему вниманию краткий, но очень подробный обзор забрюшинной опухоли. Его подготовили высоко квалифицированные специалисты Абдоминального отделения МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Филиалы и отделения где лечат забрюшинную опухоль
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отдел торакоабдоминальной онкохирургии
Заведующий отделом – д.м.н. Олег Борисович Рябов
Контакты: (495) 150 11 22
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отделение лучевого и хирургического лечения заболеваний абдоминальной области
Заведующий отделением -к.м.н. Леонид Олегович Петров
Контакты: (484) 399-30-08
Общие сведения об опухолях забрюшинного пространства (в малом тазу)
Большинство онкологических опухолей малого таза имеют локальную форму возникновения и развития, то есть появляются в определенных органах, расположенных в малом тазу. К таким органам можно отнести прямую кишку, матку у женщин, мочевой пузырь, предстательную железу у мужчин.
Забрюшинная опухоль встречается у людей любого возраста, но, как правило, такие заболевания встречаются у людей в возрасте от 40 до 60 лет. При этом у мужчин забрюшинная опухоль диагностируется реже, чем у женщин.
Самыми сложными в лечении являются опухоли, поражающие несколько органов. Однако такие заболевания встречаются крайне редко. Пространство малого таза содержит большое количество эмбриогенетично-разнообразные ткани. Именно это и способствует развитию различных форм злокачественных опухолей.
Значительно реже возникают злокачественные опухоли, которые не связаны с органами. Как правило, такие образования причисляются к разным видам сарком. Такой вид новообразований диагностируется на том этапе, когда опухоль начинает воздействовать на органы: прямую кишку, урогенитальные органы, кости и сосуды.
Классификация опухолей забрюшинного пространства (в малом тазу)
Забрюшинным пространством называют пространство между задним листком брюшины, диафрагмой, мышцами спины, позвоночником и мышцами, выстилающими дно малого таза. В этой анатомической зоне локализуются поджелудочная железа, почки, надпочечники, мочеточники, часть двенадцатиперстной кишки и часть толстого кишечника. Пространство между органами заполнено клетчаткой, в которой располагаются нервные сплетения, лимфоузлы, лимфатические и кровеносные сосуды. Забрюшинная клетчатка разделена фасциями на несколько отделов.
Опухолями забрюшинного пространства считаются любые узлы, расположенные в данном пространстве за исключением новообразований, происходящих из перечисленных выше органов, а также метастатических поражений лимфоузлов и опухолей, прорастающих в забрюшинное пространство из других анатомических зон (например, из брюшной полости). В основе наиболее популярной классификации забрюшинных опухолей, созданной Аккерманном в 1954 году, лежат гистогенетические особенности неоплазий. Согласно этой классификации различают три больших подгруппы таких новообразований: мезодермальные, нейрогенные и происходящие из элементов эмбриональных тканей.
Мезодермальные забрюшинные опухоли:
Происходящие из жировой ткани: липомы (доброкачественные) и липосаркомы (злокачественные).
Происходящие из гладкомышечной ткани: лейомиомы (доброкачественные) и лейомиосаркомы (злокачественные).
Происходящие из поперечно-полосатой мышечной ткани: рабдомиомы (доброкачественные) и рабдомиосаркомы (злокачественные).
Происходящие из соединительной ткани: фибромы (доброкачественные) и фибросаркомы (злокачественные).
Происходящие из кровеносных сосудов: гемангиомы (доброкачественные) и ангиосаркомы (злокачественные), гемангиоперицитомы (доброкачественные и злокачественные).
Происходящие из лимфатических сосудов: лимфангиомы (доброкачественные) и лимфангиосаркомы (злокачественные).
Происходящие из остатков первичной мезенхимы: миксомы (доброкачественные) и миксосаркомы (злокачественные).
Неясного гистогенеза: ксантогранулемы (доброкачественные).
Нейрогенные забрюшинные опухоли
Происходящие из оболочек нервов: нейрофибромы (доброкачественные), нейролемоммы (доброкачественные и злокачественные).
Происходящие из симпатических нервных ганглиев : ганглионевромы (доброкачественные) и ганглионейробластомы (злокачественные).
Происходящие из хромаффинных и нехромафинных клеток параганглиев и внеогранно расположенных участков ткани надпочечников: параганглиомы (доброкачественные, злокачественные), феохромоцитомы, рак из клеток надпочечников.
Забрюшинные опухоли из эмбриональных остатков : тератомы, хордомы.
Симптомы опухолей забрюшинного пространства (в малом тазу)
Различные симптомы возникают при появлении и развитии рака слепой кишки и его расположении в ректосигмоидальной части. Проявление симптомов зависит от размеров образования, наличия таких осложнений, как кровотечение, непроходимость кишечника, прободение. Наиболее характерным симптомом считается анемия, вызванная кровотечением из опухоли. Кроме этого, человек с раком слепой кишки может чувствовать частое головокружение, общую слабость. Отмечается бледность и тахикардия. В более сложных ситуациях отмечаются ноющие непрекращающиеся боли справа внизу живота.
Ранние симптомы рака слепой кишки: отсутствие аппетита, снижение массы тела, пищеварительное расстройство. При существенном снижении веса можно говорить о прогрессивном развитии злокачественного образования.
Забрюшинная опухоль сигмовидной кишки характеризуется появлением непроходимости кишечника. У большинства пациентов отмечается изменение консистенции кала, в нем могут наблюдаться сгустки крови и слизи.
Если злокачественное образование возникло в прямой кишке, то симптомы очень незаметные для человека. Среди ранних проявлений болезни можно ответить чувство неполного выхода каловых масс из кишечника. Бывает возникновение кровотечения. Пациенты могут указывать на тянущие и схватывающие боли внизу живота. Как правило, такие боли не сильные.
Причины возникновения опухолей забрюшинного пространства (в малом тазу)
Виды опухолевых новообразований могут изменяться в зависимости от возраста мужчины или женщины. У девочек в первые недели жизни наблюдается влияние плацентарных эстрогенов от матери. В этом состоянии они могут стать причиной возникновения кист на яичниках. В возрасте полового созревания опухоль малого таза у женщин может возникать из-за застоя крови в менструальный период, если наблюдается заращивание девственной плевы. Из-за этого могут образовываться злокачественные образования в матке и яичниках.
В возрасте от 18 лет у женщин может наблюдаться расширение матки в период беременности и при наличии миомы. Опухоль малого таза у женщин может возникать в области яичников, если наблюдается патологическая беременность. Кроме того, рак может возникнуть в фаллопиевых трубах вследствие частых воспалительных процессов.
Опухоль малого таза у женщин возникает чаще всего в период завершения репродуктивной функции.
Опухоль малого таза у мужчин может возникать в виде заболеваний предстательной железы. Рак предстательной железы считается самым часто встречающимся злокачественным новообразованием у лиц мужского пола.
Диагностика опухолей забрюшинного пространства (в малом тазу)
У женщин и мужчин забрюшинная опухоль проявляет себя одинаковыми симптомами. Как правило, это боли в нижней части живота, запоры, обнаружение крови в кале. У некоторых больных обнаруживается анемия, связанная с внутрибрюшным кровотечением.
Опухоль малого таза у женщин, возникающая в матке, проявляет себя в виде кровотечения из внутренних половых органов, боли в тазовых органах, реже характерно возникновение эктопической беременности и трофобластической болезни.
При таком заболевании, как эндометриоз, возникают боли в период менструации. У молодых девушек с ранним началом менструального цикла может быть диагностировано гормонопродуцирующая опухоль яичников. У девушек с запоздалым началом менструального цикла возможно развитие маскулинизирующих новообразований яичников. В период окончания менструации у лиц женского пола с наличием менометрорагии может развиваться злокачественная опухоль малого таза у женщин.
Диагностика опухолей забрюшинного пространства (в малом тазу)
Если опухоль малого таза у женщин не выявлена при клиническом осмотре, то назначаются специальные способы обследования. Такое же обследование назначают, если опухоль малого таза у мужчин не обнаружена при общем осмотре. Обследования назначаются при наличии симптомов.
Первоначальным методом исследования назначают УЗИ. Если ультразвуковое исследование не дало полной картины ситуации, то можно применить МРТ и КТ для выявления злокачественных новообразований. При выполнении МРТ забрюшинная опухоль даже небольших размеров будет обнаружена.
Если выявлена забрюшинная опухоль плотного состава, нестандартной формы с содержанием вкраплений, очень важно сделать исследования ткани на раковые клетки. Опухоль малого таза у женщин, а именно злокачественные образования в яичниках, диагностируются онкомаркерами.
Лечение опухолей забрюшинного пространства (в малом тазу)
Забрюшинная опухоль, возникшая в тканях малого таза, может быть вылечена только с помощью хирургического вмешательства. Если опухоль малого таза у мужчин задействовала несколько органов, то оперативное вмешательство является крайне сложным. К сожалению, проводить вмешательство такой сложности не под силу многим врачам, и даже опытные доктора отказываются проводить операции. Такое вмешательство может повлечь частичное или полное отсечение мочевого пузыря, прямой кишки и репродуктивных органов у женщин. Если опухоль малого таза у мужчин и женщин поразила кости и крупные сосуды, то заболевание считается неизлечимым.
Опухоль малого таза у мужчин и женщин, поражающая толстый кишечник, лечится путем отсечения больной части кишки. Способ отсечения зависит от местоположения начального образования и наличия метастаз. Перед назначением операции внимательно обследуют органы брюшной полости. Размер вырезаемой части кишки зависит от размера опухоли. Если забрюшинная опухоль исходит из слепой или сигмовидной кишки, то требуется удаление больной части кишки с оставлением и соединением здоровых частей.
Опухоль малого таза у мужчин в сигмовидной кишке требует отсечение самой сигмовидной кишки, нижней части ободочной, сосудов.
Заключение
Любая забрюшинная опухоль требует проведения определенного количества капельниц химиотерапии. Даже после того, как забрюшинная опухоль была удалена, лечение химиотерапией продолжается необходимое количество времени.
Каждому следует помнить, что при появлении ранних симптомов, рекомендуется незамедлительное обращение к врачу. При раннем диагностировании заболевания, забрюшинная опухоль может быть абсолютно вылечена без серьезного хирургического вмешательства.
Не забывайте, что забрюшинная опухоль хоть и серьезное заболевание, но поддается лечению, поэтому не следует затягивать поход к онкологу. При этом забрюшинная опухоль довольно просто диагностируется при помощи УЗИ, МРТ и КТ.
Филиалы и отделения Центра, в которых лечат опухоли забрюшинного пространства (в малом тазу)
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов. Однако надо помнить, что тактику лечения определяет консилиум врачей.
В Отделе торакоабдоминальной онкохирургии МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделом – д.м.н. Олег Борисович Рябов
Контакты: (495) 150 11 22
В Отделении лучевого и хирургического лечения заболеваний абдоминальной области МРНЦ имени А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделением –к.м.н. Леонид Олегович Петров
Контакты: (484) 399-30-08
- Вакансии
- Нормативные документы
- Работа с обращением граждан
- Перечень лекарственных препаратов
- Контролирующие организации
- Политика конфиденциальности
- Виды медицинской помощи
- Как записаться на прием / обследование
- Порядок и условия получения медицинской помощи
- О правилах госпитализации
- Дневной стационар
- Психологическая помощь
- Страховые организации
- О предоставлении платных медицинских услуг
- Права пациента
ФГБУ “НМИЦ радиологии”
МНИОИ им. П.А. Герцена
тел.:+7 (495) 150-11-22
НИИ урологии и интервенционной
радиологии им. Н.А. Лопаткина
тел.:+7 (499) 110-40-67
Симптомы рака

Онкология является одним из самых известных неизлечимым заболеванием. Рак – это злокачественная опухоль, при которой происходит хаотичное размножение клеток, сопровождающееся инвазией в подлежащие ткани и метастазированием в отдаленные органы с током лимфы или крови. Если говорить простым языком, то недуг вызывает мутацию клеток. Раковые клетки не умирают в теле человека, а скапливаются и тем самым образуют опухоль. Это может произойти в теле любого человека – болезнь не выбирает жертву по полу или цвету кожи. Однако есть один важный фактор – общее состояние организма и иммунитета, от этого зависит, справится ли наше тело с борьбой с больными клетками или нет.
В большинстве случаев онкология воспринимается пациентами как смертный приговор. Но не все раковые образования приводят к гибели. Часть заболевших все же избавляется от недуга и вспоминают об этом как о страшном сне. Однако есть и большое количество летальных исходов.
Врачи выделяют несколько типов рака в зависимости от пораженного органа. Злокачественная опухоль может в любом органе человека, потому рак можно назвать группой заболеваний.
Виды рака:
- Меланома – поражение кожных покровов;
- Лейкоз – образование в кроветворной системе;
- Карцинома – поражение эпителиальной ткани органа;
- Лимфома – поражение лимфатической системы;
- Саркома – злокачественная опухоль в нервной, соединительной или опорной ткани тела.
Существуют и другие виды заболевания, такие как тератома, глиома, хориокарцинома, бластома. Но они встречаются намного реже, чем те, которые перечислены выше. Но в этом и состоит их опасность – они не исследованы так хорошо, поэтому они чаще приводят к летальному исходу.
Свидетельствовать о наличии онкологии могут самые разные симптомы. Они также зависят от органа, который поразил недуг. Список симптомов рака очень большой, поэтому стоит подробно разобраться в этом вопросе.
Симптомы рака кишечника
Это одна из разновидностей злокачественных опухолей, расположенная на слизистой оболочке толстой кишки. Сегодня такой недуг занимает второе место по распространенности у людей старше 45 лет. Рак кишечника отличается от других онкологических заболеваний более тяжелым течением, серьезными осложнениями и неблагоприятными прогнозами. Локализация рака кишечника может быть любой, так как опухоль образовывается на слизистой оболочке любого участка кишечника.
Главная сложность – полное отсутствие острых болезненных проявлений на начальной стадии. Из-за этого люди поздно обнаруживают наличие недуга, примерно половина случаев обнаруживаются на поздних стадиях.
При раке кишечника симптомы у женщин и мужчин одинаковы, но разнятся у всех в зависимости от локализации опухоли. Случай, при котором новообразование возникает в подвздошной, тощей и двенадцатиперстной кишках – достаточно редкое явление. В таком случае появляются следующие симптомы:
- Отвращение к пище;
- Изжога;
- Отрыжка;
- Тошнота;
- Болезненность в любой части живота;
- Чувство давления в желудке;
- Окрашивание кала в темный цвет.
Если раковая опухоль находится в толстом кишечнике, то заболевшего беспокоят следующие симптомы:
- Нарушение функционирования кишечника;
- Развитие анемии;
- Схваткообразные боли в животе;
- Нерегулярный стул (запор сменяется диареей);
- Вздутие левой части живота;
- Развивается частичная непроходимость кишечника.
Симптомы рака прямой кишки
Такой недуг развивается на фоне предшествующего хронического заболевания. Люди, имеющие хроническую патологию кишечника, должны проходить регулярное медицинское обследование. Это требуется для того, чтобы обнаружить заболевание на ранних стадиях и избежать осложнения.
В начале симптомы выражаются не ярко, однако регулярное их появление должно насторожить и послужить поводом для обследования. О раке кишки свидетельствуют следующие симптомы:
- Анемия;
- Боли;
- Общая усталость;
- Слизистые или гнойные выделения;
- Острые боли в нижней части живота и промежности, возникающие до дефекации и во время нее;
- Ложные позывы к дефекации;
- Недержание газа и кала;
- Выделение крови при дефекации.
Особенно опасным является наличие крови в кале – стоит отметить, этот симптом не относится к ранним, он свидетельствует об уже развитой в организме опухоли, однако нередко именно он становится первым, обращающим на себя внимание пациента.
Симптомы рака желудка
Специалисты относят рак желудка к одному из самых распространенных типов онкологии. Однако, как и в предыдущих случаях, выявить его наличие достаточно сложно. Клиническая картина сглажена, патологию легко перепутать с обычным недомоганием. Первые симптомы рака желудка не дают выявить патологию до поздних стадий.
Первые признаки заболевания:
- Слабость;
- Снижение работоспособности;
- Апатия;
- Вялость;
- Упадок сил;
- Легкий дискомфорт;
- Изжога;
- Приступы тошноты и рвоты;
- Отрыжка воздухом;
- Головная боль;
- Тяжесть в области живота.
- Резкое и беспричинное похудение;
- Анорексия;
- Вздутие живота;
- Кровотечение;
- Узелки;
- Зоб;
- Тошнота и рвота;
- Чувство быстрого насыщения;
- Желтуха;
- Анемия.
Симптомы рака поджелудочной железы
Долгое время заболевание протекает бессимптомно. Зачастую первые жалобы появляются уже на поздних стадиях, когда опухоль сдавливает соседние органы, приводит к перекрытию просвета протоков, интоксикации организма продуктами распада.
Первые симптомами рака поджелудочной железы:
- Тяжесть и дискомфорт в верхних отделах живота;
- Жажда;
- Апатия;
- Быстрая утомляемость;
- Потеря аппетита;
- Повышение уровня сахара в крови;
- Частый жидкий стул.
Симптомы рака молочной железы
Человеческие молочные железы состоят из трех типов тканей – соединительной, жировой и железистой. Раком груди же называют злокачественную опухоль, которая развивается в железистой ткани. Существует миф, что этот недуг преследует только женскую часть населения, однако это не так, мужчины с таким диагнозом есть. Однако у женщин такой тип онкологии встречается в 100 раз чаще. Мутации, приводящие к развитию онкологии, бывают наследственными и приобретенными.
Как и многие другие злокачественные опухоли, рак груди развивается бессимптомно. Зачастую недуг обнаруживается самими больными или выявляется случайно при проведении профилактических исследований. Специалисты выделяют целый ряд симптомов рака груди:
- Появление пальпируемого образования, выделения из соска;
- Наличие асимметрии из-за изменения размеров пораженной железы;
- Сморщивание груди;
- Уплощение кожи над опухолью;
- Появление «лимонной корки»;
- Симптом Форга – на стороне поражения сосок находится выше, чем на здоровой молочной железе;
- Симптом Краузе – сосок утолщен, складки ареолы заметно выражены;
- Покраснение;
- Кровяные или гнойные выделения;
- Отек.
Признаки и симптомы рака печени
В России ежегодное число вновь диагностированных случаев за последние 10 лет выросло с 3500 до 5000. Мужчины болеют в 3 раза чаще, чем женщины.
Рак печени – это злокачественная опухоль, развивающаяся из клеток печени в результате их трансформации. Недуг развивается на фоне длительного воспаления в органе, обычно у пациентов с циррозом. Специалисты разделяют заболевание на первичный и вторичный рак. Они имеют одинаковые признаки. Симптомы недуга неспецифичны и могут встречаться при других заболеваниях, например, при гепатите, циррозе, раке желчных протоков
Ранние признаки злокачественной опухоли печени:
- Запоры и поносы;
- Сниженный аппетит;
- Постоянное недомогание и усталость;
- Снижение веса;
- Ощущение дискомфорта из-за вздутия живота;
- Тошнота, иногда рвота;
- Озноб;
- Повышение температуры.
Симптомы рака печени:
- Расстройство ЖКТ проявляются как изменение стула – диарея, запор или метеоризм;
- Боли в животе из-за роста опухоли;
- Высокая концентрация жидкости в животе;
- Резкая потеря веса;
- Желтуха.
Симптомы рака горла
Заболевание характеризуется появлением злокачественного эпителиального новообразования, которое поражает разные отделы гортани.
Среди наиболее распространённых причин рака горла и негативных факторов, провоцирующих болезнь, можно обозначить следующие:
- Длительное курение;
- Частое употребление спиртных напитков;
- Значительные изменения в тканях, наличие доброкачественных образований – кисты, фибромы, невылеченное воспаление в организме;
- Постоянное вдыхание вредных газов, кислот, щёлочи, бензина и выхлопных газов, а также попадание в лёгкие пыльного воздуха.
В течение первых нескольких месяцев пациенты ощущают:
- першение в горле;
- сухость;
- ощущение присутствия инородного тела.
Позднее присоединяется следующая симптоматика:
- нарушение глотания;
- утомляемость;
- глухой голос;
- боль при глотании;
- утренняя боль при глотании, а позднее – постоянная.
Стоит отметить, что такая симптоматика также может говорить о наличии ларингита и фарингита. Клиническая картина при поражении этой области следующая:
- слабость и охриплость голоса;
- быстрая утомляемость при голосовой нагрузке;
- позднее – трудности при дыхании, афония.
Симптомы рака легких
Рак легких – злокачественная опухоль, источником которой являются клетки бронхиального и альвеолярного эпителия. Это опасное заболевание характеризуется неконтролируемым ростом клеток в тканях лёгкого, склонностью к метастазированию. При отсутствии лечения процесс развития опухоли может распространиться за пределы легкого в близлежащие или отдаленные органы.
Причиной рака легких, в подавляющем большинстве случаев, становится долгосрочное курение. Реже вероятностью заболевание проявляется у людей, которые не имеют этой вредной привычки. В этом случае можно всему виной сочетание генетических факторов и воздействие радона, асбеста, вторичного табачного дыма или других форм загрязнения воздуха.
Специалисты выделяют следующие симптомы заболевания:
- Сильный частый кашель;
- Кашель с выделением крови;
- Боль в груди;
- Большой стаж курильщика;
- Изменение голоса – хрипота;
- Свистящее дыхание;
- Резкая потеря веса.
Любая раковая опухоль помимо локальной симптоматики вызывает интоксикацию организма, при локализации очага в легких эти проявления особенно выражены.
Симптомы рака шейки матки
Один из самых распространенных видов онкологии среди женщин. Этот вид злокачественной опухоли возникает в основном в возрасте 35-55 лет. Реже в более молодом возрасте.
На ранних стадиях опухоль не дает о себе знать. Врачи выделяют следующие основные симптомы рака матки:
- Обильные вагинальные кровотечения, которые возникают после визита к гинекологу, полового акта, в период менопаузы, в промежутках между месячными;
- Кровянистые или гнойные выделения с резким и неприятным запахом;
- Продолжительные спазмические боли внизу живота и области матки, отдающиеся в пояснице;
- Тазовые боли во время полового акта и излишняя сухость влагалища;
- Резкая потеря в весе за несколько недель;
- Присутствие крови в моче и резкое учащение мочеиспускания;
- Отечность конечностей;
- Беспричинное высокое потоотделение;
- Повышение температуры без признаков простуды (37,5 и 37,8℃).
Симптомы рака кожи
Рак кожи – злокачественное новообразование, представляющие серьезную угрозу здоровью. С каждым годом число пациентов с этим диагнозом неуклонно растет. Основным симптомом этой злокачественной опухоли является появление новообразования в виде небольшого уплотнения, окрашенного в тёмно-коричневый, красный или даже чёрный цвета, хотя окрас опухоли может особо и не отличаться от цвета здоровой кожи.
Врачи выделяют следующие основные симптомы:
- Кровотечения и образование язв;
- Изменение цвета кожи;
- Боль в области образования, которая может усиливаться при надавливании;
- Жжение и зуд;
- Болезненность и увеличение лимфоузлов рядом с опухолью;
- Уплотнение области кожи.
Симптомы рака яичников
Это злокачественная опухоль, которая возникает из-за бесконтрольного роста клеток в ткани яичников. В начале недуг протекает бессимптомно и даёт о себе знать только на поздних стадиях.
Специалисты выделяют следующие основные симптомы:
- Болевой синдром, вызванный перекрутом ножки опухоли;
- Слабость;
- Вздутие живота;
- Недомогание;
- Ухудшение аппетита;
- Нарушение функционирования ЖКТ – метеоризм, запоры и тошнота;
- Развитие асцита;
- Развитие опухолевого плеврита;
- Сердечно-сосудистая и дыхательная недоста
- точность;
- Отеки нижних конечностей;
- Тромбозы;
- Метастазы в печени легких и костях.
Симптомы рака мозга
Это онкологическое заболевание также может протекать бессимптомно и поражает ткани и участки головного мозга. Такой недуг встречается реже чем другие опухолевые заболевания. Он отличается своим стремительным развитием и метастазированием.
Признаки рака головного мозга подразделяются на общемозговые, то есть проявляющиеся при всех без исключения видах заболевания, и очаговые, по совокупности которых можно составить первичное представление о локализации новообразования.
К общим симптомам рака головного мозга относят:
- внезапные головокружения, тошнота и рвота, обморочные состояния;
- ощущение постоянной усталости, сонливость;
- появление проблем со зрительным восприятием – расплывчатость картины и галлюцинации;
- появление постоянных головных болей, которые усиливаются при резких движениях головы и не снимаются лекарствами;
- нарушение ориентации в пространстве и координации.
Симптомы рака почки
Заболевание может быть представлено одной опухолью почки. В некоторых же случаях встречаются одновременно поражения обеих почек, или 2 или более опухоли в одном органе. Раковые клетки провоцируют разрушение здоровой почечной ткани, за счёт которой в дальнейшем они растут. Токсины, выделяемые в процессе роста опухоли, приводят к отравлению организма, которое может закончиться летальным исходом.
Ряд основных симптомов при онкологии почек:
- Повышенного артериального давления;
- Нарушение белкового обмена;
- Истощение или снижение массы тела;
- Гипертермии;
- Лихорадки;
- Изменения в крови – повышенная скорость оседания эритроцитов, анемия, гиперкальциемия, полицитемия;
- нарушения функции печени.
Где лечат рак в Красноярске?
За помощью квалифицированного онколога в Красноярске обращайтесь в клинику «Медюнион». У нас вы сможете получить консультацию различных узкопрофильных врачей, сдать лабораторные анализы и пройти лечение. И все в одном месте!
Позаботьтесь о своем здоровье и запишитесь в клинику «Медюнион» по номеру телефона +7 (391) 202-95-54.
Удаление аденоидов
Удаление аденоидов – операция, которая проводится чаще всего в детском возрасте при ряде показаний. Аденотомия – это удаление гипертрофированной глоточной миндалины.
Разрастание аденоидов может стать причиной серьёзных проблем со здоровьем, включая речевые нарушения, ухудшение слуха, затруднение дыхания и вызванные этим осложнения.
Что такое аденоиды, и чем опасно их увеличение
Аденоиды – это третья пара миндалин, располагающаяся в области носоглотки. Их основная роль – создание барьера для защиты организма от попадания бактерий, вирусов, грибков, аллергенов.
Эта пара миндалин склонна к увеличению в детстве и практически не беспокоит человека во взрослом возрасте. Наиболее часто гипертрофия возникает в возрасте 2–10 лет, а после 12 лет миндалины уменьшаются в размерах. Но бывают случаи, когда аденоиды увеличены у подростков в период полового созревания и у взрослых.
Причины патологического разрастания миндалин в носоглотке:
- частые ОРВИ;
- ослабленный иммунитет;
- генетическая предрасположенность;
- аллергические реакции.
Показания к проведению аденотомии
Выделяют три степени тяжести гипертрофии аденоидов:
Первая. Лёгкая степень разрастания миндалин. Наблюдается затруднение дыхания, проявляющееся во сне.
Вторая. Более выраженная стадия, приносит ребёнку дискомфорт. Он начинает храпеть ночью, дышит через рот. Нарушается сон, слизь скапливается и стекает по стенкам носоглотки. Возможно апноэ. Появляются раздражительность, плаксивость.
Третья. Тяжелая стадия, угрожающая жизни ребёнка. Нос не пропускает необходимый поток воздуха, и ребёнок вынужден дышать через рот не только во сне, но и днём. Патологические изменения могут отразиться на работе всех органов и систем, а также на внешности малыша.
Из-за гипертрофии аденоидов могут возникнуть негативные последствия: ухудшение слуха, гнусавость и отсутствие чёткости голоса, головные боли, кашель, сложности с концентрацией внимания и прочее.
Врач в индивидуальном порядке решает, необходима ли аденотомия. Само по себе увеличение глоточной миндалины не является показанием к операции. Обычно процедура требуется детям дошкольного и младшего школьного возраста в следующих случаях:
- частые рецидивы ОРВИ, отитов и других заболеваний;
- нарушения речи, физического развития и другие проблемы, возникшие на фоне гипертрофии миндалин;
- ухудшение слуха, проблемы со сном;
- затруднение дыхания с ночным апноэ;
- изменение прикуса;
- появление характерных признаков аденоидов во внешности ребёнка.
Противопоказаниями к проведению аденотомии могут стать возраст ребёнка до 2 лет, низкий иммунитет, острые и хронические болезни в стадии обострения, нарушение свёртываемости крови. Также процедура не проводится при наличии опухолей и новообразований, врождённых аномалий сосудов, недавно проведённой вакцинации (менее месяца назад).
Как проходит процедура?
Удаление аденоидов у детей происходит в несколько этапов.
1. Подготовка к процедуре. Сдается стандартный перечень анализов, при необходимости может потребоваться аппаратное сканирование. За 12 часов до процедуры необходимо перестать есть и пить.
2. Подготовка перед операцией. Накануне врач подбирает способ обезболивания. Детям до 7 лет обычно требуется общий наркоз, а ребёнку старшего возраста будет достаточно местной анестезии. Выбор методов обезболивания зависит от индивидуальных особенностей пациента, возраста и способа проведения процедуры. Эндоскопическая аденотомия, цена которой обычно ниже, считается более безопасной и эффективной, даёт возможность наиболее полно удалить разросшуюся лимфоидную ткань. Также врач может назначить и другие способы удаления аденоидов, например, лазером.
3. Операция. Ход процедуры зависит от метода иссечения гипертрофированной ткани миндалин. Подробнее об этом расскажет врач на консультации.
4. Реабилитация. Обычно операция длится не больше часа. После этого пациент может отправиться домой и вести привычный образ жизни. Лишь в крайних случаях потребуется наблюдение специалистов. В течение первых часов после процедуры нельзя есть и пить. А в следующие 7–10 дней нужно употреблять мягкую пищу комфортной температуры.
Почему стоит обратиться именно к нам
Если необходимо удалить аденоиды ребёнку в Санкт-Петербурге, обращайтесь в нашу клинику. Наши преимущества:
- соблюдение российских и европейских стандартов ведения операции;
- наличие собственной лаборатории, позволяющей сделать анализы в клинике и получить расшифровку;
- средний стаж ЛОР-хирургов – более 20 лет;
- использование современных научных разработок и оборудования.
Удаление аденоидов у ребёнка в Санкт-Петербурге рассчитывается индивидуально. Цена аденотомии зависит от особенностей ребёнка, выбранного способа проведения процедуры, а также других факторов.
Чтобы получить консультацию специалиста, узнать стоимость и удалить аденоиды у ребёнка в Санкт-Петербурге, обращайтесь в клинику «РАМИ».
Удаление аденоидов в СПб: где в Санкт-Петербурге удалить аденоиды в ребенку
СПБ ГБУЗ Детский городской многопрофильный клинический центр высоких медицинских технологий им. К. А. Раухфуса
Аденоиды у детей: удалять или нет?
- Вы здесь:
- Главная
- Мнение специалиста
- Аденоиды у детей: удалять или нет?
 На ваши вопросы отвечает заведующая отделением оториноларингологии, к.м.н. Светлана Иосифовна Алексеенко.
На ваши вопросы отвечает заведующая отделением оториноларингологии, к.м.н. Светлана Иосифовна Алексеенко.
Аденоиды являются наиболее часто встречающейся причиной затрудненного носового дыхания у детей. По статистике, от 40-60% детей страдают от этой патологии. Однако существует целый ряд других заболеваний, имеющих сходную симптоматику. Затрудненное носовое дыхание могут вызывать: врожденные аномалии развития носа и носоглотки, риниты и риносинуситы, деформации носовых структур, полипоз носа, кисты, доброкачественные и злокачественные образования, метаболические нарушения, токсическое воздействие и др. Все эти проблемы могут не только причинять малышу страдания, но и вызывать серьезные осложнения. Родителям очень важно своевременно заметить, что ребенок нездоров. Найти же истинную причину заболевания и подобрать правильное лечение может только грамотный специалист.
“Диагностический потенциал Детской городской больницы им. К.А. Раухфуса позволяет выявлять патологии лор-органов на ранней стадии”
Насколько важной является проблема аденоидов у детей?
Аденоидные вегетации относятся к самой распространенной патологии верхних дыхательных путей у детей. Аденоиды часто являются причиной развития болезней среднего уха, гортани, бронхолегочной системы, деформаций лицевого скелета, грудной клетки, нарушений функций сердечно-сосудистой системы, пищеварительного тракта, нервной системы. Дети, страдающие гипертрофией глоточной миндалины, как правило, относятся к группе частоболеющих.
Есть ли разница между аденоидами и аденоидитом?
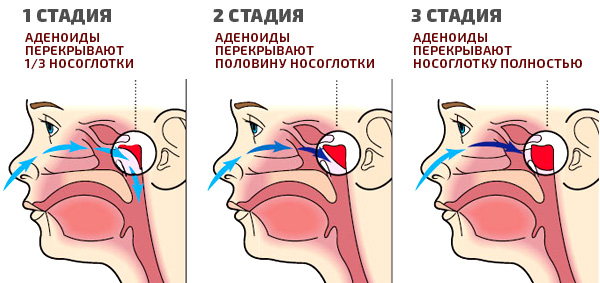
Да, есть. Аденоиды – это гипертрофия (увеличение) носоглоточной миндалины, вызывающее обструкцию верхних дыхательных путей. Санкт-Петербургская школа выделяет 3 степени аденоидов: первая – когда гипертрофированная ткань прикрывает верхнюю треть сошника, на второй стации прикрываются две трети сошника, аденоиды доходят до заднего края нижней носовой раковины, на третьей они полностью закрывают сошник, практически распространяясь до заднего конца нижней носовой раковины.
Аденоидит – это уже воспалительный, как правило, инфекционно-аллергический процесс в области носоглоточной миндалины с вовлечением практически всех органов и систем организма. Аденоидит может сопровождать любую степень аденоидных вегетаций. Хирургическая помощь может потребоваться и в том и в другом случае.
Когда можно заподозрить у детей патологию носоглоточной миндалины?
Родители предъявляют жалобы на затрудненное носовое дыхание детей, слизистое или слизисто-гнойное отделяемое из носа, сопение, храп, понижение аппетита, быстрая утомляемость и слабость, рассеянность, забывчивость, беспокойный сон, гнусавость, субфебрилитет, понижение слуха («переспрашивание»), энурез.
Что такое «аденоидное лицо»?
Длительно существующая проблема отсутствия носового дыхания приводит к анатомическим изменениям костей лицевого скелета.
Так, постоянно открытый рот и связанное с этим напряжение мышц лица постепенно вызывает изменение конфигурации растущего черепа ребенка: скелет лица и головы удлиняется, верхняя челюсть выдается вперед, а нижняя отвисает.
Голова вытягивается вверх и вперед. Тургор лицевых мышц ослабевает, вследствие постоянного напряжения сглаживаются носогубные складки, теряется живая мимика. Создается специфическое выражение лица, которое называют «аденоидным». Голос приобретает особый глухой тембр.
Исправить уже сформировавшееся «аденоидное лицо» даже путем проведения аденотомии бывает очень сложно. Приходиться привлекать к этой проблеме врачей ортодонтов. Ребенку годами после запоздалой аденотомии приходится носить специальные ортодонтические «капы», проводить много времени за сложными дыхательными упражнениями. Но, к сожалению, результаты в отдаленном периоде не всегда положительные.
Как в Детской городской больнице им. К.А. Раухфуса проводятся исследования на наличие аденоидов и аденоидита у детей?
Современная диагностика состояния носоглотки довольно разнообразна и в значительной мере зависит от диагностических возможностей лечебного учреждения. «Золотым» стандартом для постановки правильного диагноза и определения показаний к оперативному вмешательству является эндоскопическое исследование. Для выполнения этой процедуры не требуется госпитализация. Процедура легко выполнима в любом возрасте под местной анестезией. Если же ребенок психо-эмоционально лабилен, мы предлагаем исследование под кратковременным масочным наркозом или медикаментозной седацией. Индивидуально подбираются гибкие или ригидные эндоскопы в соответствии с возрастом ребенка.
Если же необходимо получить больше информации, то в нашем стационаре мы проводим компьютерно-томографическое исследования носа, носоглотки, околоносовых пазух, в том числе с выполнением 3D реконструкции на спиральном компьютерном томографе. Также проводится магнитно-резонансное исследование, цифровая рентгенография.
Каковы показания к удалению аденоидов?
Одним из самых частых показаний к операции называют синдром обструктивного апноэ сна. Ребенок ночью во сне на какое-то время задерживает дыхание. Эта ситуация, безусловно, опасная для жизни и является абсолютным показанием к операции.
Кроме того, аденотомия бывает крайне необходима детям с сопутствующей патологией среднего уха, при заболеваниях околоносовых пазух, изменениях лицевого скелета, сопутствующих заболеваниях нижних дыхательных путей, сердечно-сосудистой системы, ЦНС и др.
“Никакой заочный обзор жалоб и анамнеза пациента не может охватить все варианты клинического сценария болезни. Во всех случаях необходимо получить квалифицированную консультацию лор-хирурга и принять совместное решение”
В каком возрасте можно проводить операцию?
Возраст не является определяющим для показаний или противопоказаний к операции. При необходимости оперативное вмешательство может быть проведено уже с годовалого возраста. Кроме того, в последние годы имеется тенденция к росту аденотомий у подростков и у взрослых.
Нужно помнить, что в любом возрасте ребенок должен предварительно пройти полноценное обследование.
Как проводится аденотомия в Детской городской больнице им. К.А. Раухфуса?
За последние 10 лет в мире появились не только новые методы диагностики, но и технического обеспечения аденотомии. По техническим возможностям, по применяемым методикам Детская городская больница им. К.А. Раухфуса соответствуют мировым тенденциям по проведению аденотомии.
В нашем стационаре аденотомия проводится под эндотрахеальным наркозом с эндоскопическим или зеркальным контролем. Используются как традиционный хирургический инструментарий, так и высокотехнологичная шейверная система с диатермокоагуляцией.
Применение современных методик дает возможность выполнения «парциальной» аденотомии в случаях, когда ребенку нужно удалить только часть мешающей носоглоточной миндалины с сохранением как такового иммунологического органа. После применения современных методик мы наблюдаем у детей более гладкий послеоперационный период. Кроме того, применение эндоскопических методик делает практически невозможным возобновления роста ткани носоглоточной миндалины в дальнейшем.
Насколько необходим и так ли уж безопасен наркоз при проведении аденотомии?
Казалось бы, уже давно прошли времена, когда врач и больной испытывали страх перед наркозом. В мировой практике общая анестезия уже много лет является стандартом для выполнения лор-операций у детей. Однако в России до сих пор многие родители боятся подвергнуть наркозу своих детей. Среди родителей устойчиво мнение, что после операции аденоиды почти всегда рецидивируют, а значит, ребенку потребуется много наркозов.
“Аденотомия под наркозом практически исключает возникновение рецидива, так как выполняется под оптическим контролем”
Применение современных видов наркоза не только повышает безопасность оперативного вмешательства, но и уменьшает психотравму ребенка – маленькому пациенту совершенно необязательно «присутствовать» на собственной операции.
Современные возможности анестезиологического пособия, высококвалифицированные детские врачи-анестезиологи, полноценная предоперационная индивидуальная подготовка пациента сводят все анестезиологические риски в нашем стационаре к минимуму.
От себя хочу еще раз подчеркнуть, что операция – это всего один из этапов комплексного лечения. Правильная предоперационная подготовка, адекватное ведение пациента в послеоперационный период являются залогом успеха в лечении лор-заболеваний.
Эндоскопическая шейверная аденотомия и аденотонзиллотомия
Терапевтическое лечение разросшейся лимфоидной ткани в ряде случаев заканчивается весьма успешно. Но, несмотря на активное консервативное лечение, часто приходится прибегать к оперативному вмешательству – удалению лимфоидных разрастаний. При необходимости оперативного лечения в нашей клинике выполняются эндоскопические шейверные операции по удалению аденоидов и миндалин (гланд). Данный способ оперативного лечения является одним из самых надежных и безопасных, как для взрослых, так и для детей. Если вы хотите безопасно, быстро и без проволочек удалить аденоиды (миндалины), обращайтесь в Клинику “АБИА”.
Преимущества операций в Клинике “АБИА”, Петербург:
- Операции проводят кандидаты медицинских наук, врачи высшей категории с опытом работы в НИИ ЛОР СПб и Педиатрическом университете
- Операции выполняются с помощью шейвер-микродебридера под эндоскопическим видео-контролем
- Все операции проходят под общим наркозом – ребенок не травмируется психологически
- Подготовка к операции, включая предоперационное обследование, занимает около 7-ми дней
- У нас минимальные сроки госпитализации пациента в клинику: до 1-х суток (аденотомия), до 2-х суток (тонзиллэктомия)
- На весь период лечения оформляется больничный лист
Удаление аденоидов и миндалин (гланд):
Удаление аденоидов или удаление миндалин (гланд) у взрослых и детей должно проводиться только по чётким показаниям. При удалении этих лимфоидных образований без достаточных на то оснований, чаще развиваются воспалительные заболевания верхних дыхательных путей, а задачу борьбы с попадающей инфекцией берут на себя близлежащие лимфоузлы (поднижнечелюстные), которые начинают периодически воспаляться. Существует несколько видов операций на лимфоидном кольце глотки, которые отличаются друг от друга обширностью вмешательства.
- эндоскопическая шейверная аденотомия (удаление аденоидов)
- эндоскопическая шейверная аденотонзиллотомия (удаление аденоидов с подрезанием миндалин)
- тонзиллотомия (частичное подрезание миндалин)
- тонзиллэктомия (полное удаление миндалин)
В ходе операции применяется современное медицинское оборудование – операционные эндориноскопы, шейверная установка (шейвер-микродебрайдер), микрохирургический инструментарий. Все операции выполняются под адекватным общим обезболиванием импортными анестетиками.
Эндоскопическая шейверная аденотомия (удаление аденоидов):
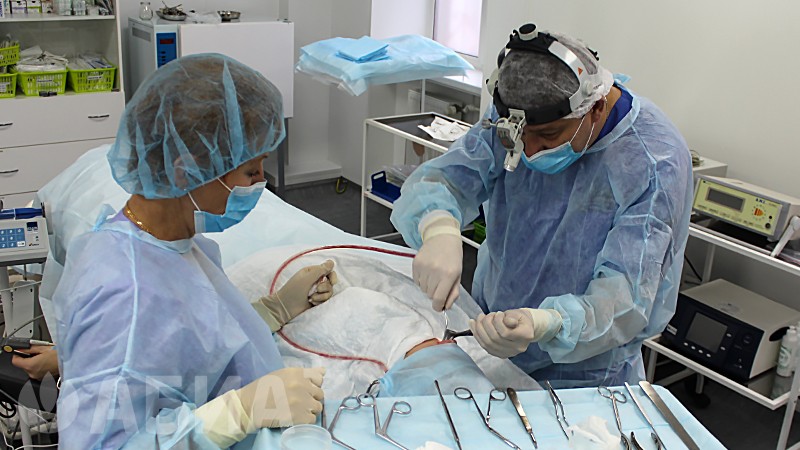 Эндоскопическая шейверная аденотомия – это операция удаления аденоидов при помощи эндоскопического оборудования и шейверной установки (микродебридера). Современное оборудование позволяет врачу контролировать весь ход операции на экране видеомонитора, аккуратно удалить все патологические ткани и быстро остановить кровотечение. У взрослых и детей аденотомия выполняется под общей анестезией. Основные показания к операции: частые простудные заболевания, отиты, нарушения дыхания, постоянный насморк. Симптомами «запущенных» аденоидов могут быть беспокойный сон, вялость, частые головные боли, нарушение слуха.
Эндоскопическая шейверная аденотомия – это операция удаления аденоидов при помощи эндоскопического оборудования и шейверной установки (микродебридера). Современное оборудование позволяет врачу контролировать весь ход операции на экране видеомонитора, аккуратно удалить все патологические ткани и быстро остановить кровотечение. У взрослых и детей аденотомия выполняется под общей анестезией. Основные показания к операции: частые простудные заболевания, отиты, нарушения дыхания, постоянный насморк. Симптомами «запущенных» аденоидов могут быть беспокойный сон, вялость, частые головные боли, нарушение слуха.
Эндоскопическая шейверная аденотонзиллотомия:
Эндоскопическая шейверная аденотонзиллотомия – это операция, во время которой удаляются и аденоиды, и частично нёбные миндалины (гланды). В ходе операции применяется эндоскопическое оборудование, шейвер-микродебридер и микрохирургический инструментарий. Среди показаний к операции: частые простудные заболевания, отиты, нарушения дыхания и проглатывания пищи, постоянный насморк, нарушения слуха. Длительность операции около 1 часа под общим наркозом.
Тонзиллотомия (подрезание миндалин):
Тонзиллотомия – это операция частичного подрезания крупных миндалин, резко выступающих в просвет зева. Проводится при чрезмерном увеличении небных миндалин (гланд), которое приводит к постоянным болям в горле, затрудняет носовое дыхание или, реже, глотание пищи. Операция выполняется хирургическим путем под общим обезболиванием. После тонзиллотомии 1-2 суток пациент проводит в нашей клинике под наблюдением специалистов.
Тонзиллэктомия (удаление миндалин):
Тонзиллэктомия – это хирургическая операция по удалению миндалин. Суть операции заключается в полном удалении миндалин в области нёбных дужек хирургическим путем под общим наркозом. Тонзиллэктомия может явиться причиной частых простудных заболеваний горла по причине того, что отсутствует главный компонент лимфоидного кольца, обеспечивающий большую часть защиты от микробов. Поэтому, тонзиллэктомия выполняется только по строгим показаниям. Показаниями к удалению миндалин являются частые ангины (не менее двух раз в год), паратонзиллярные абсцессы, декомпенсация хронического тонзиллита, частое обострение ревматических заболеваний, зависящих от хронического воспалительного процесса в миндалинах (ревматизм, хронический гломерулонефрит, ревматоидный артрит, некоторые заболевания сердца).
Послеоперационный период:
После операций на лимфоидном кольце пациент остается в нашей клинике на 1-2 дня. Пациенты размещаются в 1-2-х местных палатах с санузлом, ТВ и wi-fi; предусмотрено совместное размещение с родственником. Пациенту назначаются антибиотики курсом на 5-7 дней для профилактики распространения инфекции из места удалённых образований. Специальные лекарственные препараты, принимаемые с первого дня после операции, служат для предупреждения развития кровотечений. С этой же целью рекомендуется ограничение физической активности, запрет на посещение бани, солярия. В течение недели после операции, если она проводилась на нёбных миндалинах, следует принимать протёртую и полужидкую пищу, чтобы лишний раз не травмировать ткани в области вмешательства. На весь период лечения оформляются листки временной нетрудоспособности.
Удаление аденоидов современными методами
Что такое удаление аденоидов?
Хирургическая операция по удалению аденоидных вегетаций называется аденотомия. Аденоид – патологически увеличенная носоглоточная миндалина. В норме этот орган защищает от инфекций, но частые инфекционные болезни приводят к повторяющемуся воспалению лимфоидной ткани, из-за чего отмечается ее избыточное разрастание – образуются аденоиды. Чаще всего заболевают дети от 3 до 14 лет, взрослые сталкиваются с аденоидами очень редко.
Степени увеличения аденоидов
Актуальная классификация по степени увеличения аденоидов (и она определяет показания к медикаментозному или хирургическому лечению):
| I степень | II степень | III степень | |
|---|---|---|---|
| Размер аденоидов | Аденоиды прикрывают верхнюю треть сошника*. | Аденоиды среднего размера, закрывают две трети сошника. | Аденоиды большого размера, прикрывают весь или почти весь сошник, полностью закрывают просвет носоглотки. |
| Затрудненность дыхания | В этом случае дыхание через нос может быть свободным или незначительно затруднено, чаще во время сна. | Дыхание через нос достаточно затруднено. | Дыхание через нос резко затруднено, ребенок постоянно дышит ртом, губы сухие, покрыты трещинами и корочками. |
| Способ лечения | Показан курс консервативного лечения. Об аденотомии речь заходит, если ребенок часто болеет, имеют место осложнения, например повторяющиеся отиты. | Возможно как консервативное, так и оперативное лечение. Показания к операции определяются персонально, главный критерий – осложнения, частота заболеваемости ребенка. Если же ребенок не получает никакого лечения вообще, то аденоид может увеличиваться. | Аденоид необходимо удалять. Если вовремя ребенка не прооперировать, то постепенно будет формироваться аномальный прикус, вытянутое «аденоидное лицо», которое впоследствии сложно исправить. Даже длительное лечение у стоматолога-ортодонта не всегда полностью восстанавливает правильный лицевой скелет. |
| * Сошник – это небольшая пластина, созданная из кости и размещенная вертикально. Совместно с решетчатой костью он образует костную перегородку носа. | |||
Методы консервативного лечения аденоидов
Аденоид – это орган иммунной системы. Его ткань содержит клетки, вырабатывающие антитела к болезнетворным микроорганизмам. При успешности консервативного лечения, полностью сохраняется этот защитный барьер. Назначаются антибактериальные препараты, так как аденоидит (воспаление аденоидной ткани) возникает в первую очередь из-за воздействия патогенной микрофлоры. Для удаления бактерий со слизистой оболочки носа и носоглотки проводятся курсы промываний носа с помощью вакуумного насоса. Физиопроцедуры, такие как КУФ-тубус, лазерные и магнитные аппараты, быстро снимают воспаление, улучшают кровообращение и местный иммунитет. В лечении аденоида участвует не только врач-отоларинголог, но и аллерголог-иммунолог, он назначает общеукрепляющие препараты, стимулирующие защитные силы организма, чтобы снизить количество ОРЗ. Но эффективность консервативных методов лечения составляет около 50% и остается риск повторных обострений при столкновении с инфекцией, а значит, симптомы могут возобновиться.
Показания к удалению аденоидов
Увеличение аденоидных вегетаций формирует хронический очаг инфекции, снижает иммунитет, нарушает работу слуховых труб. Эти изменения в организме способствуют показанию к удалению аденоидов:
- ОРВИ и ОРЗ. В носовой полости возникает препятствие в виде аденоидов, которое затрудняет отток слизи. Слизь предохраняет нас от вирусов, когда же возникает препятствие, то в носовой полости создаются благоприятные условия для развития инфекций и воспалительных процессов.
- Ухудшение слуха. Аденоид закрывает устье евстахиевой трубы, препятствуя свободному прохождению воздуха в среднее ухо. Барабанная перепонка теряет свою подвижность, которая находит свое негативное отражение в слуховом ощущении.
- Хроническое воспаление носоглоточной миндалины (хронический аденоидит). Воспаленные аденоидные вегетации – хорошая среда для атаки инфекций. В носоглоточной миндалине формируются бактерии и вирусы, вызывающие хронический аденоидит, сопровождающийся постоянным насморком.
- Многократный отит. Рост носоглоточной миндалины нарушает функцию среднего уха, и образуются благоприятные условия для распространения и развития инфекций.
- Болезни дыхательных путей – фарингит, ларингит, трахеит, бронхит. С увеличением лимфоидной ткани развивается хроническое воспаление. Из-за разрастания постоянно образуется слизь и гной, стекающие в отдел дыхательной системы. В случае контакта со слизистой оболочкой, они вызывают воспалительные процессы, которые приводят к инфекционным заболеваниям дыхательных путей.
- Аденоидный кашель. Это происходит из-за стимуляции нервных окончаний, находящихся в носоглотке и на задней стенке глотки. Чаще всего врачи связывают кашель пациента с простудой и гриппом, при этом у больного нарушения работы бронхов не отмечается, в таком случае кашель может быть симптомом аденоидов. При лечении аденоида кашель проходит.
- Бронхиты, пневмонии
- Речевые нарушения
- Отставание в физическом развитии
- Неврологические расстройства – головные боли, энурез, судорожные состояния
- Неправильный прикус с формированием «аденоидного лица»
- Неэффективность консервативного лечения
Удаление аденоидов у детей
Оптимальный возраст для удаления аденоидов у детей – 3-7 лет. Откладывание оперативного вмешательства при показаниях к операции может иметь негативные последствия и вызывать такие болезни, как стойкое снижение слуха за счет нарушения работы слуховой трубы, образование вязкой жидкости в барабанной полости (экссудативный или адгезивный отит), деформация лица, неправильный прикус, кариес, разрушение зубной эмали, нарушение прорезывания зубов. Наличие хронического очага инфекции в организме может служить причиной таких болезней, как бронхиальная астма, хронический гломерулонефрит (аутоиммунное воспаление почек) и ослабляет иммунитет.

Удаление аденоидов у взрослых
Бывают случаи, когда аденоиды диагностируется и у взрослых. Связано это с широким внедрением в диагностику эндоскопических методов осмотра полости носа. Проявления могут быть не столь выраженными, как в детском возрасте, поэтому часто жалобы на заложенность носа, частые насморки, отиты, стекание слизи по задней стенке глотки у взрослых могут расцениваться врачами как симптомы других заболеваний, что приводит к неэффективности лечения и усугублению ситуации.
Показания к удалению аденоидов у взрослых:
- храп, нарушение дыхания во время сна
- частые простудные заболевания
- хронический тонзиллит или фарингит
- затруднение носового дыхания
- синдром постназального затекания (стекание слизи по задней стенке глотки)
- рецидивирующие синуситы или хронический синусит
- рецидивирующие гнойные или экссудативные отиты, снижение слуха
- бронхиальная астма, хронический бронхит
Методы диагностики аденоидов
Классические способы диагностики гипертрофии носоглоточной миндалины – это пальцевое исследование носоглотки и осмотр задних отделов носовой полости. Но эти процедуры затруднительны и дают мало информации, в особенности в случае детей. Наиболее современным методом диагностики является эндоскопическое обследование – способ исследования слизистой верхних дыхательных путей эндоскопом. Преимущество эндоскопии в том, что она безболезненна и безопасна, врач получает полное представление о размерах носоглотки, степени увеличения аденоидной ткани и состоянии устьев слуховых труб. Вместе эти данные позволяют определить метод лечения и диагностировать заболевание на ранней стадии.
Методы удаления аденоидов
Инструментальный метод удаления аденоидов
Для удаления аденоидов нужен специальный скальпель – аденотом Бекмана. Аденотом вводят в носоглотку, устанавливают его таким образом, чтобы вся ткань, подлежащая удалению, вошла в кольцо аденотома. И аденоид срезается. Кровотечение останавливается самостоятельно в течение нескольких минут. Преимущество операции – проведение под местной анестезией и в амбулаторных условиях. Минус – удаление производится «в слепую», то есть, срезая ткань, врач не имеет возможности увидеть полость носоглотки, а значит проконтролировать остались ли частички аденоидной ткани, которые могут привести к повторному разрастанию (рецидиву).
Радиоволновой метод удаления аденоидов
Операция выполняется с помощью прибора Сургитрон с насадкой для удаления аденоида – радиоволновой аденотом. Радиоволновой аденотом срезает аденоид единым блоком, как при классической операции, но при этом радиоволна коагулирует (прижигает) сосуды, поэтому кровотечение при такой операции сводится к минимуму. Плюсом методики является уменьшение кровопотери во время операции и уменьшение риска кровотечения в послеоперационном периоде.
Удаление аденоидов лазером
Одно из современных достижений в области хирургии – использование лазера. Под воздействием лазерного излучения происходит повышение температуры ткани и испарение из нее жидкости. Этот метод является бескровным. Однако он имеет недостатки – время операции значительно увеличивается, может происходить нагревание и здоровых тканей в зоне воздействия лазера.
Удаление аденоидов шейвером (микродебридером)
Микродебридер – инструмент с вращающейся головкой и лезвием на конце. С его помощью аденоид измельчается, а после аспирируется в резервуар отсоса, что также позволяет быстро и полностью удалить аденоидные вегетации, при этом, не повреждая здоровую слизистую носоглотки, это важно, так как в противном случае возникает кровотечение, а в дальнейшем образуются рубцы. Операция с помощью микродебридера проводится под наркозом с эндоскопическим контролем. Это наиболее прогрессивный метод аденотомии, при котором риск рецидива минимален.

В нашей клинике используется комбинированный метод удаления. Мы используем преимущества каждого из вышеперечисленных методов, это дает большую эффективность, операция проходит значительно быстрее, снижается риск осложнений, а послеоперационный период для ребенка протекает намного легче.
Исследования для подготовки к оперативному вмешательству
Перед непосредственным оперативным вмешательством необходимо провести комплекс процедур по подготовке пациента к проведению операции.
Этот комплекс включает в себя:
- Общий анализ крови (CBC/DIFF) с лейкоцитарной формулой/СОЭCBC/DIFF) с лейкоцитарной формулой/СОЭ;
- Группа крови, резус-фактор;
- Биохимический анализ крови
Узнать больше
Подготовка к операции по удалению аденоидов
Предварительная подготовка заключается в прохождении полного обследования пациента. В обследование входит:
- общий и биохимический анализ крови
- анализ мочи
- коагулограмма
- анализ крови на инфекции (гепатит В и С, сифилис, ВИЧ)
- ЭКГ
- осмотр педиатра
Накануне удаления после 6 вечера стоит воздержаться от еды, рекомендуется прием легкого ужина, с утра не следует пить даже воду.
Абсолютные противопоказания для удаления аденоидов:
- выраженные нарушения в свертывающей системе крови
- онкологические заболевания
- аномалии сосудов глотки
Аденотомия не проводится в период острых инфекционных заболеваний и в течение 1 месяца после прививок. В подростковом возрасте у девочек операция планируется на период до или после менструации.
Анестезия при удалении аденоидов
Местная анестезия
У детей старше 7 лет возможна аденотомия под местной анестезией. Перед операцией ребенку внутримышечно вводят успокаивающий препарат, в носоглотку распыляется обезболивающий раствор (10% раствор лидокаина), после в ткань аденоида вкалывается менее концентрированный раствор анестетика (2% лидокаин или ультракаин) для усиления эффекта обезболивания. Во время операции ребенок находится в сознании и воспринимает все, что происходит вокруг.
Общее обезболивание (наркоз)
У детей до 7 лет аденотомия выполняется под общей анестезией (наркозом), поэтому вмешательство проходит без боли и, что особенно важно для ребенка, без психологического стресса. В клинике используются препараты, которые относятся к высокому классу безопасности, они не токсичны, не дают таких осложнений, поэтому наркоз легко переносится даже в детском возрасте и по ощущениям похож на обычный сон.

Врачи анестезиологи
В клинике работают высококвалифицированные анестезиологи, в том числе специалисты из детской клинической больницы им. Н.Ф. Филатова, имеющие ученые степени кандидатов и докторов медицинских наук, многолетний и уникальный опыт работы. Нашими специалистами используется анестезиологический аппарат немецкой фирмы Drager, лекарственные препараты последнего поколения. Все это позволяет провести удаление под безопасным для здоровья пациента общим обезболиванием (наркозом) с быстрым восстановлением в послеоперационном периоде.
Используемые анестетики
В своей работе анестезиологи используют препараты Севоран, Диприван, Эсмерон, Энфлюрон, Изофлюран, Дормикум и другие. Выбор конкретного препарата остается на усмотрение врача-анестезиолога и зависит от каждого конкретного случая, результатов анализов и других факторов.
Как проходит удаление аденоидов
Эндоскопическая аппаратура обеспечивает хороший зрительный контроль, и врач может очень точно удалить гипертрофированную лимфоидную ткань – это позволяет существенно повысить качество операции и снизить возможность рецидивов.
В нашей клинике используется комбинированный метод удаления с помощью шейвера и радиоволнового аденотома – это современный высокотехнологичный метод. Использование шейвера и радиоволнового аденотома значительно сокращает срок восстановления после операции.
Послеоперационный период в большинстве случаев протекает легко. Вечером после удаления аденоидов или на следующее утро у пациента может повыситься температура.
Сразу же после операции возникает заметное улучшение носового дыхания, однако в последующие дни возможно появление у ребенка гнусавости, заложенности носа, «хлюпанья в носу». Это связано с наличием послеоперационного отека, который спадает к 7-10 дню.
Аденотомия у взрослых проводится в основном под местной анестезией (методика удаления аналогична операции у детей). Если одновременно проводится и другое вмешательство, например, септопластика и аденотомия, то операция проводится под общим обезболиванием. При небольшом размере аденоида его можно удалить радиоволновым методом. Реабилитационный период протекает легко, но, в случае наличия хронических заболеваний, заживление тканей может происходить медленнее, чем у детей.
Осложнения после удаления аденоидов
Самым частым осложнением после аденотомии является кровотечение. Обычно оно наступает в первые часы после операции. Поэтому пациент должен находиться под наблюдением врача в течение 2-3 часов после операции. В более редких случаях может возникнуть острый отит из-за попадания крови в слуховую трубу во время операции. В первый или второй день после операции может повышаться температура до 37,5-38,0 градусов.
Нахождение в стационаре
После удаления аденоидных вегетаций врачи рекомендуют находиться в стационаре под наблюдением дежурного специалиста. Обычно это занимает не более суток. Плюсы нахождения в стационаре в том, что риск осложнений снижается и гарантируется наилучшее послеоперационное восстановление.

После операции в течение одного месяца должны быть исключены физические нагрузки. В течение трех суток ребенка не следует купать в горячей воде. Важно соблюдать правильное питание. Лучше избегать пребывания на открытом солнце и душных помещениях.
Рекомендации для поддержания здоровья после удаления аденоидов
После операции для предотвращения рецидива необходима общеукрепляющая и восстанавливающая терапия. Общее закаливание организма, дыхательная гимнастика, а также лечение и наблюдение аллерголога-иммунолога, особенно если речь идет о детях с такими сопутствующими заболеваниями, как атопический дерматит, бронхиальная астма, аллергический ринит. Нормализация работы иммунной системы очень важна – при повышении сопротивляемости к инфекции и простудным заболеваниям, уменьшается вероятность разрастания лимфоидной ткани.
Стоимость операции по удалению аденоидов
Цена операции в нашей клинике составляет 69,000 рублей.
- проведение операции
- анестезия
- нахождение в стационаре
- трехразовое питание в стационаре
- послеоперационное наблюдение в течение месяца (3 посещения)
Окончательная цена определяется после осмотра пациента врачом.
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно.
Удаление аденоидов у детей
Аденоиды — это лимфатический орган, расположенный на задней стенке носоглотки. Он выполняет защитную функцию, а именно задерживает микроорганизмы, предотвращая их попадание в нижние дыхательные пути. В лимфатической ткани происходят важные реакции, в результате которых иммунитет «знакомится» с патогеном и начинает синтезировать антитела.
- Прием (осмотр, консультация) врача-Лор ( высшей категории/ К.М.Н.) первичный 1800,00
- Прием (осмотр, консультация) врача-Лор ( высшей категории/ К.М.Н.) повторный 1600,00
- Описание
 ОРВИ и бактериальные инфекции вызывают воспалительные изменения в носоглоточной миндалине. Как правило, после основного курса лечения наступает клиническое выздоровление, и вскоре после простуды ребенок возвращается в детский сад или школу. Однако в миндалинах иммунные процессы еще продолжаются, и новый контакт с патогенами, постоянно присутствующими в воздухе, может приводить к повторному воспалительному процессу, который нередко становится хроническим, что и провоцирует гипертрофию (увеличение размеров) небной миндалины. По статистике, с проблемой разрастания аденоидной ткани сталкиваются родители каждого четвертого ребенка. Обычно, они появляются у детей в возрасте 3-10 лет.
ОРВИ и бактериальные инфекции вызывают воспалительные изменения в носоглоточной миндалине. Как правило, после основного курса лечения наступает клиническое выздоровление, и вскоре после простуды ребенок возвращается в детский сад или школу. Однако в миндалинах иммунные процессы еще продолжаются, и новый контакт с патогенами, постоянно присутствующими в воздухе, может приводить к повторному воспалительному процессу, который нередко становится хроническим, что и провоцирует гипертрофию (увеличение размеров) небной миндалины. По статистике, с проблемой разрастания аденоидной ткани сталкиваются родители каждого четвертого ребенка. Обычно, они появляются у детей в возрасте 3-10 лет.
Почему происходит увеличение миндалин?
Наиболее распространенной причиной разрастания носоглоточной миндалины (также этот процесс называют вегетацией аденоидов) у детей являются хронические инфекционные заболевания. В этом случае лимфатическая ткань становится очагом воспаления в организме.
Предрасположенность к вегетации аденоидов обусловленная следующими состояниями:
- аллергический статус;
- контакты с раздражающими веществами (дым, пыль);
- неблагоприятная экология;
- нарушения развития лимфатической системы;
- эндокринные заболевания.
Также есть гипотеза о наследственной склонность к аденоидам. Если проблема была у одного из родителей, с ней может столкнуться ребенок.
Симптомы аденоидов у детей
Гипертрофированная миндалина увеличивается в размерах, частично или полностью перекрывая просвет дыхательных путей, что проявляется:
- гнусавостью голоса;
- нарушениями носового дыхания;
- храпом, вплоть апноэ;
- учащением эпизодов ринита и синусита;
- появлением склонности к аллергическому и вазомоторному риниту;
- частыми отитами;
- развитием хронического тонзиллита;
- характерными изменениями лицевого скелета (аденоидное лицо).
Чем опасны аденоиды?
Разросшаяся миндалина мешает нормальному прохождению воздуха через дыхательные пути, что нередко осложняются хроническим синуситом или отитом. Нарушения носового дыхания неблагоприятно влияют на формирование лицевого скелета и разговорную речь.
Храп и паузы в дыхании, которые нередко сопровождают аденоидные разрастания, чреваты гипоксией тканей головного мозга. Это может проявляться снижением успеваемости, апатичностью, нарушениями концентрации внимания. При значительном увеличении миндалины возрастает риск внезапной смерти из-за обструктивного апноэ во сне, то есть полного перекрытия носоглотки и асфиксии.
Как лечат аденоиды?
Аденоидные вегетации первой степени лечат консервативным путем. Назначают этиотропную терапию антибиотиками, фитотерапию, гормональные средства местного действия для интраназального применения и другие препараты с учетом индивидуальных особенностей организма.
Операции по удалению аденоидов у детей проводят при значительном увеличении носоглоточной миндалины. Поводами для радикального лечения является перекрытие дыхательных путей на ⅔, полное отсутствие носового дыхания, наличие осложнений (синусит, отит).
Лимфатическая ткань способна восстанавливаться. Другими словами, носоглоточная миндалина может отрасти заново. По мере взросления орган атрофируется, и проблема вегетации теряет актуальность. Однако до этого момента чрезмерно разросшиеся вегетации могут нанести организму непоправимый вред, поэтому с заболеванием необходимо бороться своевременно.
Как проходит операция?
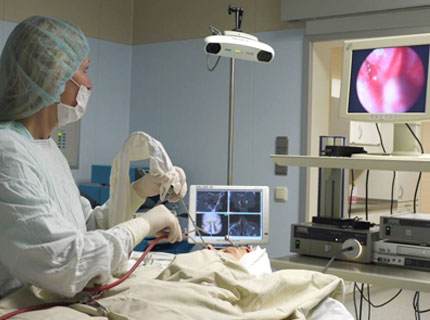 Удаление аденоидов у детей проводят под общим наркозом, что исключает болезненные ощущения и снижает уровень стресса для ребенка. Процедура занимает около 15 минут. С целью снижения риска развития кровотечения и послеоперационных осложнений, активно используется эндоскопическая методика проведения операции. Видеоконтроль манипуляций хирурга позволяет устранить только патологически измененные ткани с минимальными травмами здоровых.
Удаление аденоидов у детей проводят под общим наркозом, что исключает болезненные ощущения и снижает уровень стресса для ребенка. Процедура занимает около 15 минут. С целью снижения риска развития кровотечения и послеоперационных осложнений, активно используется эндоскопическая методика проведения операции. Видеоконтроль манипуляций хирурга позволяет устранить только патологически измененные ткани с минимальными травмами здоровых.
Непосредственно иссечение миндалины выполняют современным радиоволновым методом. Альтернативой ему является лазерное удаление. Концентрированный пучок света одновременно прижигает сосуды, что упрощает реабилитационный период. Классический хирургический способ в современной отоларингологии применяют редко из-за риска развития осложнений.
Реабилитация
После вмешательства есть риск развития отека мягких тканей дыхательных путей, поэтому состояние маленького пациента на протяжении суток контролируют в стационаре. Рекомендации на период восстановления включают домашний режим, туалет носа, исключение горячих, соленых и пряных блюд из рациона. Практика показывает, что дети легко переносят манипуляцию и восстанавливаются за 4-5 дней.
Где можно удалить аденоиды ребенку в Санкт-Петербурге?
Провести операцию по удалению носоглоточной миндалины у детей можно в многопрофильном медицинском центре «МЕДИОНА ПАРНАС». В клинике работают детские отоларингологи с большим практическим опытом. В центре имеются все условия для быстрого прохождения предоперационной подготовки. В отделении хирургии применяют передовые методики оперирования, что существенно снижает риск инфекционных осложнений.
Сколько стоит операция?
Цену на удаление аденоидов у детей можно посмотреть в соответствующем разделе на сайте клиники или по телефону. Стоимость определяется методикой проведения вмешательства. Жители СПб могут узнать цену на удаление аденоидов ребенку при личном визите в мед.центр в Выборгском районе.
Полноценное дыхание — это залог активности и успешного развития ребенка. Позаботьтесь о его здоровье уже сегодня. Записывайтесь на процедуру удаления аденоидов в «МЕДИОНА ПАРНАС»!







