Компьютерная томография придаточных пазух
Придаточные пазухи носа (околоносовые синусы) – это воздухоносные полости в костях черепа, сообщающиеся с полостью носа. Для того чтобы наиболее точно диагностировать состояние придаточных пазух, используется компьютерная томография (КТ).


5.00 (Проголосовало: 1)
- Показания и противопоказания к КТ синусов
- Что покажет КТ синусов?
- Как проходит КТ околоносовых пазух?
- Подготовка к компьютерной томографии
Придаточные пазухи носа (околоносовые синусы) – это воздухоносные полости в костях черепа, сообщающиеся с полостью носа. Слизистые оболочки этих полостей чувствительны к воздействию вирусных микроорганизмов и часто воспаляются на фоне простудных и инфекционных заболеваний. Для того чтобы на иболее точно диагностировать их состояние, используется компьютерная томография (КТ).
Компьютерная томография – подробное исследование при помощи рентгеновских волн. За одно вращение сканирующ ей системы томограф д ает сразу несколько срезов, что сокращает время процедуры и обеспечивает максимальную четкость полученной информации. По результатам процедуры врач получает качественные снимки, которые позволяют детально изучить состояние всех анатомических структур синусов.
По сравнению с МРТ, КТ больше подходит для исследования околоносовых синусов, так как в основе его действия лежит рентгеновское излучение. Оно наиболее точно визуализирует кости и полые органы, к которым и относятся носовые пазухи, по сравнению с МРТ, которая больше подходит для изучения мягких тканей.
Показания и противопоказания к КТ синусов
Главное назначение компьютерной томографии – это диагностика воспаления слизистых оболочек при рецидивирующих синуситах, особенно при образовании гноя. Исследование назначается при неэффективности лечения для его коррекции.
Также проведение компьютерной томографии синусов дает показательные результаты при:
- травмах носовой перегородки и черепно-лицевых травмах;
- сильных головных и зубных болях на фоне выделений и заложенности носа;
- подозрении на наличие новообразований в носовых пазухах;
- выделениях гноя из носовой полости;
- хронических ринитах;
- частых кровотечениях;
- затруднении дыхания;
- попадании инородного тела в полость носа;
- необходимости уточнения некачественных рентгеновских снимков.
Но к любой компьютерной томографии существуют противопоказания:
- возраст до 5 лет;
- беременность;
- аллергия на йод (противопоказано только при использовании йодсодержащих контрастных веществ);
- болезнь Паркинсона и другие болезни, при которых может возникнуть непроизвольное движение тела;
- сахарный диабет, болезни сердца, почечная и печеночная недостаточность (противопоказано только при использовании контраста);
- гиперфункция щитовидной железы (противопоказано только при использовании контраста).
Целесообразность компьютерной томографии определяет врач, исходя из изучения анамнеза больного.
Что покажет КТ синусов?
Компьютерная томография позволяет тщательно изучить ткани слизистой околоносовых синусов. По снимкам врач может произвести оценку:
- состояния слизистой оболочки, слезных протоков;
- воспаления внутри пазух;
- повреждения костей носа;
- симметричности сторон носа и пазух;
- искривления перегородки;
- врожденных аномалий;
- абсцессов носовой перегородки;
- состояние соустий околоносовых пазух;
- наличия крови, гноя, экссудата в синусах, новообразований, утолщений структур, инородных предметов в пазухах;
- стоматологических патологий.
Как проходит КТ околоносовых пазух?
Перед процедурой пациента просят снять с себя все металлические вещи. Несмотря на то, что КТ – это не магнит (при МРТ любые металлические предметы строго запрещены), а рентген, металл все равно может проявиться на снимках и вызвать погрешности в описании.
Пациент ложится на передвижную кушетку, которую помещают внутрь томографа, или сидит, или стоит перед аппаратом – в зависимости от конструкции оборудования. Исследование занимает около 10 минут. Все это время нужно лежать/сидеть/стоять без движения.
Если применяется томография с контрастом, обследование состоит из двух частей. Сначала делаются стандартные снимки, затем пациенту вводится контрастирующее средство и диагностика продолжается. Контрастирующий препарат применяют для повышения детальности изображения. Более достоверные фото обычно необходимы при серьезных гайморитах и подозрении на наличие опухоли.
КТ совершенно безболезненна, единственный дискомфорт, который она может приносить – это характерные звуки работы аппарата. Это можно решить с помощью наушников.
Подготовка к компьютерной томографии
КТ пазух носа не требует никакой подготовки, если не планируется использование контраста. Перед процедурой с контрастированием определяют уровень креатинина в крови. Если показатели завышены, это говорит о проблемах с почками, при которых процедура противопоказана.
Наша «Клиника уха, горла и носа» проводит компьютерную томографию на аппарате нового поколения NewTomVGievo. Он обеспечивает лучевую нагрузку в десятки раз меньше, чем при проведении процедур на компьютерных томографах других производителей.
Записывайтесь к нам на компьютерную томографию придаточных пазух!
Компьютерная томография пазух носа или синуссканирование
Человеческий организм — это очень сложная структура. Некоторые области организма, например, придаточные пазухи носа, скрыты от глаз человека, но менее значимыми от этого они не становятся. Придаточные пазухи, они же околоносовые синусы, играют важную роль в процессе дыхания человека, и любое их воспаление может привести к сбою в работе других органов.
Компьютерная томография пазух носа, или КТ носовых пазух — это высокоточный метод исследования, широко распространённый в лор-практике и позволяющий получить изображение носа и околоносовых пазух, а также смежных с ними областей при помощи рентгеновских лучей. КТ носа помогает увидеть проблему изнутри: метод позволяет диагностировать заболевания носовой полости, разглядеть патологию в гайморовых пазухах, а также в других околоносовых синусах.
Как проводится томография пазух носа, в каких случаях назначается этот метод исследования, кому процедура противопоказана и есть ли альтернативные КТ методы — обо всём этом мы расскажем в нашей статье.
Синусы и их заболевания
Околоносовые синусы представляют собой полости в черепе, заполненные воздухом. Стенки синусов покрыты слизистой оболочкой. С носовой полостью синусы соединены особыми каналами — соустьями. Синусы играют немаловажную роль в организме человека. Благодаря этим полостям вес черепа уменьшается. С помощью них вдыхаемый воздух, прежде чем попасть в лёгкие, увлажняется и нагревается до нужной температуры. На слизистой оболочке полостей есть крохотные реснички, которые задерживают вредные для здоровья частицы и не позволяют проникнуть им дальше в организм. Синусы участвуют в формировании речи и распознавании запахов. Поэтому любое воспаление или отёк могут привести к сбою в работе сразу нескольких важных систем и функций организма.
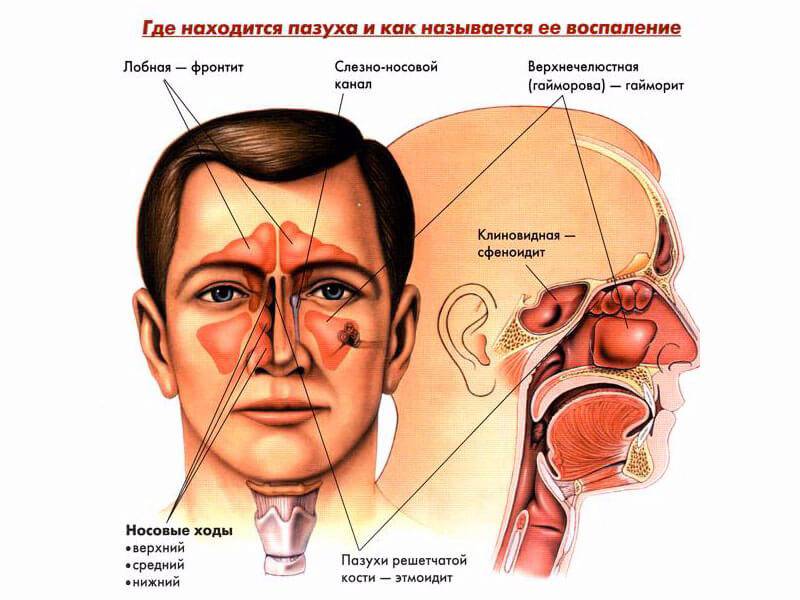
Различают четыре вида околоносовых синусов:
- верхнечелюстные (гайморовы), поражение которых называют гайморитом;
- лобные — при их воспалении говорят о фронтите;
- клиновидная — при её воспалении ставят диагноз «сфеноидит»;
- клетки решетчатого лабиринта — его воспаление называется этмоидит.
КТ придаточных пазух носа: что это
КТ околоносовых пазух — это один из видов рентгеновской томографии. В процессе исследования рентгеновские лучи проходят через разные области и ткани организма. Рентгеновская трубка делает множество снимков в разных плоскостях, затем компьютер анализирует полученную информацию и создаёт послойное 3d — изображение нужной области.
Компьютерный томограф широко применяется в лор-практике и помогает врачу-оториноларингологу подробно и наглядно увидеть состояние околоносовых синусов и прилегающих к ним областей. КТ носа показывает аномалии в строении носовой полости; помогает распознать зачатки воспалительного процесса или выявить степень его распространения. Компьютерная томограмма пазух носа позволяет лор-врачу сделать правильные выводы по состоянию здоровья пациента, верно диагностировать заболевание и назначить грамотное лечение.
КТ пазух носа: показания и противопоказания
Компьютерная томография проводится в следующих случаях:
- когда рентгеновские снимки противоречат симптомам и поставленному диагнозу;
- при хронизации воспалительного процесса;
- при синусите (например, при гайморите назначается КТ гайморовых пазух носа);
- при наличии головных болей совместно с заложенностью носа;
- при подозрении на наличие новообразований (кист, полипов, опухолей);
- для изучения имеющихся новообразований, сравнения динамики их роста и корректировки имеющегося плана лечения;
- при травмах и повреждениях лица, переломах черепа и т.п.;
- при наличии инородного тела в носовой полости и синусах носа;
- при кровотечениях из полости носа неясной этиологии;
- при затруднённом носовом дыхании.
Данный вид исследования отличается от обычного рентгена более точным и наглядным изображением. Процедура КТ носовых пазух показывает и распознаёт воспаление и развитие опухолей на самых ранних стадиях. Это особенно важно при поражении решетчатого лабиринта и клиновидной пазухи, когда велика вероятность распространения воспалительного процесса на головной мозг.
КТ придаточных пазух позволяет лор-врачу досконально рассмотреть состояние синусов и смежных областей. Но несмотря на то, что КТ показывает точные результаты, и данный вид исследования выглядит самым эффективным и оптимальным, у метода существует ряд противопоказаний.
Противопоказания:
- беременность (вместо томографии рекомендуется делать синуссканирование);
- масса тела более 200 кг;
- заболевания щитовидной железы;
- заболевания почек;
- сахарный диабет тяжёлого течения;
- множественная миелома;
- аллергия на вводимое при КТ контрастное вещество.
Томограмму околоносовых пазух не рекомендуется проводить детям, поскольку выполнение процедуры требует усидчивости и необходимости лежать неподвижно несколько минут. Ребёнка заставить это сделать крайне проблематично.
Как проводится исследование
Особой подготовки для проведения процедуры не требуется. Необходимо снять с себя все металлические предметы или одежду с металлическими элементами. Пациента кладут на кушетку и фиксируют его тело с помощью ремней, а голову размещают на специальном подголовнике. В течение всей процедуры нельзя двигаться, поскольку движения могут повлиять на точность результата. Если пациент не может лежать спокойно (например, дети или люди с психическими отклонениями), врач может применить наркоз.
Если процедура проведения КТ требует ввода в кровь пациента контрастного вещества, например, йода, несколько часов перед процедурой нужно воздержаться от приёма пищи.
Затем кушетка, на которой лежит пациент, задвигается в томограф. После этого врач удаляется в другую комнату, где установлен компьютер, регистрирующий сигналы томографа. Всё это время с помощью звуковой аппаратуры врач и пациент находятся на связи. Если пациент ощущает какой-то дискомфорт, он сообщает об этом, и врач его слышит. Само исследование длится не более десяти минут.
Затем специалист осуществляет расшифровку томограммы и отдаёт пациенту рентгеновский снимок и диск с записью результатов исследования, а также медицинское заключение.
КТ, как метод лучевой диагностики, предполагает лучевое воздействие на организм. Поэтому делать КТ рекомендуется не чаще трёх раз в год. Стоимость данного исследования варьируется от 3000 до 5000 руб.
Синуссканирование как альтернатива КТ
Как мы видим, компьютерная томография — исследование эффективное, но дорогостоящее и имеющее ряд противопоказаний.
На сегодняшний день в лор-практике применяется альтернативный вид исследования, более доступный по деньгам и не имеющий противопоказаний. Это синуссканирование. Процедура показана даже детям и беременным женщинам.
Исследование проводится с помощью специального прибора «Синускан». Синуссканирование позволяет зафиксировать любые изменения, происходящие в околоносовых синусах. Прибор действует по принципу эхолота: если в околоносовом синусе воспаления нет, и он заполнен воздухом, посылаемый прибором ультразвуковой сигнал отразится только от стенок пазухи. Если в синусе присутствует воспаление, и он заполнен гнойными массами или жидкостью, то сигнал отразится также и от жидкости. Прибор это зафиксирует, и на его экране отразится данная информация в виде специфической кривой.

Синуссканирование проходит быстро, безболезненно. Подходит беременным и кормящим женщинам. Процедуру можно проводить многократно, не боясь лучевой нагрузки, что делает это исследование всё более популярным среди оториноларингологов и пациентов. Стоимость такого исследования в нашей клинике в 6-7 раз меньше по сравнению с КТ.
Если перед вами стоит необходимость проверить состояние пазух и выяснить точную причину своего недуга, записывайтесь на приём и приходите.
Компьютерная томография пазух носа
Пазухи носа: описание, где находятся и что это такое
Эволюция позаботилась о том, чтобы мягкие ткани мозга были надежно защищены костьми соответствующего отдела. Однако внешняя сторона – более хрупкая и тонкая, а также состоит из множества элементов. В конструкцию входят воздухонасосные полости, которые большинству известны как пазухи или синусы.
Данные части соединяются несколькими ходами с носовой полостью, а разделяют их на четыре группы в зависимости от расположения:
- Лобные или фронтальные находится над глазами.
- Гайморовы – под глазами в верхнем отделе челюсти.
- Этмоидальные – отделяет полость черепа от носа, за которым, собственно, и находится в решетчатой части кости.
- Клиновидная или сфеноидальная – внутри черепной коробки, за решетчатыми костями и пазухами.
С внутренней стороны синусы покрыты эпителием с определенным видом клеток, которые вырабатывают слизь. Также внутри находятся специальные реснички, которые собственно двигают эту секрецию к непосредственной полости носа. Слизь проходит через небольшие отверстия 1 – 2 мм решетчатого лабиринта. Двигаются они со скоростью 1 см в минуту.
Содержание
- Функции пазух носа
- КТ пазух носа: что это?
- Когда назначается такая диагностика? Что показывает?
- Подготовка к процедуре
- Как проводится и как делают?
- Как расшифровываются результаты?
- Показания к процедуре
- Противопоказания к процедуре
- Где сделать КТ пазух носа?
Функции пазух носа
К сожалению, ученые не пришли к однозначному выводу, для чего нужны данные органы. Однако существует несколько наиболее вероятных теорий. В первую очередь, синусы обеспечивают противоударную защиту при травмах, а также защищают более чувствительные части лица (корни зубов и глазные яблоки) от холодных и горячих потоков воздуха при вдохе и выдохе. Также предполагается, что именно пазухи согревают вдыхаемый воздух, так как они задерживают поток.
Вероятно, полости являются дополнительным органом чувств, который сообщает мозгу информацию об окружающей среде. Также некоторые исследователи предполагают, что орган изучает микроорганизмы, которые проходят на вдохе.
Ещё одна важная функция пазух: распределение веса лицевой части черепа. Форма данных областей важна, так как к ним крепятся лицевые мышцы. Также орган отвечает за голосовой резонанс, ведь существует косвенная связь с глоткой.
КТ пазух носа: что это?
Компьютерная томография носовых и околоносовых пазух – это один из видов сканирования тела человека, в данном случае лицевой части. По результатам пациент получает рентгеновский снимок, который врач исследует. Таким образом, можно выявить различные патологии и наметить дальнейший план лечения.
Изображение делают в то время, как пространство внутри лица заполнено воздухов. Лучи аппарата просвечивают данную область, что абсолютно безболезненно.
Это самый информативный способ увидеть проблему больного. Так как жидкости или воздух, а также различные патологии, достаточно хорошо видны. Этот метод значительно эффективнее обычного рентгеновского оборудования, который максимум может выявить только гайморит. При выборе МРТ или КТ пазух носа отдают предпочтение последнему, ведь только с помощью томографии можно выявить, каким образом прорастают опухоли и как близко расположены другие области.
Когда назначается такая диагностика? Что показывает?
Врачи далеко не сразу прибегают к данному способу. Обычно КТ назначают, если антибактериальная терапия не дала никаких результатов в течение определенного времени. Поэтому в таких случаях врачу нужно узнать более детально состояние больного, чему способствует данная процедура. Также КТ носа и околоносовых пазух назначают в следующих случаях:
- диагностика синусита или кисты;
- узнать точное расположение анатомических особенностей полостей;
- каким образом изменяется опухоль или воспалительный процесс;
- для оценки полостей, которые заполнены жидкостью;
- насколько утолщена оболочка;
- при травматических порождениях.
Нередко такое исследование нужно перед оперативным вмешательством. Как правило, это касается эндоскопических, корректирующих или пластических операций. Врач с помощью данного анализа определяет, насколько эффективно происходило лечение и в случае необходимости корректирует курс.
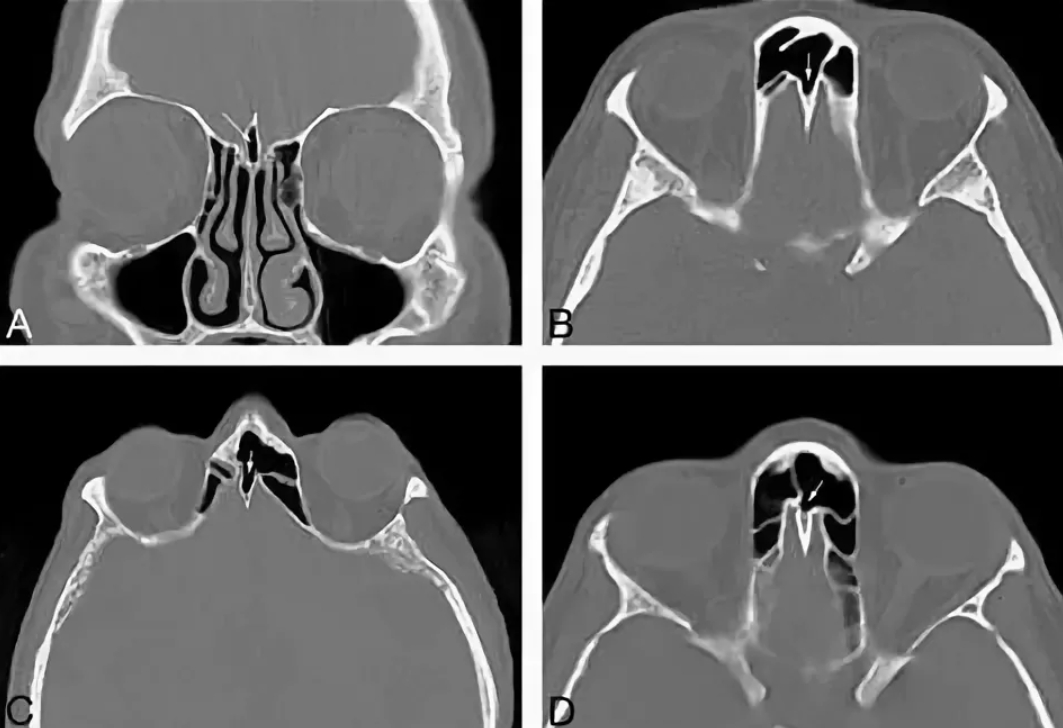
Подготовка к процедуре
КТ проводят с контрастом или без. В зависимости от этого различается подготовка. При отсутствии красящего вещества от пациента ничего не требуют, можно прийти в любой момент и сделать диагностику. Но при использовании контраста больной должен сделать для начала анализ на креатинин, чтобы выявить возможную аллергию.
Необходимо сообщить специалисту о лекарствах, которые принимаются в данный момент и аллергических реакциях на определенные возбудители. Если есть серьезные заболевания: сердца, астма, диабет, проблемы с почками или щитовидной железой, также стоит уведомить о них доктора. Прием пищи должен происходить не раньше, чем за 1 – 2 часа до обследования.
На обследование лучше взять с собой медицинскую карту с историей болезни, прочие снимки и результаты анализов и т.д. Исследование проводится только по назначению врача, поэтому не забудьте эту бумагу.
Как проводится и как делают?
Томография околоносовых пазух в СПб практически не отличается от клиники к клинике. Точнее, схож ход самой процедуры. Все зависит от качества аппаратов и квалификации врачей, которые впоследствии будут расшифровывать результаты.
Механизм воздействует на тело человека рентгеновскими лучами разной степени, что позволяет отличать ткани по плотности. Во время сканирования излучающая трубка движется вокруг пациента, а набор детекторов измеряет количество поглощаемого излучения. Специальная компьютерная программа, что показывает данные, передает поперечное изображение тела на мониторе.
В случае исследования детей оператор корректирует размеры и дозу облучения. Пациента обычно располагают на спине, чтобы обеспечить максимальную неподвижность. В случае введения контраста пациент может испытывать легкое жжение или металлический привкус, который быстро исчезнет.
Как расшифровываются результаты?
Специально обученный персонал должен хорошо разбираться в том, что показывает компьютерная томография пазух носа. Как правило, это врачи-рентгенологи, которые умеют «читать» результаты снимков, которые выводят на экране аппарата. Перед процедурой рассчитывает нужную дозу, руководствуясь данными пациента. Также сотрудник настраивает томограф и подготавливает пациента, ведь во время самого исследования больной остается один в специальной комнате.
Врач, обладающий необходимыми навыками интерпретации снимков, обязан выдать заключение в день исследования. В документе прописано соответствие синусов нормальным показателям. Описывается размер пазух, различных деформаций, которые нарушают целостность тканей толщина слизистой оболочки, наличие посторонних предметов или новообразований, их тип, положение носовой перегородки, заполнение жидкости и т.д.
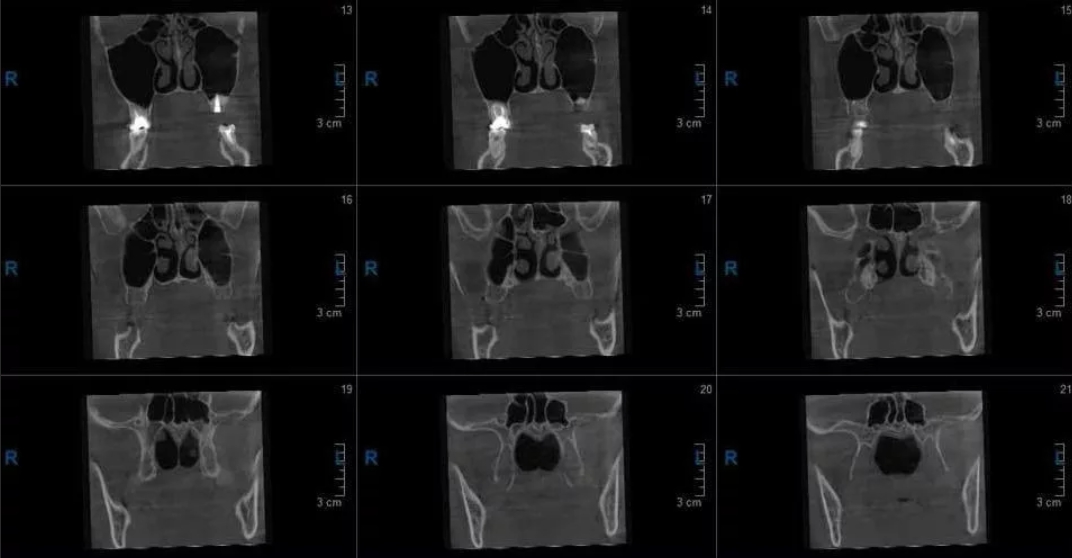
Показания к процедуре
КТ околоносовых пазух назначается врачом только в определенных случаях. Так как пациента надо облучать во время процедуры, врачи стараются не злоупотреблять этим методом и для начала выясняют состояние пациента более простыми способами. Особенно если человек уже сделал несколько рентгенов перед этим. Процедуру назначают при таких показаниях:
- черепно-мозговые травмы;
- постоянные головные боли или стабильные температура 37 – 37,2 в течение нескольких недель;
- если ранее были проведены челюстно-лицевые операции;
- при подозрении на новообразования в носоглотке или костях лицевой части черепа с вероятной прорастаемостью в синусы.
При хронических заболеваниях пазух, таких как синусит, гайморит, фронтит данная процедура периодически назначается, чтоб ЛОР мог проверить течение болезни и в случае необходимости назначить новое лечение. Также при различных подозрениях на определенные типы заболеваний, образований (невриома, ангиома) или травм и т.д. требуется проведение КТ.
Противопоказания к процедуре
Томография противопоказана при проведении процедуры с контрастным веществом, если есть возможность тяжелой реакции. Также существует ряд заболеваний, при которых нежелательно делать КТ. Как правило, к ним относят астму и различные аллергии. При тяжелом состоянии больного процесс в результате может обернуться шоком, остановкой дыхания или сердечной деятельности, а также судорогами.
При серьезных болезнях печени и почек, особенно при недостаточности, и щитовидной железы КТ запрещено выполнять. Беременные и женщины в период лактации также не могут пройти процедуру. Основной риск состоит в дополнительной дозе ионизирующего излучения, поэтому если ранее были проведены подобные процедуры, стоит ограничить количество излучения.
Где сделать КТ пазух носа?
Если вы желаете сделать в Санкт-Петербурге КТ носовых полостей, то стоит внимательно подойти к выбору клиники. Обязательно проверьте наличие всех лицензий, которые свидетельствуют о качестве аппарата, а также компетенции врачей. Сотрудники, как правило, на консультации объясняют все особенности методики. Это обязательно должны быть люди, которые имеют соответствующее медицинское образование и прошли обучение с данным видом техники.
Предлагаем сделать КТ пазух носа в рентген-центре «Луч», где ответственные работники проведут выбранное обследование с соблюдением всех норм безопасности. Также персонал расшифрует результаты и сообщит всю необходимую информацию. Медицинский комплекс предлагает качественное обслуживание во время процедуры, которая происходит полностью безболезненно и с повышенным комфортом. Также у нас действует адекватная ценовая политика.
“Гармония”
Клиника мужского и женского здоровья
Что делать, если пропало обоняние, и как его вернуть
- Причины
- Где встречается
- Диагностика
- Лечение
- Наши врачи
У людей всего 5 органов чувств, поэтому потерять на время один из них неприятно. Когда не чувствуется запах, причины могут быть не только в органах дыхания, но и в нервной системе. Поэтому важно пройти диагностику и установить заболевание как можно раньше, пока обоняние не пропало навсегда.
Причины состояния

Проблемы с обонянием обычно связывают с патологиями носа. отека слизистой оболочки возникает заложенность, воздух меньше проходит внутрь и контактирует со вкусовыми рецепторами. В результате человек не чувствует запахи.
При некоторых заболеваниях поражаются сами луковицы, улавливающие запахи. Они не посылают сигналы мозгу, а человек ничего не чувствует.
Более серьезные патологии поражают непосредственно нервные волокна, передающие сигнал. Рецепторы улавливают запах, то в мозг информация не поступает. Для человека результат тот же — отсутствие чувств.
Самые страшные заболевания связаны с парагиппокампальной зоны головного мозга. При них повреждается зона, ответственная за анализ информации о запахах. Мозг не способен их распознавать, поэтому человек их не чувствует.
Каждый механизм отвечает за свою группу заболеваний. Важно корректно определить патологию, чтобы назначить адекватное лечение и запахи вернулись.
При каких заболеваниях встречается
Часто потеря обоняния сопровождает течение ОРВИ и ОРЗ. При этом слизистая носа отекает, больным трудно дышать. Если снять заложенность, чувствительность восстановится. Тот же механизм потери обоняния характерен для аллергического ринита и синуситов.
Гораздо больше людей беспокоит, почему нос дышит, а запахи не чувствуются. Так происходит при поражении нервных волокон или рецепторов. Симптом встречается при хроническом атрофическом рините, бесконтрольном применении сосудосуживающих капель от насморка, приеме ингибиторов АПФ или эстрогенов, а также при отравлении тяжелым металлами. Подобное также наблюдается при гриппе и коронавирусной инфекции.
Поражение участков головного мозга, отвечающих за запахи, встречается достаточно редко. Так бывает при дегенеративных патологиях нервной системы (болезнь Альцгеймера, рассеянный склероз), травмах головы, а также на фоне осложнений после операций на мозге.
Записаться на прием
к врачу терапевту
можно по телефону
или с помощью системы онлайн-записи на сайте
Диагностические мероприятия

При обращении к врачу внимание обращают на жалобы и эпидемиологический анамнез. Если пациент был в контакте с больным, а также имеет заложенность носа и высокую температуру, можно предположить ОРВИ и ОРЗ. Человеку рекомендуется сдать общий анализ крови для точного определения природы заболевания: бактериальной или вирусной.
Резкая потеря обоняния и вкуса — признак коронавирусной инфекции. Пациенту показана сдача анализов на возбудителя в виде мазка из носа.
Аллергический ринит устанавливается по характерной клинической картине. В мазке из носоглотки обнаруживаются нейтрофилы, в крови повышен IgE.
Атрофический ринит устанавливает оториноларинголог после очного осмотра. Иногда рекомендуется рентгеновский снимок. Этот же метод диагностики используется при синуситах.
Варианты лечения

Что делать, если пропало обоняние, зависит от причины состояния. Терапия подбирается врачом индивидуально с учетом возраста и сопутствующих заболеваний.
Схемы лечения:
- Антибиотики — при ОРЗ со средним и тяжелым течением, синусите.
- Постельный режим и обильное питье — для неосложненного ОРВИ.
- Тамифлю, Осельтамивир — при гриппе.
- Кортикостероиды местно в виде спрея — при злоупотреблении сосудосуживающими каплями.
- Антигистаминные — при аллергическом рините.
Для атрофического ринита, коронавирусной инфекции и всех видов поражения головного мозга схема терапии разрабатывается специалистом с учетом клинических рекомендаций и состояния пациента.
Обоняние возвращается после выздоровления и восстановительного периода. Он длится от 2 недель до 3 месяцев. Если улучшений не происходит, стоит пройти повторное обследование для оценки состояния рецепторов и нервных окончаний.
 Читайте также: Сухой приступообразный кашель
Читайте также: Сухой приступообразный кашель
Помните, что поставить точный диагноз, определить причины и характер заболевания, назначить эффективное лечение может только квалифицированный врач. Записаться на прием к нашим специалистам или вызвать врача на дом Вы можете по телефону
Будьте здоровыми и счастливыми!
Наша команда

Колоскова
Елена Николаевна
Записаться
Гастроэнтеролог, Терапевт, врач высшей категории

Сыромолотова
Галина Анатольевна
Записаться
Терапевт
Боль в горле при глотании
Когда сильно болит горло жизнь будто останавливается. Причины появления болезненных ощущений могут иметь воспалительный и невоспалительный характер. Чаще всего это бактериальные и вирусные инфекции. Но могут быть и опухоли, а также сосудистые патологии.
Понять, что отекло горло, бывает непросто, так как процесс начинается внутри и увидеть его самостоятельно затруднительно. Поэтому важно своевременно определить причину состояния и провести адекватную терапию. Установить точный диагноз может только врач на основании полного обследования.
Сухой приступообразный кашель

Ощущение першения в горле мешает вести нормальную жизнь. Появление неприятного симптома чаще всего связано с инфекцией верхних дыхательных путей, но это не единственная причина. Правильно определить причину и назначить грамотную терапию может только специалист.
© 2012-2020 ООО медицинский центр
«Клиника мужского и женского здоровья»
Лицензия №ЛО-69-01-001044 от 23.05.2013
г. Тверь, ул. Желябова, 75 Смотреть на карте
Пропало обоняние и вкус: что делать? Как восстановить?
Ароматы и вкусовые ощущения являются повседневной частью нашей жизни. Без них мы не можем полноценно наслаждаться пищей и любимыми запахами, что доставляет серьезные неудобства и лишает нас радостей жизни. Поэтому многие люди впадают в панику, внезапно обнаружив, что любимые духи, цветы, лакомства, кофе или чай “не имеют никакого запаха”.
Обоняние и вкус тесно взаимосвязаны. В верхнем отделе носовой полости расположены обонятельные клетки, строение которых отличается от клеток остальной части слизистой носа. Клетки этого эпителия воспринимают запахи и передают их по нервным волокнам в головной мозг.
Вкус воспринимается сосочками языка и тоже передается в мозг, где ощущения запаха и вкуса объединяются, чтобы распознать и оценить полученную информацию. Некоторые вкусовые ощущения могут быть определены и без участия обоняния, например, сладкий, соленый, кислый и горький вкус. Но более сложная информация, например, вкус клубники, требует анализа и запаха, и вкуса. По этой причине обнаружив потерю обоняния, люди чаще всего замечают, что пища тоже стала безвкусной и пресной.
Наиболее распространенными причинами потери обоняния являются:
1. Травма головы. При автомобильных авариях, ушибах и ударах головы обонятельные нервы, идущие от носовой полости и расположенные в решетчатой кости черепа, рвутся и это приводит к необратимой потере нюха и вкуса. Переломы и повреждения носовой перегородки также могут привести к нарушению обоняния. Клетки, воспринимающие запахи, могут быть повреждены и в результате лучевой терапии при лечении злокачественной опухоли, микроинсульта, полинейропатии при сахарном диабете, рассеянного склероза и других возрастных изменений.
2. Воспаления слизистой носа. Зачастую потеря обоняния возникает после простуды, гриппа и других вирусных заболеваний. В момент болезни из-за насморка слизистая носа отекает, вследствие чего нарушается функция обонятельных клеток. В большинстве случаях в течение недели после выздоровления восприятие запаха и вкуса восстанавливается без специального лечения, если же этого не происходит, то это говорит о том, что воспаление слизистой носа перешло в хроническую форму и потеря обоняния уже требует специального лечения под наблюдением профессионального врача.

3. Аллергия. Иногда причиной потери обоняния является аллергический отек в носовой полости.
Хронический аллергический ринит требует комплексного лечения с применением антигистаминных препаратов и местных кортикостероидов в нос, которые должен назначить врач.
4. Полипы в носу. При наличии полипов в носу восстановить обоняние поможет только хирургическое их удаление, направляет на эту операцию отоларинголог.
5. Депрессия, деменция и другие нервные расстройства. Если обоняние пропало после перенесенного стресса, то чтобы побороть недуг нужно обратиться к невропатологу. Запущенные нервные расстройства и переживания приводят к нарушению работы всех нервных клеток, что и становиться причиной потери ощущения запаха и вкуса. Люди пожилого возраста, страдающие деменцией, также жалуются на отсутствие аппетита, обоняния и вкуса.
6. Курение, алкоголь и наркотики. Потеря восприятия запаха и вкуса может быть следствием курения, употребления алкоголя и наркотиков. Чрезмерная сухость во рту и длительное воздействие вредных веществ, содержащихся в табаке, алкоголе и никотине вызывают необратимые изменения в носовой полости и вкусовых сосочках языка, и как результат к потери обоняния и вкуса.

Если обоняние исчезло после сильного насморка и не восстановилось спустя 5-7 дней, обязательно надо обратиться к квалифицированному специалисту и установить точную причину возникшей проблемы. В 60% случаях обоняние восстанавливается после установления возбудителя воспаления слизистой носа и правильной терапии. При этом для лечения вирусного насморка назначается прием антивирусных препаратов ( Реманталин, Релен) и промывание носа физраствором. Бактериальный насморк требует лечения антибиотиками группы Пенициллина, Макролидов и Цефалоспиринов, при аллергическом насморке назначают антигистаминные препараты – Супрастин, Кларитин и Зиртек.
Наряду с основными лекарственными средствами при потере обоняния полезно промывать нос солевым раствором или аптечными препаратами типа Аквалор, Аквамарис, Нафтизин, Санорин и т.д. Однако пользоваться сосудорасширяющими каплями чаще трех раз в день и пяти дней подряд нельзя, при частом и длительном употреблении к ним может развиться привыкание и отечность в слизистой носа только усилится.
Облегчить дыхание при насморке и вернуть обоняние хорошо помогают ингаляции с эфирными маслами, горячий душ и теплое питье. Вдыхание водяного пара с эфирными маслами эвкалипта, пихты, цитрусовых, ментола и мяты приносит быстрое облегчение при заложенности носа и потери обоняния. Ускоряет выздоровление при насморке также горячий чай с лимоном и малиной.
Народная медицина при потере обоняния предлагает приготовить и пить в течение трех дней отвар чеснока. Готовить рекомендуется его по рецепту: 4 зубчика чеснока очистить, измельчить и положить в кастрюлю, налить в нее 200 мл горячей водой и кипятить ее в течение 2-3 минут. Затем выключить огонь, добавить в отвар щепотку соли, перемешать и выпеть его горячим. Через три дня применения чесночного отвара чувства обоняния и вкуса должны восстановиться.
Видео причины нарушения вкуса и обоняния при вирусных инфекциях, профессор С.В. Савельев, 2021 год
– Вернуться в оглавление раздела “отоларингология”
Редактор: Искандер Милевски. Дата обновления публикации: 17.8.2021
Как восстановить обоняние после COVID-19?
24 марта

Одно из частых осложнений covid-19 – потеря обоняния и вкуса. И хотя это не смертельно и, казалось бы, не мешает вести полноценную жизнь, люди, столкнувшиеся с этой проблемой, могут по-настоящему страдать.
Запахи играют важную роль в жизни человека. Некоторые исследователи считают, что способность различать запахи у homo sapiens не ниже, чем в среднем у других млекопитающих. Обонятельная функция связана с другими системами организма и способна влиять на температуру тела, артериальное давление, частоту сердечных сокращений, тонус мышц и работу вестибулярного анализатора. Запах играет важную роль при невербальном общении, помогая выбирать тех людей, с которыми нам проще общаться или сообщает важную информацию об эмоциональном состоянии партнера; влияет на собственные эмоции, может усиливать или ослаблять стресс, стимулировать важные воспоминания.
Есть данные, что примерно у 30% людей, потерявших обоняние, наблюдаются симптомы депрессии. Невозможность наслаждаться вкусом пищи, снижает настроение, аппетит и приводит к нарушениям работы ЖКТ. Кроме того, обоняние важно для выживания; неспособность правильного различать запахи может привести к банальному отравлению просроченными продуктами или вредными веществами, повышает риски отравления газом и т. п.
Дизосмия – нарушение восприятия запаха различается по силе:
► аносмия – отсутствие обоняния
► гипосмия – снижение обоняния
► гиперосмия – усиление восприятия запахов
по характеру:
► паросмия – извращенное восприятие запахов
► фантосмия – восприятие несуществующих запахов
► агносмия – невозможность распознать запахи при сохранной обонятельной функции

Особенности потери обоняния при COVID-19
На сегодняшний день считается, что потеря обоняния при коронавирусе связана не с поражением нейронов, а с действием вируса на соседние клетки, что нарушает проникновение одоранта (молекул пахучего вещества) к самим нейронам.
Особенности нарушений обоняния при COVID-19:
► Нарушение обоняния на фоне отсутствия заложенности носа
► Хеместизис (ощущение жжения/покалывания в носу)
Наблюдающаяся паросмия (ощущение неприятного запаха при его объективном отсутствии) при COVID-19 может быть единственным поражением обоняния. Хорошая новость: появление неприятных запахов после полного отсутствия обоняния, как правило, является признаком того, что обоняние восстанавливается. Это может происходить не быстро, но наберитесь терпения. Паросмиии могут вызываться триггерными запахами: лук, яйца, жаренные продукты, мясо, чеснок, шоколад.
Нарушение вкуса при COVID-19 не связано с поражением вкусовых рецепторов языка. Значимую роль в восприятии вкуса играет ретроназальное обоняние, когда молекулы пищи, которую мы пережевываем поступают в обонятельную зону. Обоняние, когда запах поступает через нос снаружи называют ортоназальным.
Кстати, зоны в мозгу, отвечающие за обработку ортоназального и ретроназального обоняния, разные. Ретроназальное обоняние обрабатывается там же, куда поступает информация о вкусе, а вот сообщение от ортоназального обоняния приходит в обонятельную зону коры головного мозга.
Можно сказать, что запах еды мы запоминаем через рот.
Длительное снижение запахов после перенесенной COVID-19 наблюдается примерно у 12% пациентов.
И, хотя, пока не доказно, что ковид может приводить к стойкой потере обоняния, пациентам с нарушением обоняния более 2-х недель рекомендована реабилитация.

Лечение
Основным, признанным в мире, лечением нарушения обоняния является обонятельный тренинг. Этот простой метод основан на пластичности обоняния (способности нейронов обонятельной зоны к восстановлению).
Методика обонятельного тренинга проста. Можно использовать любые достаточно яркие и устойчивые запахи, эфирные масла (например, ментол, тимьян, жасмин, мандарин, розмарин, зеленый чай, бергамот, гардения, роза, лимон, эвкалипт, чайное дерево, гвоздика). В принципе, подойдет любой аромат. Нет никаких доказательств того, что эфирные масла более эффективны, чем другие ароматы. Даже травы или специи из вашей кухни можно использовать для небольших тренировок. Главное, чтобы аромат оставался устойчивым длительное время.
Тренировка заключается в попеременном вдыхании 4 различных запахов в течение 20 секунд каждый. Вдыхаем, концентрируясь на особенностях каждого запаха. Вдох не глубокий, вы должны словно бы принюхиваться (мелкими легкими вдохами) при тренировке с ароматом.
Можно взять 4 баночки по 50 мл. и положить в каждую ватный диск, смоченный в 1 мл. эфирного масла. Принюхивайтесь 2 раза в день.
Зачем необходимо принюхиваться во время занятий. Дело не только в количестве объема воздуха, проходящего через обонятельную зону, а еще в том, что обонятельные клубочки работают в такт ритму «принюхивания». Так как фаза работы разных групп клубочков не совпадает, происходит более точная дифференцировка различных запахов.
Более надежный эффект достигается при:
► длительном курсе тренировок (более 32 недель)
► использовании запахов с высокой концентрацией
► смене одорантов каждые 3 месяца
К сожалению, не существует надёжных доказательств эффективности методов лекарственной терапии стойкого нарушения обоняния, но согласно отдельным исследованиям и мнению международных экспертов, можно использовать следующие методы.
• Если нарушение обоняния происходит на фоне заложенности носа, можно применять интраназальные глюкокортикостероиды (их должен назначить врач).
• Возможно применение системных глюкокортикостероидов (например, преднизолон), если нет других симптомов COVID-19.
• Можно порекомендовать Омега-3 жирные кислоты при отсутствии других симптомов COVID-19.
Дизосмия может значимо влиять на качество жизни. Как снизить дискомфорт?
• Употребляйте острые приправы.
• Добавьте в суп попкорн.
Эти способы не заменят вкус, но дополнительные ощущения помогут вернуть удовольствие от еды.
• Избегайте триггеров (см. выше)
• Исключите горячее, лучше принимать пищу комнатной температуры
• Используйте зубную пасту и конфеты с корицей
• Включите в рацион протеиновые коктейли без запаха.
Тем, кто владеет английским хотя бы на уровне Гугл-переводчика можно порекомендовать интернет-ресурсы, созданные для поддержки пациентов с дизосмией: AbScent и Fifth Sense (есть вариант на русском).
Потеря обоняния


ПРОВЕРЕНО ЭКСПЕРТОМ
Галина Чудинская
Врач-невролог высшей категории, член
Ассоциации междисциплинарной медицины
Стаж более 25 лет.
Профиль эксперта
Мы ежедневно активно взаимодействуем с окружающим миром при помощи наших органов чувств – зрения, слуха, обоняния и осязания, чувства вкуса. Но любой, у кого хотя бы раз в жизни развивалась сильная заложенность носа из-за инфекции или сильной аллергии, испытал, каково это быть без одного из наших основных чувств: нашего обоняния.
У большинства животных обоняние абсолютно необходимо для выживания, размножения и выращивания молодняка. Хотя люди могут выживать без обоняния, исследования показали, что его потеря негативно влияет на качество жизни, даже приводя некоторых людей к клинической депрессии. Подобно тому, как другие животные зависят от обоняния как сигнальной системы опасности, мы также зависим от запаха. Нормальное обоняние предупредит нас об опасности задымления при пожаре, утечке природного газа в доме и испорченной еды.
Ежедневно запах дополняет наш жизненный опыт и часто является неотъемлемой частью нашей памяти о событиях прошлых лет. Воспоминания о духах, которые использовал ваш супруг, или о хлебе, выпекаемом в доме вашей бабушки, когда вы были ребенком, длятся десятилетиями и часто тесно связаны с сильными эмоциями.
Вкус еды также во многом зависит от обоняния, а без него еда – просто способ устранить чувство голода. С учетом нашей социальной деятельности, связанной с посещением ресторанов, баров и кафе, понятно, как у человека, потерявшего обоняние, может развиться чувство отчуждения.
Расстройства обоняния затрагивают 19% населения старше 20 лет и 25% населения старше 53 лет. Если рассматривать потерю запаха только в результате старения, то один из восьми человек в возрасте от 53 до 91 года отмечает постепенное снижение обоняния. Пагубное влияние потери запаха на вкус пищи может значительно повлиять на пожилое население, и диета и правильное питание теряют свою актуальность.
Причины потери обоняния
Обоняние зависит от миллионов специализированных нервных клеток, которые расположены в глубоко защищенном углублении высоко в полости носа. Примечательно, что эти нервные клетки обычно умирают и заменяются на протяжении всей нашей жизни. Следовательно, система способна восстанавливать себя после травмы, но это не всегда возможно.
Потеря обоняния вызвана несколькими различными факторами. Некоторые дети рождаются без обоняния. Это связано с недостаточно развитой химической сенсорной системой. Химическая сенсорная система не выделяет молекулы, которые посылают сигналы в определенную часть мозга, где обнаруживаются запахи. Центр обоняния – это сложная маленькая нервная система, расположенная в участке ткани в самой верхней части носа. Эта нервная система напрямую связана с мозгом. Если участок нервов недоразвит или поврежден, человек может потерять обоняние.
Причины развития аносмии (потери обоняния) у людей:
- травмы головы;
- тяжелые травмы верхней части носа;
- тяжелые инфекции верхних дыхательных путей;
- полипы в пазухах носа или носовых ходах;
- табачный дым;
- вдыхание определенных химикатов, таких как пестициды или аммиак, в течение длительного времени (многих лет);
- гормональный дисбаланс;
- некоторые проблемы с зубами;
- некоторые принимаемые рецептурные препараты;
- лучевая терапия (если проводится на шее или голове);
- простуда и аллергия;
- некоторые заболевания центральной нервной системы (болезнь Альцгеймера).
- опухоль передней черепной ямки.
В некоторых случаях потеря обоняния является полной (аносмия), в то время как в других случаях наблюдается только частичная потеря (гипосмия). Во многих случаях, когда происходит частичная потеря обоняния, оставшиеся запахи искажаются. Искажения либо ощущаются как запахи, пахнущие резко отлично от того, что запомнилось (паросмия), либо как запах, которого нет (фантосмия).
Возможно, если бы они были приятными, то эти искажения обоняния могли бы быть не такими мучительными. Тем не менее, почти во всех случаях искаженные запахи неприятны: пациенты описывают их как дымный, болотный, затхлый, мусорный или химический аромат. Людям обычно трудно описать запах, так как он не похож ни на что, что они испытывали раньше.
Лечение потери обоняния
Потеря обоняния называется аносмией. У большинства людей потеря обоняния начинает ухудшаться после 60 лет, и большинство пожилых людей почти полностью теряют свое обоняние. Специалисты считают, что способность ощущать запах достигает своего пика в возрасте от 30 до 60 лет. Кроме того, у женщин обоняние лучше, чем у мужчин.
Аносмия и вкус связаны между собой. Многие люди, которые теряют свое обоняние, или те, кто родился без чувства обоняния, также теряют способность чувствовать вкус. Ученые считают, что это связано с тем, что люди «пробуют» еду по запаху, текстуре и температуре. К тому же, многие люди могут распознать свою еду или напитки по запаху. Кофе – это напиток, который нравится не только вкусом, но и запахом.
Если у вас появились симптомы и признаки, которые сопровождают вашу аносмию, вам следует посетить врача. Симптомы, которые должны беспокоить, включают в себя:
- отсутствие обоняния и вкуса пищи;
- заложенный нос и нарушение носового дыхания;
- постоянное чихание, выделения из носа и зуд в глазах;
- потеря веса;
- головные боли;
- носовое кровотечение.
Диагностика
Современные методы лечения
Популярные вопросы и ответы
Потеря обоняния при коронавирусе (с чем связана, насколько опасна)
С марта 2020 года врачи по всему миру начали обмениваться сообщениями о потере запаха и вкуса у пациентов с подтвержденными случаями COVID-19, заболевания, вызванного новым коронавирусом SARS-CoV-2. Несколько групп ЛОР-врачей предположили, что это могут быть симптомы коронавируса и, таким образом, они могут служить ранним признаком инфекции, сигнализируя людям о необходимости самостоятельно проводить карантин, прежде чем у них начнется явный кашель или лихорадка.
– Потеря обоняния при новой коронавирусной инфекции встречается довольно часто, по разным оценкам 20 – 60% пациентов с этим диагнозом жалуются на потерю обоняния. Потеря обоняния может происходить в легкой форме, когда человек теряет обоняние частично и, к примеру, может чувствовать запах чеснока, но не чувствует аромата кофе, и быстро восстанавливается в течение 1 – 2 недель. Либо в тяжелой форме, когда обоняние пропадает полностью на длительное время до 4 месяцев и более, – поясняет врач-невролог Галина Чудинская. – Обонятельные рецепторы, находящиеся в верхнем носовом ходе окружены поддерживающими клетками, без которых обонятельные клетки функционировать не могу. Эти поддерживающие клетки могут продуцировать белок АСЕ2, который коронавирус использует для проникновения в клетку. Обонятельные клетки не имеют АСЕ2, что означает, что они не заражаются коронавирусом.
Таким образом, есть предположение, что именно эти поддерживающие клетки, без которых не могут функционировать обонятельные рецепторы, заражаются и отмирают.
Когда вирус попадает в поддерживающую клетку благодаря белку АСЕ2 и вызывает отек, обонятельные нейроны остаются нетронутыми, но прикрыты отекшими окружающими тканями и молекулы ароматических веществ не могут на них попасть.
Когда начинается процесс выздоровления и иммунитет справляется с вирусом, отек спадает, молекулы аромата имеют свободный доступ к неповрежденным рецепторам и обоняние возвращается к норме.
Если воспаление обширное, оно может повреждать и соседние клетки – обонятельные нейроны. Это вторая стадия. Обонятельные нейроны регенерируют из стволовых клеток в слизистой оболочке носа, но для этого нужно более длительное время и обоняние восстанавливается намного медленнее.
Случаются, и более глубокие поражения. Есть предположение, что в отдельных случаях вирус может поражать весь обонятельный тракт: и обонятельный нерв, и обонятельную луковицу, которая содержит промежуточные обонятельные нейроны, и часть головного мозга, которая отвечает за восприятие запахов. Поэтому вопрос насколько вирус может глубоко проникать в нашу ЦНС и повреждать ее остается открытым и изучается.
Всегда ли потеря обоняния является признаком болезни?
Потеря обоняния (аносмия) является относительно необычным заболеванием, которое чаще встречается у мужчин, чем у женщин. Риск аносмии возрастает с возрастом, и, по крайней мере, частичная потеря характерна для 60-летнего возраста. Помимо старческих изменений, проблему могут вызвать некоторые лекарства или воздействие токсичных химикатов. Интраназальные препараты цинка, противоотечные спреи для носа и некоторые пероральные препараты, такие как нифедипин и фенотиазины, являются примерами препаратов, которые могут вызвать постоянную потерю обоняния.
Когда обоняние внезапно теряется, вероятной причиной является инфекция, побочный эффект лекарств, травма головы или воздействие токсина. Когда обоняние постепенно исчезает со временем, более вероятной причиной является воспаление пазухи, хроническая обструкция от инфекции или аллергии, либо прогрессирующее заболевание, такое как Альцгеймер. Медленное начало и прогрессирование потери обоняния также может быть нормальной частью старения.
– Потеря обоняния может произойти, к примеру, и при гриппе, и при других вирусных инфекциях, – говорит врач-невролог Галина Чудинская. – Она может возникнуть при повреждениях центральной нервной системы, к примеру, травма или опухоль передней черепной ямки, в которой проходит обонятельный нерв.





