Современный метод лечения тонзиллита – прижигание миндалин
Прижигание миндалин (абляция) — это современный метод лечения хронического тонзиллита, состоящий в частичном удалении (испарении) поврежденной ткани миндалин.


3.80 (Проголосовало: 10)
- Показания к прижиганию миндалин
- Методы прижигания
- Как проходит абляция миндалин
- Подготовка к абляции
- Анестезия
- Как проходит операция
- Противопоказания к прижиганию
- Стоимость операции по прижиганию миндалин
Прижигание миндалин (абляция) — это современный метод лечения хронического тонзиллита, состоящий в частичном удалении (испарении) поврежденной ткани миндалин.
Показания к прижиганию миндалин
Поверхность миндалины имеет углубления – лакуны, они нужны для увеличения площади «рабочей» поверхности. Аллергены и микробные агенты, попадая на слизистую оболочку, вызывают ответную иммунную реакцию организма. Хроническое воспаление приводит к образованию нефункциональной рубцовой ткани, лакуны суживаются, нарушается их дренаж. Все это приводит к скоплению в лакунах казеозных пробок. Если показаний к полному удалению миндалин нет, то проводится консервативное лечение: промывание лакун, физиотерапия. Однако вскоре лакуны вновь «засоряются» пробками и симптомы заболевания дают о себе знать. Для улучшения работы миндалины рекомендуется проводить прижигание (абляцию). Суть этой процедуры заключается в том, что поверхностный слой миндалины бескровно удаляется при помощи лазера или радиоволны. После такой процедуры в лакунах не скапливаются гнойные пробки, сокращается их размер, поверхность становится более ровная, уменьшается воспаление. Так удается добиться стойкой ремиссии заболевания.
Методы прижигания
| Метод | Что используется | Преимущества | Недостатки |
| Криотерапия | Жидкий азот. Под воздействием жидкого азота происходит сильное охлаждение ткани. Внутри клеток образуются кристаллы льда, разрушающие клеточную стенку. |
Бескровный, безболезненный метод. Хорошо переносится пожилыми пациентами. |
Для достижения стойкого эффекта требуется курс процедур. |
| Лазерная абляция | СО2-лазер, гольминиевый или волоконно-оптический лазер. Эффект основан на испарении жидкости (коагуляция) тканей за счет нагревания лазером. | Бескровный, безболезненный метод. |
Нагревание окружающих миндалину тканей, образование слоя отмершей ткани, которая сходит в течение 5-7 дней. В течение 2-3 дней после процедуры дискомфортные ощущения в горле, похожие на простуду. |
| Радиоволновая абляция | Переменный высокочастотный ток (радиохирургические аппараты Surgitron, Curis). Эффект обеспечивается за счет нагревания ткани и испарением из нее жидкости. | Бескровный, безболезненный метод, хорошее заживление раны, щадящее действие на окружающие ткани. Процедура проводится однократно, возможно повторение через несколько лет. |
Образование слоя отмершей ткани, которая сходит в течение 5-7 дней, на следующий день после процедуры дискомфортные ощущения в горле, похожие на простуду. |
Как проходит абляция миндалин
Абляция миндалин любым из перечисленных способов проводится амбулаторно, нет необходимости ложиться в стационар. В нашей клинике используется полупроводниковый лазерный аппарат «Lami» и радиохирургический аппарат «Surgitron EMC».
Подготовка к абляции
Перед абляцией проводится курсовое промывание лакун с раствором антисептика (октенисепт, хлоргексидин, мирамистин) или бактериофага. Курс составляет от 5 до 10 процедур. Это необходимо для удаления застарелых казеозных масс и гнойного содержимого. Миндалина перед прижиганием должна быть очищена во избежание осложнений.
Анестезия
Процедура проводится под местной анестезией – миндалина орошается 10% раствором лидокаина, по краю миндалины делается несколько вколов раствора 2% лидокаина или ультракаина. Такая методика обезболивания обеспечивает комфортное для пациента проведение процедуры без каких-либо неприятных ощущений.
Как проходит операция
Под действием прибора происходит нагревание тканей и испарение из них жидкости. На поверхности миндалины образуется белый налет, под которым в течение 5-7 дней происходит восстановление слизистой оболочки. Таким способом удается убрать спайки вокруг лакун и улучшить их естественный дренаж.
Противопоказания к прижиганию
Процедуру не стоит проводить при:
- обострении хронического тонзиллита (ангине);
- острых инфекционных заболеваниях;
- менструации у женщин.
Стоимость операции по прижиганию миндалин
Стоимость радиоволновой абляции миндалин в нашей клинике – от 16 500 руб.
Криолечение

Криолечение в детской отоларингологии: локальная криотерапия в лечении хронических заболеваний ЛОР-органов
Одна из частых проблем, с которой сталкиваются родители детей от 3 до 12 лет: болезни ЛОР-органов. А конкретнее – хронический тонзиллит (частые ангины) и аденоиды (гипертрофия носоглоточных миндалин). У родителей возникает вопрос: необходимо ли удалять миндалины/аденоиды или можно обойтись консервативным лечением? Какой из методов лечения избавит ребенка от постоянных воспалительных процессов и повысит иммунитет?
Криолечение является эффективной альтернативой хирургическому удалению миндалин и аденоидов у детей.
Криолечение позволяет сохранить естественный защитный (лимфоидный) барьер в виде миндалин и аденоидов и повысить местный иммунитет. У часто болеющих детей криолечение приводит к значительному снижению частоты воспалительных процессов в носоглотке.
При каких ЛОР–болезнях у детей используется криолечение:
- Хронические ринофарингиты, в том числе хронический вазомоторный ринит, хронический гранулезный фарингит;
- Хронический тонзиллит (частые ангины);
- Гипертрофия небных миндалин;
- Рецидивирующие носовые кровотечения с перегородки носа;
- Доброкачественные новообразования полости носа, глотки, включая рецидивирующий папилломатоз гортани;
«-196 градусов по Цельсию»: как действует криолечение, и какие эффекты оказывает
Криолечение подразумевает способ иммуномодулирующего и регенеративного воздействия на хронические воспалительные очаги жидким азотом. Происходит глубокое локальное охлаждение тканей. Жидкий азот имеет температуру кипения – 196 градусов (по Цельсию). Во время процедуры происходит стимулирующие замораживающее воздействие – криотерапия (криосанация) или разрушение (криодеструкция) патологически измененных тканей.
При криотерапии происходит резкое сужение капилляров с их последующим расширением и притоком крови к месту воздействия. При криодеструкции – непосредственно гибель тканей.
Необходимое для криовоздействия время определяет врач в зависимости от характера и степени тяжести патологического процесса
- Иммуностимулирующий эффект
Стимуляция защитных функций лимфоидной ткани миндалин, повышение местного иммунитета. Это эффективный способ повышения общего иммунитета у детей, профилактики сезонных вирусных заболеваний, снижения заболеваемости ОРЗ у часто болеющих детей; - Антибактериальный
Снижение патогенной и условно патогенной бактериальной флоры глотки, очищение тканей миндалин, удаление с венозным и лимфатическим оттоком продуктов распада бактерий; - Репаративный
Уменьшение отека, воспаления, улучшение микроциркуляции в тканях, быстрая регенерация тканей после деструкции.
Преимущества криолечения у детей: почему криоорошение аденоидов и криодеструкция миндалин эффективнее и безопаснее их удаления традиционным хирургическим путем?
- Бескровность и неинвазивность
Криосанация и криодеструкция при удалении аденоидов являются абсолютно бескровными. Промороженная ткань отторгается без крови в процессе естественного восстановления. Это исключает риск развития кровотечения во время операции, образования рубцов в отсроченном периоде, заражения гепатитом С; - Безболезненность
Процедура вызывает лишь кратковременное неприятное ощущение у ребенка, поэтому не требует дополнительного обезболивания кроме местной обработки спреем с лидокаином. Криодеструкция аденоидов переносится детьми значительно легче хирургической операции; - Быстрота
Процедура длится не более 4 – 6 минут; - Процедура является полностью амбулаторной и не требует ложиться в больницу для лечения;
- Высокая эффективность
Криолечение запускает естественные механизмы повышения иммунитета, стимулируя лимфоидную ткань.
Криолечение в детской практике – едва ли не единственный метод, который позволяет избежать кровавых хирургических операций, сохранив при этом защитные функции ЛОР – органов.
Криоорошение аденоидов и криолечение миндалин при хроническом тонзиллите – это бескровный и безопасный метод повышения местного иммунитета и снижения заболеваемости ангинами, ринитами, фарингитами.
Криолечение в Нижнем Новгороде: многолетний опыт криотерапии ЛОР–врачей в «Тонус КРОХА»
Специалисты педиатрического центра «Тонус КРОХА» проводят криолечение, включая удаление аденоидов жидким азотом, уже не одно десятилетие. Накопленный опыт в сочетании с современным оборудованием ведущих мировых производителей – залог эффективного, безопасного и безболезненного лечения детей.
Новые возможности местной терапии аденоидитов у детей
Различные заболевания ЛОР-органов были и остаются одной из основных проблем и оториноларингологии, и педиатрии. Структура ЛОР-патологии несколько меняется по мере роста и развития детского организма. В первые годы жизни (дошкольный
Различные заболевания ЛОР-органов были и остаются одной из основных проблем и оториноларингологии, и педиатрии. Структура ЛОР-патологии несколько меняется по мере роста и развития детского организма. В первые годы жизни (дошкольный и ранний школьный периоды) лидирующее положение среди заболеваний ЛОР-органов у детей занимают патологические изменения аденоидных вегетаций. Прослеживается отчетливая тенденция к росту данной патологии: в 1960-е гг. XX в. гипертрофия глоточной миндалины встречалась у 4–16% детей, в 1970–80 гг. у 9,9–29,2%, а в 1999 г. ее доля выросла до 37–76% (F. Levy, 1999; Э. Г. Нейвирт, С. М. Пухлик, 2000).
В 32,8% случаев аденоидные вегетации сопровождаются воспалительным процессом (Г. Д. Тарасова, Л. С. Страчунский, 2000), т. е. имеет место аденоидит (острый или хронический), что может быть причиной возникновения, рецидивирования и хронизации заболеваний верхних и нижних дыхательных путей. По другим данным, аденоидит встречается почти у половины (43,8%) дошкольников.
Одна из возможных причин этого — бактериальная обсемененность глоточной миндалины. Микробиологический состав носоглотки достаточно разнообразен. По данным ряда авторов (A. V. Talaat и соавт.; 1989; G. Cantella и соавт., 1989), инфекционный фактор влияет на степень гипертрофии аденоидных вегетаций. Ученые еще не пришли к единому мнению относительно того, какой именно фактор считать ведущим инфекционным агентом. Одни (З. М. Грекова, В. Р. Савин, 1977; И. М. Будник, 1998) полагают, что это стрептококки, другие — что стафилококки, третьи (Ю. А. Лоцманов и др., 1994; А. С.-У. Батчаев, 2002) говорят о сочетании патогенных и непатогенных форм стрептококков и стафилококков. Cantella и соавторы (1989) при микробиологическом исследовании ткани глоточной миндалины выявили 93 вида аэробных и 56 анаэробных микроорганизмов. Вместе с тем, по некоторым данным, различий в показателях обсемененности микробной флорой носоглотки больных и здоровых детей не существует. Есть также данные об отсутствии патогенных микроорганизмов в лимфоидной ткани в условиях острого воспаления. В последние годы появляются сведения о доминирующей роли Haemophilis influenzae, Streptococcus pneumonia, Moraxella catarrhalis в патогенезе гипертрофии и воспалительных изменений глоточной миндалины. Неоднозначно мнение о роли грибковой флоры в патогенезе гипертрофии и воспалении ткани глоточной миндалины.
Клинически аденоидит проявляется частыми насморками или заложенностью носа, кашлем, частыми простудными заболеваниями. При эндоскопическом осмотре определяется скопление патологического отделяемого в задних отделах полости носа и носоглотке. Возможны выделения из полости носа, а чаще — стекание отделяемого по задней стенке глотки (с развитием вторичного фарингита). Характерен кашель по утрам или после дневного сна. В ряде случаев аденоидит сопровождается экссудативным средним отитом (ЭСО) (в том числе и двусторонним). Особенно это актуально для детей дошкольного возраста, которые не жалуются на снижение слуха (а болевой синдром при ЭСО, как правило, не выражен).
Наиболее точной является эндоскопическая диагностика, которая позволяет оценить не только размер, но и расположение лимфоидной ткани в носоглотке, состояние глоточного устья слуховой трубы. На эндоскопической оценке степени перекрытия сошника лимфоидной тканью и основывается классификация степени гипертрофии аденоидных вегетаций:
1-я степень — лимфоидная ткань перекрывает сошник на 1/3;
2-я степень — лимфоидная ткань перекрывает сошник до 2/3;
3-я степень — лимфоидная ткань перекрывает сошник более 2/3.
В план консервативной терапии аденоидитов входит уменьшение явлений воспаления лимфоидной ткани, снижение сенсибилизации и повышение иммунологической реактивности организма.
Начинать консервативное лечение рекомендуется с элиминационной терапии, способствующей очищению полости носа и носоглотки от патологического содержимого. Для этого используются солевые растворы, муколитические препараты (при густом и вязком секрете). После этого применяются антисептические средства и/или препараты для местной антибактериальной терапии.
Антимикробные средства для местного воздействия на слизистые оболочки могут назначаться как часть комбинированного лечения, так и в виде монотерапии. Один из таких препаратов — октенисепт. Октенисепт обладает широким спектром антимикробного действия, эффективен в отношении аэробных-анаэробных и грамположительных/грамотрицательных бактерий, в том числе возбудителей внутрибольничных инфекций; микобактерий туберкулеза, хламидий, микоплазм, грибов рода Candida и дрожжеподобных, простейших, а также вирусов (герпеса, гепатитов В, С и Д; ВИЧ). Действие препарата начинается практически сразу же (через минуту) и длится в течение часа. Токсического действия препарат не оказывает, не всасывается через неповрежденную слизистую оболочку. В разведении 1:5 (1:6) не угнетает функцию мерцательного эпителия верхних дыхательных путей.
Нами была пролечена группа детей (50 человек — 100%) с различными формами аденоидита: острый аденоидит был выявлен у 43 (86%) детей, хронический — у 7 (14%) детей. Среди них было 34 (68%) мальчика и 16 (32%) девочек. Возраст детей колебался от 2 до 12 лет, средний возраст составил 5 лет.
Всем больным проводились:
- общая оценка состояния больного;
- ЛОР-осмотр, включая эндоскопию полости носа и носоглотки;
- объективная оценка состояния слухового анализатора (акустическая импедансометрия);
- микробиологическое исследование отделяемого лимфоидной ткани носоглотки. У 19 (38%) детей была выявлена условно-патогенная флора, у 31 (62%) — различные патогены, в том числе S. pneumonia, H. influenzea, B. catarrhalis, S. aureus, S. pyogenus и др., как монокультуры или в различных комбинациях.
Препарат октенисепт назначали в разведении 1:5 для промывания носоглотки 2 раза в день по 5–10 мл в каждую ноздрю на процедуру в качестве монотерапии. Анализ результатов применения препарата октенисепт через 1 мес выявил следующее.
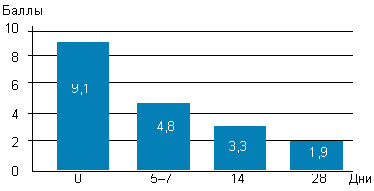 |
| Рисунок 1. Динамика балльной оценки симптомов у детей с аденоидитами |
До начала лечения все больные или их родители предъявляли жалобы на заложенность носа, наличие выделений (либо из полости носа, либо по задней стенке глотки), кашель, снижение слуха различной степени выраженности. Предлагалось оценить выраженность каждого из симптомов в баллах: 0 — симптом отсутствовал, 3 — симптом был выражен максимально. Из данных, представленных на рисунке 1, можно сделать вывод, что уже к 5–7-му дню использования препарата выраженность симптомов снизилась почти вдвое, к 14-му дню — была небольшой, а к 28-му дню — минимальной. Как видно из рисунка 2, дольше всего детей беспокоило снижение слуха (чаще всего проявляющееся заложенностью ушей, причем непостоянной, и связанной с интенсивным или неправильным отсмаркиванием ребенка), при этом заложенность носа, выделения и кашель почти отсутствовали.
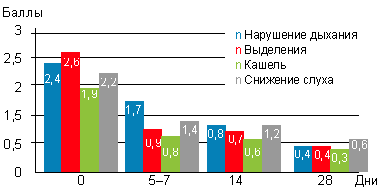 |
| Рисунок 2. Динамика жалоб, предъявляемых больными с аденоидитами (или их родителями) на фоне применения препарата октенисепт |
На фоне монотерапии препаратом октенисепт отмечено, что гнойные выделения почти полностью прекращались уже к 5–7-му дню лечения (рис. 3).
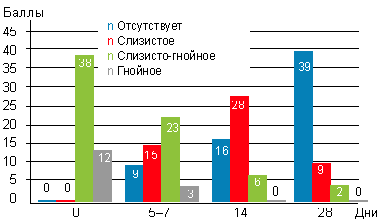 |
| Рисунок 3. Динамика отделяемого в носоглотке у детей c аденоидитами на фоне использования препарата октенисепт при эндоскопическом осмотре |
Важно изменение степени гипертрофии аденоидных вегетаций (рис. 4). До начала лечения у 32 детей (64%) выявлены аденоиды 2-й степени, у 18 детей (36%) — аденоиды 3-й степени. После курса лечения у 5 детей (10%) аденоиды сократились до 1-й степени, а аденоиды 3-й степени определялись только у 7 детей (14%).
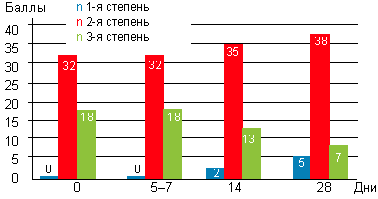 |
| Рисунок 4. Динамика размера аденоидных вегетаций у детей с аденоидитами при эндоскопическом осмотре |
На основании полученных данных (результаты клинического осмотра), а также опроса пациентов и их родителей можно сделать следующие выводы:
- уже к 3–5-му дню использования препарата октенисепт наступает существенное улучшение состояния детей и клинически определяемое улучшение эндоскопической картины носоглотки;
- препарат хорошо переносится больными.
Все вышеизложенное позволяет рекомендовать препарат октенисепт для использования в качестве монотерапии аденоидитов у детей.
Е. Ю. Радциг, доктор медицинских наук
РГМУ, Москва
Об аденоидах. Аденоиды без операции
Наша клиника специализируется на лечении аденоидов. Цифры:
Что такое аденоиды
Аденоиды занимают 1-ое место в структуре ЛОР — патологии верхних дыхательных путей у детей. Это длительно протекающий воспалительный процесс в носоглотке, сопровождающийся гипертрофией (увеличением) аденоидной ткани глоточной миндалины, с частым рецидивированием (повторением) даже после хирургической санации.
Аденоиды — это бактериальное воспаление носоглоточной миндалины и увеличение её в размерах, что приводит к затруднению носового дыхания, слизисто-гнойным выделениям из носа или по задней стенке глотки. Дети, страдающие аденоидами, часто болеют простудными заболеваниями, которые всегда приводят к обострению и увеличению аденоидной ткани.
Аденоиды — постоянный (даже вне обострения) хронический источник инфекции, которая часто распространяется на пазухи носа, глотку и бронхи, вызывая их аллергизацию и обсеменение патогенной флорой. Даже небольшие аденоиды 1 степени, которые, казалось бы на первый взгляд, заметно не нарушают носовое дыхание в период бодрствования, необходимо санировать с целью предупреждения распространения инфекции на соседние дыхательные пути. Небольшие аденоиды можно определить уже по наличию храпа ребёнка, или дыханию через рот во время сна. У детей с аденоидами, особенно 3-ей степенью, характерный внешний вид.
Механизм развития аденоидов
В результате высокой постоянной бактериальной обсеменённости и несостоятельности иммунной системы ребёнка происходит увеличение аденоидной ткани, как бы компенсируя инфекционную нагрузку увеличением количества (а не качества!) иммунных клеток. Но за счёт выпадения звена иммуногенеза — образования эффекторных клеток, иммунная система остаётся бессильной даже перед слабоагрессивной флорой. Соседние лимфоузлы, будучи коллекторами этой области, забиваются бактериями, что приводит к нарушению дренажа лимфы и её застою. Слабая циркуляция лимфы, тем самым, усугубляет местную иммунную защиту. Не забудем о том, что аденоидная ткань — это лимфоидная ткань, т.е. иммунный орган, охраняющий полость носа, околоносовых пазух, носоглотки и глотки. Воспалительные и иммунопатологические процессы в аденоидной ткани приводят к тому, что аденоиды превращаются в очаг инфекции, который может распространяться как на соседние органы, так и на отдалённые.
При операции по удалению аденоидов удаляется не просто ткань, а иммунный орган.
При аденоидах дети часто страдают хроническим вазомоторным ринитом, гайморитом, евстахеитом (соврем. — тубоотитом), средним отитом, бронхитом, астмой. Аденоиды так же приводят к неврологическим нарушениям, такими как головные боли, головокружения, нарушение сна, ночное недержание, эпилепсия, нарушения со стороны сердечно-сосудистой системы, желудочно-кишечного тракта. Это объясняется нарушением носового дыхания, возникновением застойных явлений, затрудняющие отток венозной крови и лимфы из полости черепа, нервно-рефлекторными механизмами, нарушением вегетативной системы (вегетососудистая дистония). Также нарушается формирование лицевых костей (аденоидный тип лица — habitus adenoideus), зубов, замедляется и нарушается формирование речи, отставание в физическом и психическом развитии. Нарушается общее состояние ребёнка — утомляемость, плаксивость, нарушение сна и аппетита, бледность.
И, несмотря, на эти явные признаки многие родители не обращают внимания на нездоровье их ребёнка или ищут причину в другом. Проработав долгое время в детской больнице в ЛОР-отделении, можно сказать о том, что каждый второй ребёнок приходил уже с осложнениями, запущенным. А ведь некоторые из перечисленных осложнений могут быть стойкими и необратимыми, и оставить след на состоянии организма уже взрослого человека.
Степени аденоидов
Современная отоларингология разделяет аденоиды на три степени:
- 1 степень. Ребенок испытывает незначительный дискомфорт при дыхании только во время ночного сна.
- 2 степень. Эта степень характеризуется регулярным храпом ночью. В дневное время носовое дыхание сильно затруднено.
- 3 степень. Аденоиды полностью блокируют носовое дыхание. Иммунная функция аденоидами не выполняется. У ребенка появляется гнусавость в связи с дыханием только через рот.
К сожалению, родители зачастую обращают внимание на отклонения при развитии аденоидов только при 2-3 стадии, когда затрудненное или отсутствующее носовое дыхание ярко выражено.
К чему может привести наличие у ребенка аденоидных разрастаний?
В организме ребенка возникают существенные нарушения при наличии аденоидов. Это связано в первую очередь с особенностью строения дыхательных путей у детей и локализацией аденоидов в носоглотке. Давайте подробно рассмотрим, чем опасны аденоиды для вашего ребенка:
Нарушение физиологических свойств среднего уха
Хронические очаги инфекции
Регулярные простуды
Сниженная работоспособность
Заболевания воспалительного характера в среднем ухе
Нарушенное развитие речевого аппарата
Воспалительные заболевания дыхательных путей
Александр Сергеевич Пурясев —
главный врач клиники ЛОР-Астма, доктор медицинских наук
- При увеличенных аденоидах организм ребенка постоянно находится в стрессовом состоянии нарушения носового дыхания.
- Аденоиды III степени — это постоянный источник хронической инфекции в организме.
- Обычно ребенок с увеличенными аденоидами более подвержен , наиболее часто встречаются — отиты.
- Длительная невозможность дышать носом может вызвать изменение формы лица у детей.
- И помните, болезнь легче предотвратить, чем вылечить.
Лечение аденоидов
В настоящее время современные врачи до сих пор не выработали эффективную единую тактику лечения аденоидов детям. С одной стороны довольно быстрый (2 дня в условиях больницы) и радикальный хирургический метод — раз два и готово… А дальше что? Мы так же быстро, тем самым, наносим ребёнку психологические расстройства в послеоперационном периоде, помимо этого возникают и органические осложнения аденотомии такие как паралич мягкого нёба, сращение мягкого нёба с задней стенкой глотки, рубцевание слуховых (евстахиевых) труб, стеноз (резкое необратимое сужение) носовой части глотки, кривошея (за счёт травмы шейного позвонка инструментом).
При этом хирургическое лечение аденоидов не является патогенетическим, т.е. оно не устраняет причину заболевания, а только следствие его — увеличенный объём. Мало того — удаляется не просто ткань, а иммунный орган! Поэтому после аденотомии часто возникают рецидивы (повторы). С другой стороны — консервативное или безоперационное лечение аденоидов детям в ряде случаев оказывается вообще неэффективным. Как же быть? И что значит патогенеическое лечение?! Выше уже говорилось о том, что на фоне сниженной общей иммунной реактивности организма (1) и инфекционной нагрузки на верхние дыхательные пути (2), аденоидная ткань, будучи ответственной за чистоту слизистой носа и носоглотки от инфекции, пытается компенсировать несостоятельность иммунитета увеличением синтеза иммунных клеток, а от этого растёт объём иммунокомпетентной ткани (аденоидов).
Лечение аденоидов без операции
Поэтому в нашей клинике для безболезненного и безоперационного лечения аденоидов мы обязательно проводим:
- Иммуномодуляционную терапию (см. методы лечения) натуральными препаратами в сочетании с эффективной безболезненной санацией (очищением) слизистых полости носа (см. методы лечения), носоглотки и пазух носа так же натуральными безвредными для ребёнка лекарственными препаратами, к которым никогда не возникает бактериальная резистентность (т.е. устойчивость и привыкание бактерий к лекарствам).
- Аденоиды уменьшаются до физиологических размеров, восстанавливается носовое дыхание, прекращаются гнойные выделения. Дети с окрепшей иммунной системой перестают болеть.
- кислородное голодание;
- застойные явления в грудной клетке и черепной коробке;
- деформацию грудной клетки, понижение слуха;
- частые отиты, бронхиты;
- сухость слизистой полости рта;
- неправильное (высокое) развитие твердого нёба;
- нарушение нормального положения носовой перегородки и формы нижней челюсти.
- Ребенок должен, обязан дышать носом!
- Необходимо бережно относиться ко всему, что происходит в организме, в том числе и к воспалительному процессу, не внедряясь грубо в природу, а помогая защитным силам справиться с инфекцией.
- Препараты короткого действия – лекарственные средства на основе Нафазолина (Санорин: 0,05% — 0,1% — с 1 года, Нафтизин: 0,05% — с 1 года), действие которых продолжается не более 4-6 часов. Как правило, средства на основе нафазолина можно применять не чаще 4-х раз в сутки. Среди основных недостатков нафазолина — токсическое воздействие на реснитчатый эпителий;часто бывают отравления. В детской практике их стараются не назначать
- К препаратам непродолжительного действия относятся также капли в нос на основе Фенилэфрина (Виброцил — капли с рождения, Назол Кидс — с 2-х лет, Назол Бэби — с 2-х мес.). В детской практике более предпочтительно применение фенилэфрина. Помимо щадящего слизистую оболочку действия важно также, что он быстро выводится. Это минимизирует риск отравления ребенка.
- Препараты среднего действия — средства от насморка на основе Ксилометазолина (Галазолин: 0,05% — с 2-х лет, 0,1% — с 6 лет, Отривин в каплях: 0,05% — с рождения и до 6 лет, 0,1% с 6 лет, спрей — с 6 лет; Фармазолин: 0,05% — с 6 мес., 0,1% — с 6 лет, Тизин Ксило, Риностоп, Ксилен — капли и спрей: 0,05% — с 2-х лет, 0,1% с 6 лет; Длянос капли: 0,05% — с 3-х мес. до 6 лет, спрей назальный 0,1% — с 6 лет). Длительность действия таких препаратов растягивается на 8-10 часов, а их эффективность намного выше, чем у препаратов на основе нафазолина. Курс лечения ксилометазолином не рекомендуется проводить дольше 7 дней;
- Препараты длительного действия, применяются 2 раза в сутки – медикаменты на основе оксиметазолина (Називин и Риназолин — 0,01% с рождения, 0,025% от 1 года до 6 лет, 0,05% с 6 лет; Назол и Нокспрей — с 6 лет). Такие средства не рекомендуется применять более 2-х раз в сутки, так как продолжительный спазм сосудов слизистой оболочки носа может привести к нарушению ее функционирования. Курс лечения оксиметазолином составляет не более трех – пяти дней. Эти препараты с с осторожностью назначают беременным, больным с нарушением функции почек и сахарным диабетом, а также детям до 1 года.
- Адрианол (в него входит два сосудосуживающих вещества: леримазолин и фенилэфрин): разрешен с 3 лет по 1-2 капли 3-4 раза в день. Риноспрей плюс (трамазолин): спрей с 6 лет.
- Пиносол (масло сосны горной, мяты, эвкалиптовое, витамин Е) — с 3-х лет;
- Эвкасепт (масло пихтовое, мяты, эвкалиптовое, витамин Е) — с 2-х лет;
- Назол Адванс (оксиметазолина гидрохлорид, камфора, ментол и эвкалиптол) — с 6 лет, не более 3-х дней ;
- Отривин Ментол,Эвкалипт спрей назальный 0,1% — с 6 лет.
- Витаон Караваева (на основе соевого масла) и Витаон Люкс (на основе оливкового масла. для нежной кожи): масляный экстракт лекарственных растений (мята, ромашка, полынь, зверобой, шиповник, чабрец, тысячелистник, календула, тмин, фенхель, чистотел, почки сосны).
- Масло туи. Целебные свойства туи известны с древних времен, еще в 16 веке французские короли называли тую деревом жизни. Маслом туи лечили бронхиты, трахеиты, использовали от насморка, отита, стоматита, артрита, применяли для поднятия общего тонуса, снятия усталости и быстрого восстановления сил. Следует использовать не чистое 100% эфирное масло, а 15% гомеопатическое, которое можно приобрести только в аптечной сети — масло Туя Эдас-801 или Туя ДН. Противопоказанием является острый ринит. Эти препараты показаны при подострых, хронических ринитах, аденоидах.
- Виброцил;
- Санорин-аналергин (Нафазолина нитрат — 2,5 мг, антазолина мезилат — 50 мг — с 16 лет);
- Полидекса (неомицин, полимиксин В — антибиотики, дексаметазон — гормон, фенилэфрин — сосудосуживающий) — с 2,5 лет.
- Изофра, спрей назальный — содержит АБ группы аминогликозидов.
- Синуфорте (экстракт и сок цикламена европейского) вызывает рефлекторную секрецию всей слизистой оболочки носа и придаточных пазух. Стимулированная рефлекторная реакция развивается сразу и продолжается до 30-60 минут. Препарат обладает местным противоотечным действием за счет значительной дегидратации слизистой после стимуляции железистых образований полости носа. Комбинированное действие – противоотечное и рефлекторная гиперсекреция – приводят к расширению естественных соустий между полостью носа и придаточными пазухами, что способствует свободной эвакуации серозно-гнойного отделяемого пазух в носоглотку. Разрешен с 12 лет, 1 раз в день, можно через день;
- Ринофлуимуцил (100 мл содержат ацетилцистеин — разжижающее густую слизь и туаминогептана сульфат — оказывает сосудосуживающее действие) — рекомендуется применять не раньше, чем на 3-й день от начала ринита. Возрастные ограничения в инстукции не указаны.
- Протаргол — раствор коллоидного серебра (2% водный раствор протеината серебра). Не имеет возрастного ограничения. Рекомендуется при обильных жидкий выделениях, обладает “подсушивающим” действием.
- синдром обструктивного апноэ сна;
- длительное гноетечение из уха при хронических отитах, не поддающихся консервативному лечению;
- рецидивирующие средние отиты у детей, сопровождающиеся скоплением экссудата в полости среднего уха и развитием кондуктивной тугоухости;
- хронические гнойные синуситы, не поддающиеся консервативному лечению;
- хронический аденоидит, сопровождающийся частыми респираторными инфекциями и не поддающийся консервативному лечению.
- Функции глоточной миндалины
- Причины аденоидов
- Классификация аденоидов
- Симптомы и лечение аденоидов у детей
- Аденоидит
- Чем опасны аденоиды?
- Диагностика
- Эффективные методы лечения аденоидов у детей
- Хирургическое лечение
- Профилактика
- наследственность;
- постоянные простудные заболевания;
- «детские» заболевания, поражающие носовую полость и глотку: скарлатина, корь, краснуха;
- слабый иммунитет;
- несоблюдения норм проветривания, влажности в помещении, пыль;
- аллергические проявления;
- неблагоприятная экология (выхлопы, выбросы).
- затрудненное или невозможное дыхание через нос;
- ребенок дышит ртом;
- аденоиды у маленьких детей (грудничков) вызывают проблемы с процессом сосания (малыш не доедает, капризничает и плохо набирает вес);
- анемия;
- проблемы с обонянием и глотанием;
- ощущение присутствия инородного тела в горле;
- ребенок разговаривает тихо;
- гнусавость в голосе;
- храп во время сна, расстройство сна;
- повторяющиеся отиты, хронический насморк;
- проблемы со слухом;
- жалобы на головные боли по утрам;
- избыточный вес, чрезмерная активность, снижение успеваемости в школе.
- повышение температуры тела;
- постоянно заложен нос, применяемые сосудосуживающие капли не эффективны;
- гнусавый голос;
- дыхание через рот;
- боль в горле;
- нарушение аппетита;
- кашель.
- фарингоскопия — осмотр ротоглотки;
- риноскопия — осмотр носовой полости;
- рентген;
- эндоскопия носоглотки — самый информативный метод, предоставляющий полную картину (результаты исследования можно записать на цифровой носитель).
- когда не удается эффективно лечить ребенка консервативными способами;
- невозможность полноценно дышать носом приводит к частым болезням: ангина, фарингит и т.д.
- повторяющиеся воспаления в ушах;
- ребенок храпит, возникают остановки дыхания во сне (апноэ).
- закаливание;
- укрепление иммунитета;
- прием витаминов;
- правильное питание;
- своевременное лечение инфекционных и простудных заболеваний;
- гигиена носа;
- своевременное обращение к врачу при первых симптомах заболевания.
Капли в нос: мифы и реальность
Врач-педиатр. Врач высшей категории

Уважаемые родители, сегодня мы поговорим об особенностях строения и функции носовой полости у детей, а также о том, как грамотно пользоваться каплями в нос, в каких случаях требуется медикаментозное лечение, а когда можно обойтись и без него.
Итак, еще великие педиатры 19 столетия знали, что «. ребенок — это не уменьшенная копия взрослого. » и детство — это особое состояние растущего организма, имеющее свои особенности.
Так, слизистая полости носа гораздо обильнее, чем у взрослого снабжена кровеносными сосудами, что способствует быстрому ее отеку при любых неблагоприятных ситуациях. Сосуды гораздо шире, чем у взрослых, что способствует более быстрому согреванию воздуха. Она нежнее и ранимей, содержит меньше слизистых желез, предохраняющих от повреждения. Носовая полость ребенка имеет узкие носовые ходы, что также способствует нарушению воздухообмена при воспалении слизистой носа, скапливанию секрета и нарушению элиминации. Кроме того, у ребенка развиты 2 хоаны из 3, по сравнению со взрослым человеком. Да и малыш элементарно не умеет сморкаться, не развита мышечная масса.
Носовые ходы окончательно формируются только к 4 годам; объем носовой полости увеличивается с возрастом примерно в 2,5 раза. Заболевания верхних дыхательных путей у детей нередко осложняются воспалением среднего уха. Это связано с тем, что инфекция легко проникает через широкую и короткую так называемую евстахиеву трубу, соединяющую носоглотку и среднее ухо.Это минус, практически не встречающийся у взрослых. Но есть и плюс: у маленьких детей не встречаются гаймориты, фронтиты, т к гайморовы пазух формируются только к 5-7 годам, а фронтальная к 10 годам и позже.
Лор-врачи говорят, что женщина, родившая ребенка, обязана научить его дышать носом. Действительно, ротовая полость для дыхания не предназначена. Только проходя через носовую полость воздух согревается, увлажняется и очищается благодаря особому строению слизистой оболочки.
Вдыхаемый через нос воздух оказывает давление на слизистую оболочку полости носа, что приводит к возбуждению дыхательного рефлекса и большему расширению грудной клетки, чем при вдохе через рот.
Ротовое дыхание вызывает:
Когда ребенок не дышит носом, в носовые пазухи не попадает воздух. Так как природа не терпит пустоты, то в них развивается особая, так называемая, аденоидная ткань. Часто после удаления она разрастается снова, так как нос по-прежнему не дышит.
Уважаемые родители! Ни одна мамочка не хочет, чтобы ее ребенок болел, но не все готовы приложить к этому определенные усилия, потратив свое время, силы и нервы. К сожалению, многие родители ждут от врача чудесного лекарства, каких-то особенных капель, которые сразу, за считанные дни, сделают нос ребенка здоровым. Увы, таких капель еще не придумали и вряд ли они появятся в обозримом будущем, так как природа человека за прошедшие века изменилась мало, а факторов, ухудшающих состояние здоровья, становится все больше.
Все вы знаете поговорку, что, если лечить острое вирусное заболевание, то оно пройдет за неделю, а, если не лечить, то за 7 дней. Как же так? Получается, что наши с вами усилия, материальные затраты на лекарства бесполезны? Ни в коем случае! Дело в том, что любое воспаление должно пройти определенные стадии, поэтому организму нужно время, чтобы собраться с силами и одолеть инфекцию. Применяя препараты, резко обрывающие воспалительный процесс, мы внедряемся в природу, которая, как известно, не любит насилия.
Сосудосуживающие капли так деформируют сосуды, что они не в состоянии нормально функционировать, а значит, к слизистой не доставляются кислород и питательные вещества, она постоянно отёчна, утолщена, не способна защищаться от инфекции, регулярно проникающей в носовые пути. Поэтому наши дети имеют рецидивирующие или хронические заболевания верхних дыхательных путей, которые выполняют важнейшую функцию, являясь форпостом, преградой для дальнейшего попадания инфекции в организм.
Основные выводы из вышесказанного:
Так как отек слизистой полости носа у ребенка может происходить по любому поводу, не обязательно связанному с инфекцией (тот же плач, резкая смена температуры, аллергические реакции и т.д.), то малыш может просто «разучиться» дышать носом, идя по линии наименьшего сопротивления и начать дышать ртом. Что происходит в дальнейшем, я уже рассказала выше. Поэтому необходимо ежедневно (!) делать с ребенком дыхательную гимнастику для носа.
Теперь поговорим о самых эффективных и поэтому популярных каплях в нос, обладающих сосудосуживающим эффектом.
Действие медикаментов данной фармакологической группы направлено на сужение сосудов носовой полости, что способствует уменьшению заложенности носа и, как следствие, облегчению носового дыхания. Стоит понимать, что при использовании сосудосуживающих капель лечения, как такового, не происходит. Осуществляется лишь временное снятие симптомов заболевания.
Кроме того, необходимо помнить о так называемом «медикаментозном рините» — возникновение рикошетных застойных явлений, причиной которых является длительное применение сосудосуживающих капель в нос, что приводит к смене сужения сосудов усилением притока крови и возобновление выделений. Возобновляется заложенность носа, которая не поддается медикаментозному лечению! Кроме того, при длительном применении появляется атрофия слизистой носа.
Чтобы разобраться в огромном количестве препаратов, поступающих в фармацевтическую сеть, рекомендую обращать внимание не только на название препарата, но и на то, какое вещество лежит в его основе. Порой лекарства с похожим названием на самом деле являются производными совершенно разных веществ.
Сосудосуживающие капли в нос делят по продолжительности их действия
Препараты от насморка с эфирными маслами
Многие лекарственные формы от насморка, в составе которых есть эфирные масла, кроме сосудосуживающего эффекта, оказывают также спазмолитическое, мягкое антисептическое и противовоспалительное действие. Главный плюс таких препаратов – средства, как правило, не вызывают привыкания, не ухудшают состояние слизистой оболочки полости носа, а способствуют ее восстановлению. Более того, медикаменты данной группы способны нейтрализовать большинство вирусов и бактерий. Эти препараты не разрешены в применении детям раннего возраста.
В частности это:
Популярными в последнее время стали комбинированные препараты, в состав которых входят не только сосудосуживающее вещество, но и другие: обладающие противоаллергическим, разжижающим или антибактериальным действием. Рассмотрим некоторые из них.
Капли в нос с антигистаминными добавками
Зачастую для усиления действия сосудосуживающих препаратов, в них добавляют антигистаминный компонент. Он отлично снимает отек и проявления аллергического насморка. Подобными комбинированными лекарствами являются:
Больше недели применять подобные препараты не рекомендуется. При передозировке возможно проявление сонливости и заторможенности. В связи с этим, такие средства рекомендуется закапывать на ночь.
Капли в нос с антибактериальными, противомикробными средствами
Среди комбинированных препаратов от насморка также встречаются и медикаменты, обладающие противомикробным и антибактериальным действием:
Капли в нос с разжижающими мокроту средствами
Увлажняющие капли
Терапевтический эффект солевых растворов достигается благодаря смыванию слизи, аллергенов, микроорганизмов и других чужеродных частиц с носовых ходов. Они мягко очищают слизистую оболочку и промывают носоглотку специальным раствором на основе соли либо морской воды. Благодаря наличию множества химических микроэлементов, предотвращают дальнейшее развитие воспалительных процессов, снижают силу аллергических реакций.
Особенности: Увлажняющие капли являются препаратами несистемного действия, эффект от которых можно наблюдать спустя как минимум несколько дней. В случае серьезного заболевания, не могут считаться основным препаратом и применяются лишь в комплексе с другими лекарствами.
Состав практически всех увлажняющих капель идентичен – это либо морская очищенная вода, либо классический соляной раствор. Самыми известными на российском рынке, считаются капли Салин, Аквалор, Аква Марис, Линаква и Физиомер спрей назальный для детей (с 2-х недель), Физиомер спрей назальный (с 2-х лет).Они отличаются процентом-0,9%-изотонический р-р, и гипертоничекий р-р- от 13-18-23 % натрия хлорида
Аквалор форте (с 2-х лет), аквамарис стронг (с 1 года) — действие этих препаратов основано на законах осмоса: в них содержится гипертонический раствор поваренной соли, что способствует уменьшению отечности слизистой.
Мне очень нравится квикс классический — 2,6 % натрия хлорида, зарекомендовал себя при лечении аллергического ринита, риносинусита,при появлении первых признаков заложенности в носу, особенно при воспалении слизистой носоглотки при ОРИ. Разрешен детям 3 мес. Очень осторожно надо относится к квиксу с эвкалиптом, если ранее отмечалась аллергическая реакция.
В настоящее время рынок предлагает соли Мертвого или Адриатического моря,разную их концетрацию, с различными включениями, комбинированные фитопрепаратами и маслами. Т.к у меня контингент пациентов раннего возраста, а каждого ребенка надо рассматривать, как кандидата из группы риска по аллергопатологии, ЧДБ рассматриватья не люблю экспериментировать,назначаю определенную группу препаратов то, что работает и дает эффективное лечение.
К комбинированным каплям на основе солевых растворов относятся:
Аквамарис плюс (с содержанием декспанитенола) — рекомендован при сухости слизистой. корочках в носу, способствует нормализации функции реснитчатого эпителия.
Риномарис спрей назальный: вода Адриатического моря плюс кситлометазолин (сосудосуживающее вещество) — 0,05 % с 2-х лет, 0,1% — с 6 лет.
Снуп спрей назальный: вода морская плюс ксилометазолин (сосудосуживающее вещество) — 0,05 % с 2-х лет, 0,1% — с 6 лет
Препараты внутрь, предназначенные для лечения носа:
Риностопт — Сироп. Сироп применяется для пациентов 2-12 лет. Суточная дозировка для детей 2-5 лет – 5 мл/2 раза, 6-12 лет – 10 мл/2раза. Максимальный курс – 5 дней.
Таблетки назначаются пациентам 6-12 лет по 0,5 табл. до 4 раз/сутки, людям с 12 лет – 1 табл. до 4 раз/сутки.
Синупрет — травы (с 2-х лет капли, с 6 лет драже или табл.).
Циннабсин — гомеопатический препарат, с 3-х лет.
Эуфорбиум композитум — гомеопатический спрей. Эффективен при лечении затяжных ринитов и аденоидов.
ИОВ- малыш- гомеопатический препарат при лечении аденоидных вегетаций
Различные препараты
Медицина движется вперед, не стоит на месте и фармацевтика. За последнее время на рынке Вы можете встретить новые бренды в виде африна,африна экстро с эвкалиптом ментолом,африна увлажняющего для лечения ринита аллергической и инфекционно-воспалительной этилогии.
И, конечно же,королем всех назальных спреев можно назвать группу синтетических местных кортикостероидов, обладающие мощным противовоспалительным действием. Действующее вещество мометазон- назонекс,дезринит,элоком и др
флутиказон-авамис. Их назначают 1-2 р. в день, длительно,детям с 2 лет.
Учитывая, что в клинике Нейропрофи прекрасные опытные оперирующие клиницисты лорврачи, владеющие разными видам манипуляций,высокоточные диагносты,которые корректируют лечение , базируясь на данных клинического,инструментального, лабораторного, биохимического, серологического обследования,необходимо о при затяжных насморках, гнойных выделениях, стойкой заложенности, «подхрюкивании, храпе»кашле, особенно ночном, синдроме постназального затекания, ринорреи обязательно проконсультировать ребенка у ловрача.
Современные возможности терапии аденоидных вегетаций в педиатрической практике
Опубликовано в журнале:
«ПРАКТИКА ПЕДИАТРА»; № 2, 2019 (март – апрель)
А. С. Пискунова, врач-оториноларинголог ГБУЗ «Морозовская ДГКБ ДЗМ», Москва
Резюме: патология глоточной миндалины занимает одно из ведущих мест в структуре детской заболеваемости. В последние годы сохраняется тенденция к увеличению заболеваемости аденоидитами. В данной статье описаны особенности этиологии и клинической картины, рассмотрены современные тактики лечения данного заболевания.
Ключевые слова: аденоидные разрастания, глоточная миндалина, аденоидит, лечение, дети
Summary: Pathology of the pharyngeal tonsil occupies one of the leading places in the structure of childhood morbidity. In recent years, there has been a tendency to an increase in the incidence of adenoiditis. This article describes the features of the etiology and clinical picture, the modern tactics of treatment of this disease.
Key words: adenoidal growths, pharyngeal tonsil, adenoiditis, treatment, children
Аденоидные разрастания (вегетация) – это патологическое увеличение глоточной миндалины, приводящее к выраженным клиническим проявлениям. Носоглоточная миндалина развита лишь в детском и юношеском возрасте; в тех случаях, когда ткань этой миндалины гипертрофирована, ее называют аденоидами, а если регистрируются признаки воспаления этой миндалины, такой процесс называют аденоидитом [1, 2].
Патологические состояния глоточной миндалины являются одним из наиболее распространенных оториноларингологических заболеваний детского возраста. Частота выявляемости данной патологии составляет 398,8 случая на 1000 детей в дошкольном возрасте и 199,2 на 1000 у школьников. У 21% детей дошкольного возраста выявляется гипертрофия аденоидов, а у 3% – хронический аденоидит. В структуре патологии ЛОР-органов у детей дошкольного возраста аденоиды составляют более половины (53,1%) всех заболеваний.
Аденоидные разращения встречаются обычно в возрасте от 3 до 15 лет, но бывают и у детей более младшего возраста, а также у взрослых. Аденоиды наблюдаются одинаково часто у мальчиков и девочек [3]. Патогенез и этиология аденоидных вегетаций во многом остаются неясными. Аденоидные разращения локализуются в области заднего отдела свода носоглотки, но могут заполнять весь ее купол и распространяться по боковым стенкам книзу к глоточным устьям слуховых труб.
Возникновение и развитие патологии глоточной миндалины связано в том числе с особенностями иммунной системы у детей раннего и дошкольного возраста, а именно с состоянием лимфоэпителиальной ткани глоточного кольца, осуществляющего местную противоинфекционную защиту респираторного тракта. Известно, что период раннего детства характеризуется интенсивным процессом развития лимфоэпителиальной глоточной системы (ЛЭГС). Обычно начиная со 2-го полугодия жизни ребенка постепенно формируются небные миндалины, причем у большинства детей миндалины появляются в последней четверти первого года жизни. Однако у части детей их можно выявить уже на 6-7 месяце жизни. На 2-м году начинается формирование глоточной миндалины (аденоидов), которая локализуется в так называемой «стратегической зоне» верхних дыхательных путей, там, где регистрируется наиболее интенсивное антигенное воздействие как инфекционное, так и неинфекционное [4].
ЛЭГС обладает выраженной лимфопоэтической функцией, участвует в генерации (производстве) и «обучении» В-клонов лимфоцитов для «своего региона» – слизистой оболочки дыхательных путей, где они и осуществляют местную продукцию IgA и IgM. В небных и глоточной миндалинах имеются фолликулы с герминативными центрами, представляющими B-зону. Они относятся к тимуснезависимым структурам миндалин. Т-лимфоциты сосредоточены в экстрафолликулярной зоне миндалин и являются тимусзависимой клеточной структурой. Эпителиоциты слизистой оболочки носоглотки и миндалин образуют петлистую сеть, где сосредотачиваются мигрирующие из общего кровотока лимфоциты – так называемый лимфоэпителиальный симбиоз.
Суть лимфоэпителиального симбиоза заключается в том, что, проходя между эпителиальными клетками, лимфоциты нарушают целостность эпителиального покрова, образуя так называемые «физиологические раны», «ходы», которые обеспечивают контакт лимфоидной ткани глотки и миндалин с внешней средой. В условиях целостности эпителиального покрова слизистой оболочки носоглотки именно эти внутриэпителиальные ходы «дозируют» поступление антигенов в ЛЭГС, обеспечивая адекватную антигенную нагрузку на лимфоидный аппарат глотки, необходимую для защиты респираторного тракта. При нарушении целостности эпителия под воздействием инфекции, особенно повторной, или под воздействием других повреждающих факторов, нарушающих ее целостность, антигенная нагрузка на ЛЭГС неизмеримо возрастает. Это может сопровождаться перенапряжением, истощением или расстройством защитных механизмов.
Функциональная активность ЛЭГС тесно коррелирует с площадью и количеством фолликулов и находится в тесной зависимости от возраста и морфологической зрелости ребенка. Так, у большинства здоровых детей максимум увеличения площади небных миндалин приходится на возраст 3-5 лет, а увеличение глоточной миндалины (аденоидов) – на возраст 5-7 лет. После этих «пиков» отмечается постепенная редукция лимфоэпителиальной ткани глоточного кольца, завершающаяся обычно к 18 годам. Возрастная эволюция ЛЭГС находится под генетическим контролем и зависит от морфотипа данного индивидуума. Давно отмечено, что крупные, рослые, склонные к избыточному весу дети, чаще светлоглазые блондины, склонны к частым «простудным» заболеваниям, гиперплазии небных миндалин, аденоидов и других элементов лимфоглоточного кольца. Ранее это обозначалось терминами «лимфатизм», «лимфатико-гипопластический тип аномалии конституции».
Но наряду с генетически детерминированной склонностью к гиперплазии и замедленной редукции ЛЭГС на процессы ее эволюции немалое влияние оказывает воздействие внешних, фенотипических факторов. Таких факторов множество. Это – экологическое неблагополучие окружающей среды, проживание в сырых, плохо вентилируемых помещениях, большая скученность в помещениях, посещение детских коллективов, недостаточное и/или неправильное питание, неправильное лечение предшествующих респираторных заболеваний, злоупотребление антибактериальными препаратами, ранее перенесенные тяжелые заболевания, особенно инфекционные, глистная инвазия, повторяющиеся стрессовые воздействия и др. [5-7]. При достаточно интенсивном воздействии фенотипических факторов они способны нарушить хрупкое равновесие между нормой и патологией, и у ребенка, имеющего генетическую предрасположенность, развивается выраженная гиперплазия ЛЭГС, нарушается лимфоэпителиальный симбиоз, создаются предпосылки для неадекватной стимуляции иммунной системы, преодоления порога ее толерантности, формирования иммунной дисфункции.
Хронизации воспалительного процесса в носоглотке способствуют частые эпизоды респираторно-вирусной инфекции, персистенция в носоглотке высокопатогенной флоры, аллергия, плохая аэрация носоглотки, неблагоприятная экологическая обстановка, сниженный иммунный статус.
При хроническом аденоидите нарушается дыхание через нос; дыхание ртом приводит к недостаточному увлажнению, согреванию и очищению воздуха, а в дальнейшем – к развитию бронхитов и других воспалительных заболеваний нижних дыхательных путей. Вынужденное дыхание через рот способствует снижению тонуса мышц глотки, аденоидные вегетации делают движение воздушной струи турбулентным, что приводит к вибрации мягкого неба, соответственно, к возникновению храпа и даже синдрома обструктивного апноэ. Назофарингеальная обструкция приводит к нарушению функции внешнего дыхания, происходит снижение газообмена, уменьшение парциального давления кислорода в крови и повышение концентрации углекислого газа в артериальных капиллярах. Постоянно открытый рот и связанное с этим напряжение мышц лица могут вызвать изменение конфигурации растущего черепа ребенка: скелет головы удлиняется, верхняя челюсть выдается вперед, а нижняя отвисает, голова вытянута вверх и вперед. Тургор лицевых мышц ослабевает, сглаживаются носогубные складки и теряется живая мимика. Эти особенности создают типичное выражение «аденоидного типа» лица (habitus adenoideus) [8, 9].
При осмотре полости рта часто обнаруживают множественный кариес, патологическую пигментацию, неправильное развитие зубов. Основные жалобы родителей детей с хроническом аденоидитом на кашель, особенно в утренние часы или после сна вследствие стекания слизи по задней стенке глотки; плохой сон, затруднение носового дыхания, частые эпизоды простудных заболеваний, гнусавость.
При пальпации определяются увеличенные безболезненные подчелюстные и шейные лимфоузлы; при фарингоскопии – стекание слизистого отделяемого по задней стенке глотки из-под мягкого неба. В результате нередко развивается вторичный гранулезный фарингит [10]. При риноскопии могут определяться симптомы вазомоторного ринита с признаками аллергии (отечная, застойно-синюшная или бледная слизистая оболочка полости носа со слизистым или гнойным отделяемым в задних отделах носа). После анемизации слизистой оболочки носа через просвет хоан можно увидеть «подвижные» аденоидные вегетации [11].
Аденоиды нарушают вентиляционную, дренажную функции слуховой трубы. Понижается давление в барабанной полости, возникает полнокровие сосудов, мукоидное набухание слизистой и образование серозного экссудата. Параллельное тубогенное инфицирование может привести к развитию острого гнойного воспаления в среднем ухе. У детей с аденоидными вегетациями часто наблюдают тубоотиты, экссудативные отиты, острые средние гнойные отиты. Нарушение вентиляционной функции слуховой трубы приводит к ограничению и полному прекращению поступления воздуха через евстахиеву трубу, что при постоянном поглощении кислорода слизистой оболочкой вызывает понижение давления в среднем ухе. Клиническое проявление данного состояния – тугоухость звукопроводящего типа [9].
Глоточная миндалина как иммунокомпетентный орган обеспечивает защитные реакции слизистой оболочки носа и околоносовых пазух, что в свою очередь объясняет нередкое сочетание аденоидита и синусита. При развитии бактериального воспаления в глоточной миндалине создаются благоприятные условия для развития синусита вследствие блокирования носоглотки отечной лимфоидной тканью, ухудшения носового дыхания и вентиляции околоносовых пазух [12].
Лечение хронического аденоидита или гипертрофии аденоидов может быть как консервативным, так и оперативным. Консервативное лечение хронического аденоидита должно быть комплексным, направленным на уменьшение воспаления глоточной миндалины и слизистой оболочки носа, снижение сенсибилизации и повышение иммунологической реактивности организма [13]. Перед применением местных противовоспалительных препаратов необходимо очистить полость носа и носоглотки от патологического содержимого. С этой целью применяют интраназальную ирригацию изотонического соляного раствора или стерильного раствора морской воды как минимум 2-3 раза в сутки. Применяют также промывание носоглоточной миндалины методом перемещения лекарственных веществ по A. Proetz, сущность которого заключается в прохождении жидкости, подающейся в одну половину полости носа, и последующей ее эвакуации из другой половины носа в условиях вакуумирования, что обеспечивает удаление из аденоидной ткани патологического содержимого. В качестве раствора используются стандартные антисептические препараты с добавлением антибактериальных и противовоспалительных средств. При гнойных формах аденоидита целесообразно использовать местные антибактериальные препараты. При неэффективности местных антибактериальных препаратов, при наличии сопутствующих гнойно-воспалительных процессов в других органах и системах (среднее ухо, околоносовые пазухи) целесообразно назначение системных антибактериальных препаратов. Предпочтение отдается защищенным аминопенициллинам и цефалоспоринам 2-3-го поколений. Выраженным противовоспалительным действием на слизистую оболочку полости носа и носоглотки обладают топические глюкокортикостериоды. Особенно обосновано применение данных препаратов при подтверждении аллергического компонента воспаления при хроническом аденоидите.
Среди ингаляционных ГКС предпочтение следует отдать препарату мометазон, не оказывающему отрицательного влияния на пациентов детского возраста [14]. Назначение коротким курсом (7-10 дней) топических ГКС целесообразно еще и при длительном течении патологического процесса в носоглотке и в сочетанных областях с целью воздействия на стадии реконвалесценции и репарации воспалительного процесса, т. е. на 10-12-й день эпизода ОРВИ, что особенно важно для часто болеющих детей.
При выраженной отечности слизистой оболочки и выраженном затруднении носового дыхания необходимо назначать коротким курсом (3-5 дней) топические деконгестанты средней продолжительности действия (6-8 ч) в соответствии с возрастными показаниями. На 4-5-й день течения эпизода ОРВИ рационально использовать средства, обладающие дубящим эффектом (промывание отваром коры дуба, настоем чая и т. п.), и препараты на основе серебра (растворы колларгола, протаргола, коллоидного серебра). Кроме уменьшения отечности тканей за счет вяжущего воздействия, протаргол обладает гигиеническим и антисептическим действием, препятствует размножению бактерий. После применения раствора на области слизистых оболочек носа образуется пленка. Она прекрасно защищает ткани от внедрения патогенов и способствует заживлению поврежденной слизистой оболочки и ускорению процесса выздоровления. Помимо этого, раствору протаргола присущ некоторый сосудосуживающий эффект, что способствует облегчению дыхания. Протаргол назначают после очищения полости носа по 1-3 капли в каждую половину носа в зависимости от возраста 3 раза в сутки курсом 5-7 дней. Не рекомендуют использовать протаргол одновременно с солями алкалоидов и органическими основаниями (адреналин и т. п.). Противопоказаниями к назначению препарата является беременность и аллергия на серебро.
При густом слизистом отделяемом из полости носа и стекании слизи по задней стенке глотки необходимо применение муколитических препаратов.
В качестве иммунотерапии при хроническом аденоидите, особенно в стадии реконвалесценции и репарации, целесообразно использовать бактериальные иммуномодуляторы – лизаты местного и системного применения. Они включают лиофилизированные экстракты основных респираторных патогенов [15, 16]. Эти лекарства предназначены усиливать специфический иммунный ответ и активизировать специфическую иммунную защиту [17, 18].
Современным подходом к купированию воспаления и профилактике развития хронизации и осложнений аденоидита является использование вакцин против пневмококка и гемофильной палочки при их обнаружении в посевах мазков из полости носа и глотки. Вакцинацию можно выполнять в стадии реконвалесценции и репарации при отсутствии противопоказаний.
Абсолютным показанием к оперативному лечению -проведению аденотомиии -являются:
При сочетании аденоидов с гипертрофией небных миндалин проводят 2 операции одновременно: сначала тонзиллэктомию, а затем аденотомию [10].
Многочисленные исследования показали, что хирургическое лечение аденоидов вызывает уменьшение всех признаков заболевания [19]. По полученным данным, улучшение качества жизни наступает даже у тех детей, кто не имел в анамнезе обструктивного апноэ сна, храпа или изменений при полисомнографическом исследовании. Еще более впечатляют данные об эффективности визуально контролируемой аденотомии. Так, по результатам исследования, после эндоскопической коагуляционной аденотомии не выявили ни одного случая повторного разрастания аденоидной ткани, достаточного для возобновления симптомов затрудненного носового дыхания [20].
Таким образом, основными принципами терапии аденоидных разращений являются: очищение полости носа и носоглотки, воздействие на патогены и разрешение воспалительного процесса (снятие отечности, улучшение регионарного кровоснабжения, ускорение периодов реконвалесценции и репарации и т. п.). По данным проведенных исследований, рациональная консервативная терапия пациентов с аденоидитом приводит к стойкой ремиссии у 90,8% детей. Одновременно хотелось бы отметить, что удаление аденоидов, выполненное по показаниям, не влияя отрицательно на механизм иммунной защиты, имеет высокую эффективность в отношении качества жизни детей, их физического и умственного развития, состояние вентиляции среднего уха. Основным фактором, несколько ограничивающим хирургическую активность при аденоидах, является риск операционных и послеоперационных осложнений. При этом не подвергается сомнению необходимость строгого соблюдения показаний к операции, проводить которую можно, только если возможности консервативного лечения исчерпаны.
Аденоиды — симптомы, причины и лечение
Аденоиды, или аденоидные вегетации, представляют собой разращение ткани носоглоточной миндалины. Она расположена глубоко в носоглотке. В отличие от небных миндалин разглядеть ее без специального инструмента ЛОР-врача не представляется возможным. У человека она хорошо развита в детстве. По мере взросления детского организма миндалина становится меньше, поэтому у взрослых аденоиды встречаются крайне редко.
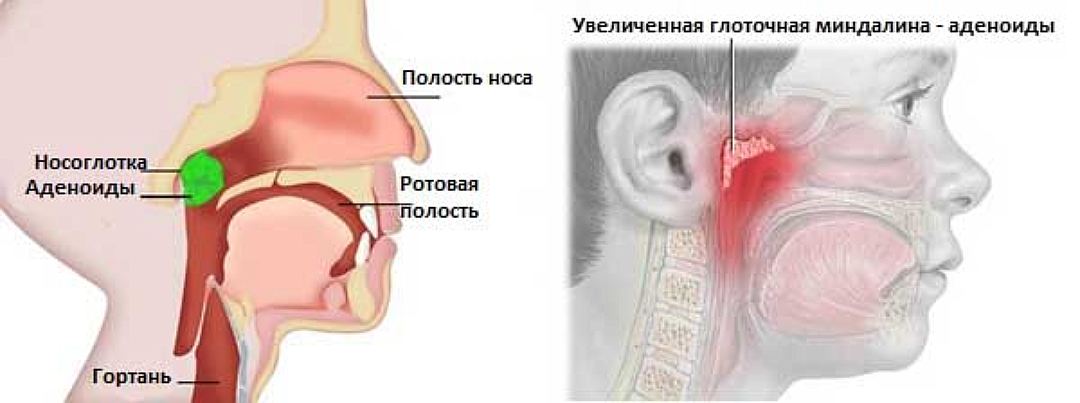
Функции глоточной миндалины
Носоглоточная миндалина, как и остальные миндалины, – это часть иммунной системы человека. Их основная функция — защитная. Именно миндалины первыми встают на пути бактерий и вирусов, проникающих в организм, и уничтожают их. Аденоиды располагаются непосредственно у дыхательных путей, чтобы быстро реагировать на присутствие патогенных микроорганизмов. Во время проникновения инфекции глоточная миндалина начинает усиленно вырабатывать иммунные клетки для борьбы с внешним врагом, увеличиваясь в размерах. Для детского возраста это норма. Когда воспалительный процесс «сходит на нет», носоглоточная миндалина возвращается к исходному размеру.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Если ребенок часто болеет, аденоиды постоянно находятся в воспаленном состоянии. Миндалина не успевает уменьшаться, что приводит к еще большему разрастанию аденоидных вегетаций. Ситуация доходит до того, что они полностью перекрывают носоглотку, полноценное дыхание носом становится невозможным.
Причины аденоидов
К разращению аденоидных вегетаций могут привести:
Постоянно атакуемый вирусами организм малыша в сочетании с неразвитым иммунитетом приводит к гипертрофии носоглоточной миндалины, вследствие чего происходит комплексное нарушение процесса носового дыхания, слизь в носу застаивается. К этой слизи «прилипают» патогенные микроорганизмы, проникающие извне, и аденоидные вегетации сами превращаются в очаг сосредоточения инфекции. Отсюда бактерии и вирусы могут распространиться в другие органы.
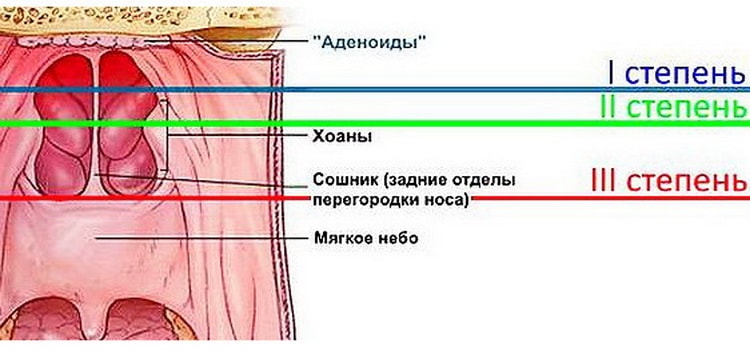
Классификация аденоидов
Аденоиды I степени: начальная стадия, характеризующаяся небольшим размером вегетаций. На этой стадии перекрывается верхняя часть сошника (задний отдел носовой перегородки). Ребенку некомфортно только ночью, когда во время сна дыхание становится затрудненным.
У детей с аденоидами II степени вегетации закрывают больше половины сошника. Они среднего размера. Отличительные черты этой стадии: ребенок ночью постоянно храпит, а днем дышит с открытым ртом.
На III стадии разрастания достигают своего максимального размера: они занимают большую часть промежутка между языком и нёбом. Дышать через нос становится невозможным. Дети с воспаленными аденоидами III степени дышат исключительно только ртом.
Симптомы и лечение аденоидов у детей
Ребенка с хроническим заболеванием (помимо классических симптомов) отличают немного выпученные глаза, выступающая вперед челюсть, неправильный прикус (верхние резцы выступают вперед), полуоткрытый рот и искривленная перегородка носа. Чаще обращайте внимание на то, как выглядит ребенок.
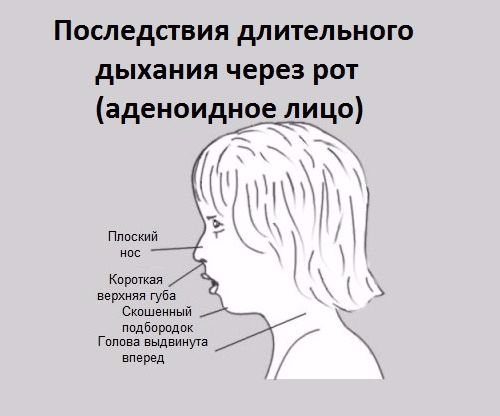
Если вы заметили у ребенка несколько из выше перечисленных признаков — это повод обратиться к оториноларингологу, чтобы диагностировать проблему и выбрать эффективный метод лечения с комплексным подходом к решению проблемы.
Аденоидит
Не стоит путать аденоидные вегетации с аденоидитом. Аденоиды — это разрастание носоглоточной миндалины, мешающее нормальному дыханию. Аденоидит — это воспаление в самой миндалине, по признакам схожее с симптомами простуды. Это две разные проблемы, соответственно и подходы к терапии тоже разные. Вылечить аденоиды (гипертрофию миндалины), то есть удалить лишнюю ткань в носоглотке, без хирургического вмешательства нельзя. Аденоидит же наоборот лечится консервативными способами: снимается отечность, воспаление исчезает, пропадают симптомы.
Аденоидит сопровождается следующими симптомами:
Чем опасны аденоиды?
Разращение аденоидных вегетаций может привести к проблемам со слухом вплоть до его потери. Слуховой аппарат человека имеет несколько отделов. В среднем отделе есть слуховая труба, она же евстахиева, отвечающая за регуляцию давления внешнего (атмосферного) с давлением в носоглотке. Глоточная миндалина, увеличиваясь в размерах, перекрывает устье евстахиевой трубы, воздух не может беспрепятственно циркулировать между носовой полостью и ухом. В итоге барабанная перепонка становится менее подвижной, а это отрицательно сказывается на способности слышать. В тяжелых случаях подобные осложнения не поддаются лечению.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Когда нормальная циркуляция воздуха невозможна, в ухе развивается инфекция и возникают воспаления (отиты).
Постоянное дыхание ртом приводит, как упоминалось ранее, к деформации лицевого скелета, а также снижению насыщаемости мозга кислородом: ребенок быстро утомляется и не выдерживает школьной нагрузки, работоспособность резко снижается.
Постоянное сосредоточение инфекции в носоглоточной миндалине приводит к общей интоксикации организма и распространению вирусов на другие органы. Малыш подвергается частым бронхитам, ларингитам и фарингитам.
К неприятным последствиям также можно отнести проблемы с ЖКТ, недержание мочи по ночам, кашель.
Диагностика
Диагностика проводится в условиях ЛОР-кабинета под руководством врача-оториноларинголога. Доктор проводит общий осмотр пациента и опрашивает родителей на предмет жалоб и появления ярко выраженных симптомов.
Дополнительно применяют следующие виды обследования с помощью:
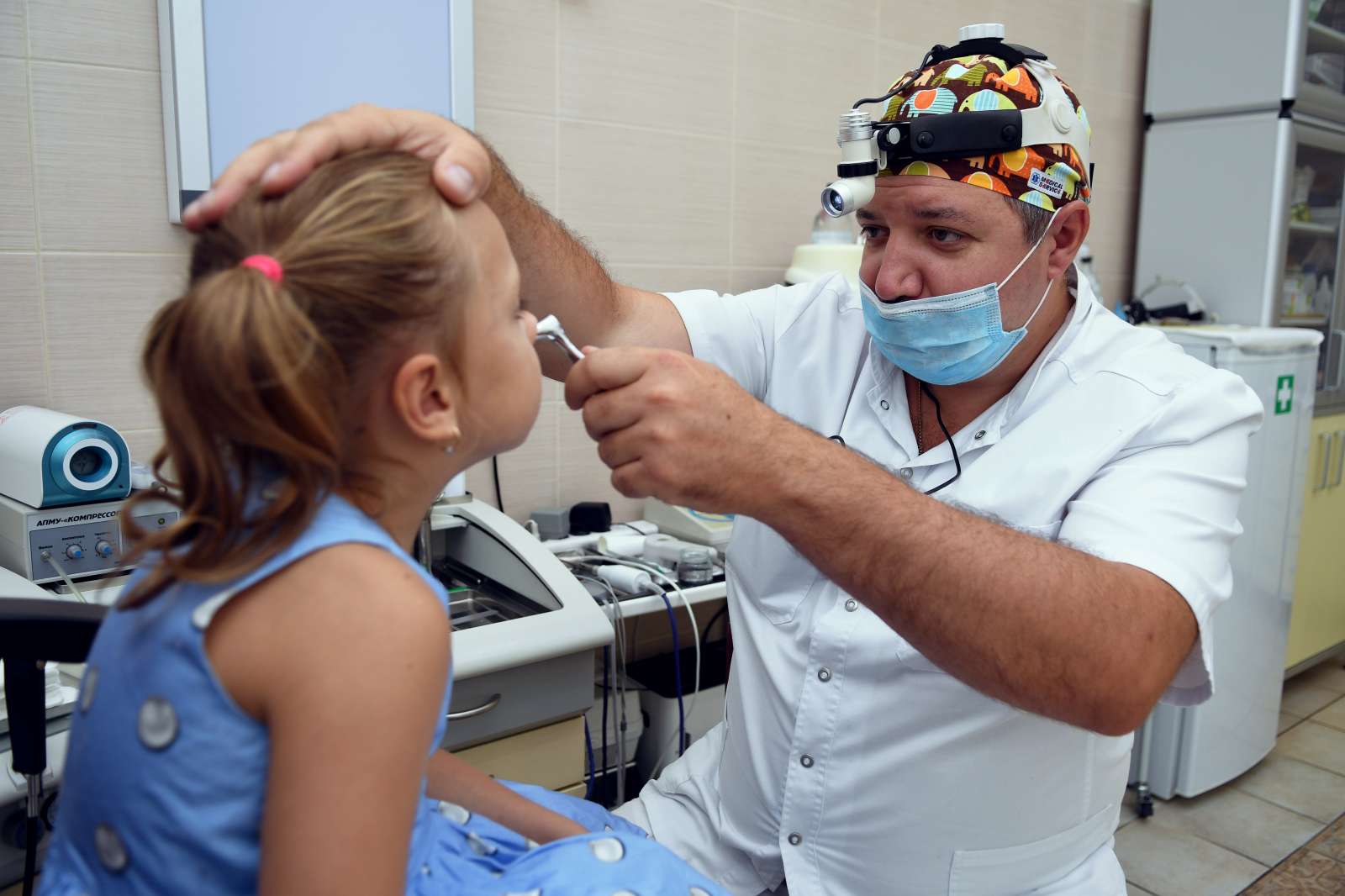
Эффективные методы лечения аденоидов у детей
Существует два способа лечения детей — хирургический и консервативный. Способы лечения назначаются только ЛОР-врачом, исходя из стадии разрастания вегетаций и состояния ребенка.
Лечить аденоиды консервативным методом значит применять лекарственные средства в комплексе с физиопроцедурами. Комплексный подход — залог эффективности лечения аденоидов. Врач назначает сосудосуживающие капли и противомикробные препараты.
Рекомендуется промывать нос с помощью раствора фурацилина, протаргола, риносепта и других лекарственных препаратов. Не возбраняется лечить аденоиды у детей народными средствами: для промывания отлично подойдут отвары ромашки, коры дуба, зверобоя, череды, хвоща и тд.)
Чтобы закрепить эффект от лечения, рекомендовано проводить физиотерапевтические процедуры: УФО, УВЧ, электрофорез и др.
Параллельно стоит принимать антигистаминные средства и витаминные комплексы. Детям с разросшимися аденоидными вегетациями рекомендуется посещать наши черноморские курорты.
Хирургическое лечение
В особых ситуациях оториноларинголог может назначить аденотомию — операцию по удалению вегетаций. Существует ряд показаний к аденотомии:
Вмешательство противопоказано при болезнях крови, в период обострения инфекционных заболеваний и детям младше двух лет.
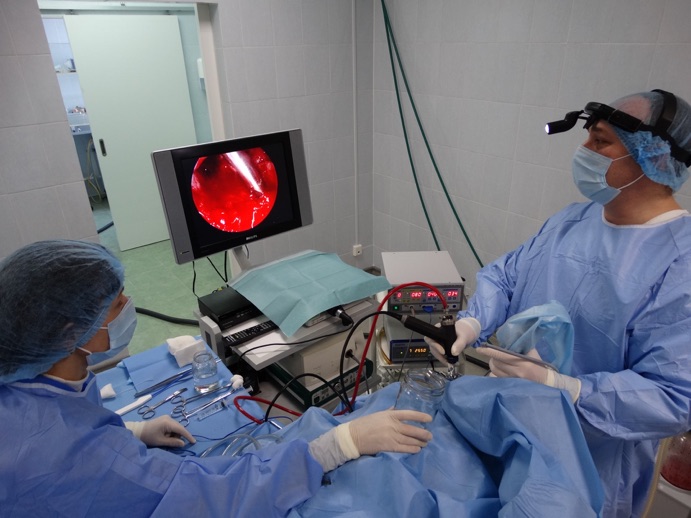
Перед аденотомией нужно убрать воспаление, вылечив аденоидные вегетации. Сама операция длится всего 15-20 минут и проходит под местным наркозом. Пациент во время манипуляции располагается в кресле, немного запрокинув голову, а ЛОР-врач с помощью особого инструмента — аденотома — захватывает ткань вегетаций и отрезает ее резким движением руки. После манипуляции возможно небольшое кровотечение. Если операция прошла успешно и осложнений не выявлено, пациента отпускают домой.
Альтернатива стандартной операции, более современное вмешательство, – эндоскопическая аденотомия. Проводится с помощью эндоскопа. Этот способ значительно увеличивает процент проведенных операций без осложнений.
После вмешательства нужно сутки соблюдать постельный режим и пару недель ограничить себя в физических нагрузках и активности. Следует уменьшить время нахождения на солнце, противопоказаны горячие ванны. Оториноларинголог посоветует курс дыхательной гимнастики, который непременно поможет пациенту восстановиться и вернуться к нормальному образу жизни.
Профилактика
К профилактическим методам по предупреждению появления аденоидов можно отнести:




