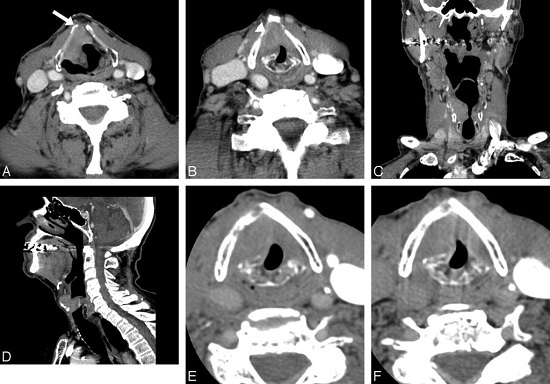
МРТ горла и гортани что показывает
Диагностика горла и гортани затруднена за счет многих факторов: особенностей анатомии, физиологии и т. д. Эта часть тела практически на 100% состоит из мягких тканей: мышцы шеи, пищевод и трахея, элементы гортани, кровеносные и лимфатические сосуды, щитовидная железа — которые хорошо визуализируются при использовании магнитно-резонансной томографии. Этот метод считается наиболее информативным при подозрении на эндокринные, воспалительные и онкологические заболевания в этой области, а также для диагностики некоторых патологий шейного отдела позвоночника.
Делают ли МРТ горла
Оценить целесообразность проведения томографии можно, если понять, что показывает МРТ горла и гортани, какие виды патологий лучше видны на снимках. Этот метод позволяет детально рассмотреть структуры, содержащие много водорода: железистые ткани, мышцы, слизистые оболочки, соединительные волокна, хрящи, а также сосуды и жировую клетчатку. Именно из них и состоит горло и гортань, элементы глотки и носоглотки, сложно поддающиеся визуализации другими способами.
Преимущества метода при исследовании заболеваний в области горла:
- отсутствие лучевой нагрузки, что позволяет применять метод для постановки диагноза у маленьких детей и беременных женщин (со 2 триместра);
- возможность многократного проведения сканирования для отслеживания динамики состояний до лечения и после него;
- высокая информативность при ранних стадиях доброкачественных и злокачественных опухолей и метастазов;
- возможность постановки дифференцированного диагноза — рак, полипы, отеки и прочие образования на результатах МРТ выглядят по-разному.
Также магнитно-резонансный томограф может показать, как именно функционируют отдельные структуры, сосудистые системы (лимфатическая и кровеносная), а также помогает установить причины, по которым появляются отклонения в их работе.
Единственное, что сложно рассмотреть на результатах магнитно-ядерного сканирования, — кости, так как в них почти нет водорода. Однако это не означает, что процедура не сможет показать заболевания позвоночника в области шеи: МРТ проводится для выявления аномалий сосудов и нервов в шейном отделе.
Какие заболевания покажет МРТ горла и гортани?
Обзорное томографическое исследование горла и гортани помогает диагностировать практически все патологии, возникающие в этой области. Обследование делают, чтобы выявить:
- травмы — гематомы и переломы щитовидного хряща, перфорацию трахеи и пищевода, инородные тела в верхних дыхательных путях;
- воспалительные процессы на слизистых оболочках пищевода, трахеи и гортани, носоглотки и других структурах в области исследования — лимфоузлах, слюнных железах, мышцах;
- доброкачественные новообразования и патологические очаги — абсцессы и флегмоны мягких тканей, кисты и полипы на слизистых оболочках, ларингоцеле и отеки слизистых оболочек и мягких тканей;
аномалии в строении стенок трахеи и пищевода — стенозы, искривления, гипер- и атрофию стенок, дивертикулы;
Среди всех методов диагностики МРТ является самым информативным при подозрении на наличие онкологии в области исследования. Обследование точно показывает количество и размер патологических очагов, стадию их развития, взаимодействие с окружающими тканями и влияние на функциональность органов.
Показания и противопоказания к МРТ глотки и гортани
Обследование гортани и горла на МРТ проводится только по показаниям. Направление на процедуру выписывает терапевт, эндокринолог, ЛОР-врач, хирург или онколог. При каких симптомах сканирование проводят в экстренном порядке:
- длительно не проходящие боли в горле при разговоре, проглатывании пищи;
- трудности с проглатыванием пищи;
- ощущение инородного предмета в горле;
- сложности с дыханием из-за ощущения сдавливания в горле;
- изменение тембра, охриплость или полная потеря голоса, не связанные с простудными заболеваниями;
- не проходящее при приеме антибиотиков увеличение шейных лимфоузлов;
- травмы шеи;
- хронические головокружения и головные боли, периодические обмороки и т. д.
Перечисленные признаки могут указывать на острый инфекционный или опухолевый процесс, сосудистые и неврологические аномалии, требующий срочного лечения.
При каких симптомах можно провести не срочное МРТ сканирование горла:
- хронические отеки слизистых оболочек в носоглотке, глотке, гортани;
- острые и хронические воспаления миндалин и слизистой оболочки горла, лимфатической системы шеи, сопровождающиеся лихорадкой и общим недомоганием;
- увеличение щитовидной железы, которое проявляется визуально или симптомами в виде изменения веса, снижения работоспособности, раздражительности и т. д.;
- постоянно присутствующие жгучие боли в горле, носоглотке, гортани;
- слизистые выделения из горла с примесью гноя.
Также врачи рекомендуют периодически проводить МРТ-диагностику горла и гортани пациентам с доброкачественными и злокачественными новообразованиями в области шеи в анамнезе.
Несмотря на сравнительно низкую опасность для здоровья, к проведению МРТ есть несколько противопоказаний. Его не проводят, когда:
- у пациента установлен кардиостимулятор, несъемный слуховой аппарат или инсулиновая помпа;
- установлены стенты, несъемные зубные протезы, клипсы на сосудах и скобы на зубах из ферромагнитных сплавов;
- есть подозрение на присутствие в области исследования металлических инородных предметов, осколков, пуль и т. д.;
- пациентка беременна (в 1 триместре);
- вес обследуемого превышает 120 кг.
Относительным противопоказанием к проведению диагностики горла и гортани на МРТ считается клаустрофобия и состояния, препятствующие использованию контрастного раствора: сердечная недостаточность в стадии декомпенсации, печеночная и почечная недостаточности, непереносимость гадолиния.
Как проходит МРТ горла и гортани?
Чтобы сделать МР-сканирование тканей в области горла и гортани, специфическая подготовка не нужна. Для исключения приступа тошноты во время томографии или при введении контраста врачи рекомендуют за несколько часов до процедуры воздержаться от приема тяжелой пищи, а за полчаса до нее и от питья. Лицам, страдающим легкой степенью клаустрофобии или другими фобиями, за 1-2 часа до процедуры можно принять успокоительное средство.
Непосредственно перед обследованием пациенту необходимо снять с тела металлические украшения, аксессуары, съемные зубные протезы и слуховой аппарат, а также одежду с металлической фурнитурой. Телефон и другие устройства нужно оставить в раздевалке, чтобы они не вышли из строя под действием магнитного поля.
Для проведения диагностики пациента укладывают на выдвижной стол томографа. Шей и голова фиксируются с помощью специальной рамки, мягких валиков и ремней. При стандартной процедуре сканирование начинается уже на этом этапе. Если врач назначил контрастную томографию, медсестра вводит пациенту препарат внутривенно, и только после этого начинают исследование.
В среднем МРТ диагностика патологий гортани и горла продолжается не больше 40 минут. При использовании контрастирующего препарата она может затянуться на час. Все это время врач поддерживает контакт с обследуемым через громкую связь. По окончании томографии пациента освобождают от фиксирующих рамок, после чего он может одеться и ждать результатов диагностики в регистратуре.
МРТ покажет рак горла?
Когда требуется точно диагностировать рак гортани, МРТ является более предпочтительным, чем КТ-диагностика. Этот метод позволяет получить детализированные снимки, на которых будут видны присущие злокачественным опухолям особенности, включая собственную кровеносную сеть и специфическое взаимодействие с окружающими структурами. Благодаря этому при анализе снимков врачу удастся:
- установить точную локализацию опухоли и тип тканей, из которых она сформировалась;
- определить точный размер новообразования, стадию его развития, степень инвазии в соседние ткани;
- установить тип опухоли — плоскоклеточный или эпителиальный рак, метастазы.
Также МР-сканирование в области шеи позволит выявить лимфомы Ходжкина, образования Рид-Березовского, метастазы в лимфатической системе, злокачественные изменения спинного мозга, метастазы в костных тканях позвоночника, опухоли щитовидной железы, пищевода, других структур.
УЗИ горла
УЗИ горла, что показывает? Киста щитовидно-язычного протока – это самый распространенное образование на УЗИ в области горла и шеи. Пациенты с кистой щитовидно-язычного протока (возникают на уровне подъязычной кости) приходят на обследование, когда чувствуют образование в области подъязычного и щитовидно-язычного протока. На УЗИ горла данное образование выглядит как киста, поэтому исследование имеет важное значение в дифференциальной диагностике различных опухолей в подбородочной области. Киста щитовидно-язычного протока подробно будет обсуждаться дальше, в разделе, посвященном передней области шеи.
Ранула – как выглядит на УЗИ горла?
Простая ранула – это слизистая ретенционная киста подъязычной железы, в результате закупорки протока. Это истинная киста с эпителиальной выстилкой. Клинически ранула представляет, как безболезненный, кистозный, синеватый отек дна полости рта. На УЗИ дна полости рта, это хорошо определенная, одногнездная, анэхогенного кистозного строения образование, расположенное недалеко от срединной линии в подъязычном пространстве, глубоко в челюстно-подъязычной области и тесно связана с подъязычной железы. Ранула часто включена в челюстно-подъязычную и подбородочно-язычную мышцу. Ее содержание может быть эхогенным из-за увеличенного содержания белка или инфекции.
Иногда возникает нарушение целостности ранулы, когда происходит простой разрыв и формирование псевдокисты с излиянием слюны в ткани дна полости рта. Разрыв ранулы может представить, как в шейном, так и в подбородочном, либо в подчелюстном пространстве, входя в область шеи со стороны заднего края челюстно-подъязычной или через дефект в челюстно-подъязычной мышце. На УЗИ горла дефект в челюстно-подъязычной мышце нами был отмечен у 80% пациентов.
Дермоидные и эпидермоидные кисты при ультразвуковом сканировании
Дермоидные и эпидермоидная кисты образуются в результате секвестра эмбриологической эктодермальной ткани. Семь процентов всех эпидермоидных и дермоидных кист возникают в области головы и шеи, в латеральной части бровей. При этом на УЗИ горла наиболее распространенным является расположение, сопровождается областью дно полости рта. Эпидермоидные кисты содержат кератин и холестерин, которые создаются из-за слущивания роговой эпителиальной выстилки. Они не содержат придатков кожи.
Дермоидные кисты содержат придатки кожи, зубов, волос и сальных желез. Последние отвечают за содержание жировых элементов кожи. Как правило, эти кисты представляют овоидные, с тонкой капсулой образования на надподъязычной линии. Они мягкие и часто демонстрируют «сохраняющееся изъязвление». Они непривязанны к коже, и в отличие от кисты щитовидно-язычного протока, не тесно связана с подъязычной мышцей, поэтому не двигаются при протрузии языка.
Хотя они являются дермоидные и эпидермоидные изменения являются кистами, на УЗИ горла они имеют четко определенные псевдосолидные поражения, содержащие однородные мелкочаговые внутренние тени, которые варьируются в зависимости от количества кератина. Дермоиды могут иметь более разнородный внешний вид. Фокусные гиперэхогенные глобулы жира могут быть видны, и они соответствуют появлению мешковидных шариков, которые видно на УЗИ, компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ). Остеоинтеграции стоматологических конструкций могут также рассматриваться как гиперэхогенные очаги с задними акустическими тенями.
Большинство из этих новообразований находятся в глубоком подъязычном пространстве. Они также могут представлять поверхностные челюстно-подъязычные, подподбородочные и подчелюстные пространства. Клиническое различие между эпидермоидными и дермоидными кистами – это расположение по отношению к челюстно-подъязычной области, что имеет важное значение для хирургической тактики.
Псевдокисты и псевдосолидные поражения горла на УЗИ можно отличить с применением энергетического допплера и нежного давления датчиком, которое может привести к “движению” содержимого и является полезным в дифференциации данных типов поражений.
Псевдосолидные поражения
- Дермоидные и эпидермоидные кисты
- Киста щитовидно-язычного протока
- Бранхиогенные кисты (боковые кисты шеи)
Псевдокистозные поражения
- Лимфома
- Плеоморфные аденомы
- Шванномы/нейрофиброма
- Эктопическая ткань щитовидной железы
Эктопическая ткань щитовидной железы на УЗИ горла встречается редко, эктопической ткани щитовидной железы может производить тироксин, но уровни, как правило, ненормально. Одна треть пациентов с инфантильным гипотиреозом имеет эктопическую ткань щитовидной железы. Девяносто процентов из эктопической ткани щитовидной железы находится на уровне основания языка, но также может происходить в любом месте вдоль щитовидно-язычный тракта. В 75% случаев эктопической щитовидной железы, существует без другой функционирующей ткани щитовидной железы.
На ультразвуковом исследовании горла имеются выступления, которые являются хорошо определенными, однородно эхогенными, плотными сосудистыми образованиями в подъязычной или подподбородочной области. Нормальная ткань щитовидной железы в обычном месте исключает эктопическое расположение щитовидной железы.
Ангина Людвига
Ангина Людвига – это потенциально опасное для жизни флегмона подъязычного пространства, что приводит к отеку тканей дна полости рта. Она вызывает возвышение языка, так как инфекция находится челюстно-подъязычной области, приводящие к обструкции верхних дыхательных путей. Наиболее распространенной причиной является заболевания тканей парадонта в виде хронической одонтогенной инфекции, но это может также быть связано с сиалоаденитом, когда инфекция проникает через подчелюстной проток из подчелюстной железы и в подъязычное пространство. УЗИ горла может быть полезным в диагностике не стоматологических причин и для оценки формирования абсцесса.
УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ ПОДНИЖНЕЧЕЛЮСТНОЙ ОБЛАСТИ
Нормальная анатомия и методика ультразвукового сканирования
При исследовании датчик проводиться от подподбородочной позиции до угла нижней челюсти. Подчелюстное пространство в основном содержит подчелюстную железу и лимфатические узлы. Оно свободно сообщается с подчелюстным пространством на противоположной стороне, а также с подъязычным пространством вокруг заднего края челюстно-подъязычной области, которое может оказаться важным по отношению к распространению инфекции. Из-за ранней эмбриологической инкапсуляции подчелюстные железы не содержат каких-либо лимфатических узлов.
Ультрасонография подчелюстных узлов, расположенных вокруг железы.
Подчелюстные железы хорошо инкапсулированны и однородно эхогенны, внутри железы видны канальцы и протоки как короткие гиперэхогенные полосы. Подчелюстная железа – это смешанная серозно-слизистая железа, и в отличие от околоушной не содержит существенного количество жира. Глубоко и параллельно челюстно-подъязычной, лежит подъязычно-язычная мышца, которая может быть выявлена путем расспроса, так, что пациент будет помахивать своим языком.
Подчелюстной проток (проток Уортона) выходит кнутри от ворота железы, затем идя кзади вокруг челюстно-подъязычной области и проходит кпереди между челюстно-подъязычной и подъязычно-язычной мышцей в полость рта. Он может быть легко выявлен между этими двумя смешанный мышцами, и просматривается у нормальных людей, размером примерно 1 мм в диаметре. Язычные вены также работают в одном направлении и не должны быть ошибочно приняты за протоки.
Задняя сторона двубрюшной мышцы находится кзади от поднижнечелюстной железы. Это также полезно, чтобы определить поднижнечелюстной проток в поперечном сечении, который лучше выводить в косой продольной плоскости. Зонд расположен так, что он лежит на линии, соединяющей угол нижней челюсти и подъязычной кости. Челюстно-подъязычная и подъязычно-язычная мышца будут рассматриваться как буква ” V ” -образная структура сходящихся на подъязычной кости структур, между которыми подчелюстной проток и язычная вена, могут быть определены в поперечном сечении.
Подчелюстные области на УЗИ горла также должны быть рассмотрены в продольном сечении. Передние поднижнечелюстные лимфатические узлы хорошо выявляют себя в этом позиции под нижней челюстью. Надо иметь виду, что сзади, хвост околоушной железы иногда опускается в подчелюстное пространство и прилегает к задней поверхности поднижнечелюстной железы.
Первый опыт применения УЗИ гортани в диагностике и лечении дисфоний


УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Коррекция расстройств голоса является социально и экономически значимой проблемой, поскольку голосо-речевые профессии в современном обществе получают все большее распространение, для многих голос является не только средством общения, но и “средством производства”, обеспечивающим заработок и самореализацию. Если раньше к “профессионалам голоса” относили певцов, актеров, преподавателей, то сейчас в эту группу включают руководителей различных рангов, работников сферы бизнеса и туризма, менеджеров, сотрудников страховых компаний и многих других, чья профессиональная деятельность в наш коммуникативный век связана с большой голосовой нагрузкой [1].
Заболевания гортани практически всегда сопровождаются нарушением голосовой функции, сохраняющимся и после устранения патологического процесса. Соответственно, для восстановления трудоспособности необходимо не только удалить новообразование или излечить воспалительный процесс, но и восстановить голос. Из-за недостаточного внимания к этой проблеме распространенность дисфоний неуклонно растет, составляя, например, у педагогов до 65 % по данным обращаемости в фониатрические кабинеты [2], у студентов речевых факультетов от 35 % на первом курсе до 60 % в конце обучения [3].
На амбулаторном приеме у оториноларинголога и фонопеда исследование голосовой функции начинается уже во время беседы с больным при оценке тембра голоса и звуковых парафеноменов. О состоянии голосовых складок судят на основании ларингоскопии и эндоскопии гортани со стробоскопией, получая визуальную информацию об особенностях строения и смыкания голосовой щели. Трудность заключается в необходимости преодоления глоточного рефлекса и ограниченности количественных критериев оценки голосовой функции.
Широкое внедрение в клиническую практику ультразвуковой диагностики определило, по сути, революцию в неинвазивной визуализации органов и систем. Не стала исключением и гортань – орган, который еще недавно считался недоступным для УЗИ из-за малых размеров и воздуха в просвете [4]. Диагностическая роль ультразвукового допплеровского исследования гортани в большей степени изучена у детей, отмечается, что “потенциал метода (высокая наглядность результатов, визуализация участков нарушения проходимости дыхательных путей и подвижности связочного аппарата гортани) представляет несомненный интерес” [5]. В единичных публикациях на эту тему авторы спорят о том, что же окрашивается при допплерографии: столб воздуха или мягкие ткани, и считают, что в получаемой картине преобладают артефакты, ибо окрашивание распространяется далеко за пределы собственно вибрирующих структур.
Для того чтобы понять особенности и значение характера окрашивания голосовых складок при фонации в режиме допплерографии, необходимо вспомнить анатомию мышц гортани [6], которые делятся на три группы (рис. 1).
- Мышца, расширяющая голосовую щель: задняя перстнечерпаловидная мышца (m. cricoarytenoideus posterior).
- Мышцы, суживающие голосовую щель: латеральная перстнечерпаловидная мышца (m. cricoarytenoideus lateralis), щиточерпаловидная (m. thyroarytenoideus), поперечная черпаловидная мышца (m. arytenoideus transversus), косая черпаловидная мышца (m. arytenoideus obliquus).
- Мышцы, изменяющие напряжение голосовых связок: перстнещитовидная мышца (m. cricothyroideus), голосовая мышца (m. vocalis), внутренняя щиточерпаловидная мышца (m. thyroarytenoideus internus).
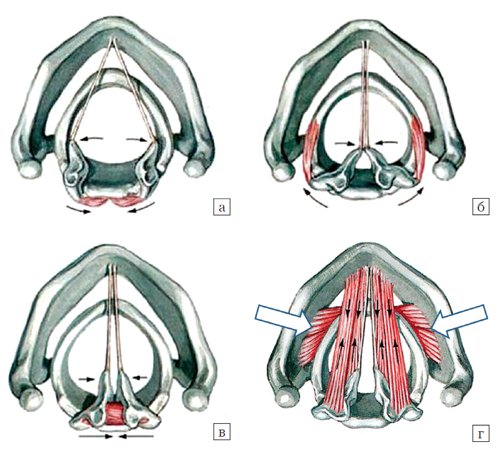
а) Задние перстнечерпаловидные мышцы (Mm. cricoarytenoidei posteriores). Функция: разведение голосовых складок.
б) Латеральные перстнечерпаловидные мышцы (Mm. cricoarytenoidei laterales). Функция: сведение голосовых складок.
в) Поперечная черпаловидная мышца (M. arytenoideus transversus). Функция: сведение голосовых складок.
г) Голосовые, щиточерпаловидные и перстнещитовидные мышцы (Mm. vocales et mm. thyroarytenoidei) (тонкие стрелки). Функция: укорочение и расслабление голосовых складок. Перстнещитовидные мышцы (Мm. cricothyroidei) (толстые стрелки). Функция: натягивание и удлинение голосовых складок.
Все мышцы гортани являются парными, кроме поперечной черпаловидной мышцы, суживающей голосовую щель. Единственная перстнещитовидная мышца иннервируется верхним гортанным нервом, все остальные – нижним гортанным нервом. Кровоснабжение гортани осуществляется верхними гортанными артериями, которые являются ветвями верхних щитовидных артерий, и нижними гортанными артериями – ветвями нижних щитовидных артерий. Лимфоотток происходит в глубокие лимфатические узлы шеи – внутренние яремные и предгортанные лимфатические узлы. В результате действия мышц на хрящи и суставы гортани изменяется положение голосовых складок, расширяется или суживается голосовая щель.
В доступных ресурсах исчерпывающей информации о применении УЗИ гортани при нарушениях голоса у взрослых пациентов нам не встретилось.
Целью настоящей работы явилась оценка возможности УЗИ в определении функционального состояния гортани для объективизации эффекта лечебных и фонопедических мероприятий у пациентов, перенесших заболевание гортани и получивших полный курс комплексного лечения.
Материал и методы
Наблюдалось 52 пациента, перенесших заболевание гортани и получивших полный курс комплексного лечения за последние 4 года, со следующими заболеваниями: паралич, парез гортани – 17 человек, воспалительные заболевания – 8, доброкачественные новообразования гортани – 20, рак гортани – 1, функциональная дисфония – 6. Основной жалобой у всех пациентов было изменение голоса разной степени выраженности (ослабление, охриплость, утомляемость, отсутствие голоса).
Стандартный осмотр оториноларинголога во всех случаях дополнялиэндоскопией гортани с видеозаписью и стробоскопией. До начала лечения и в динамике у 42 больных определяли коэффициент аккомодации на аппарате VOCASTIM, характеризующий функцию мышц и способность нервномышечного аппарата гортани к аккомодации. Всем больным проведено УЗИ гортани до начала и по окончании лечения по методике, описанной А.Ю. Васильевым и Е.Б. Ольховой [7], на современных ультразвуковых аппаратах линейными датчиками частотой от 7,5 до 18,0 МГц. Датчик устанавливали на переднюю поверхность шеи в области голосовых складок в поперечной проекции. Получали серию изображений в режиме серой шкалы в покое и в режиме допплерографии при форсированном дыхании и с фонационными пробами с обязательным просмотром кинопетли. Определяли структуру и эхогенность хрящей и мягких тканей гортани в режиме серой шкалы, затем в допплеровском режиме оценивали наличие васкуляризации, полноту, синхронность, симметричность и длительность окрашивания голосовых складок и окружающих структур при произнесении звуков “и” и “а”. Кроме этого, для более полной оценки эффективности лечения проводили анкетирование: пациентам предлагалось охарактеризовать степень своей голосовой нагрузки, непосредственные и отдаленные результаты лечения.
Основными видами лечения были фонопедия и комплекс реабилитации внешнего дыхания (у всех больных), электростимуляция мышц гортани с помощью аппарата VOCASTIM (у 42 человек), 8 пациентов оперированы.
Результаты
В норме при УЗИ хрящи и мягкие ткани гортани расположены симметрично, аваскулярны (рис. 2, а). В режиме серой шкалы можно наблюдать, как голосовые складки расходятся на вдохе и сближаются на выдохе, внутренний контур их гипоэхогенный и нечеткий, так что оценить степень смыкания по аналогии с эндоскопией гортани (рис. 2, б) по УЗИ невозможно. Визуализация мелких краевых образований на голосовых складках также крайне затруднительна.
При допплерографии с фонационными пробами (рис. 2, в) в норме, когда согласованно работают все группы мышц, при адекватных настройках режимов сканирования, окрашивание голосовых складок и эластического конуса является симметричным и синхронным.
КТ горла и гортани: перечень диагностируемых заболеваний, показания и противопоказания для проведения процедуры
Компьютерная томография горла — один из новых способов обследования костных структур и мягких тканей в данной области. Диагностика предоставляет собой возможность выявить имеющиеся патологические состояния и особенности строения тканей гортани. Посредством проведения сканирования можно получить высокоточные изображения обследуемой части тела, в связи с чем постановка правильного диагноза не вызовет затруднения у специалиста.
Что выявляет КТ гортани
На изображениях, полученных посредством проведения КТ, у специалистов имеется возможность визуализировать ряд заболеваний и патологических состояний:
- новообразования мягких и костных тканей гортани с возможностью провести оценку их размера и расположения;
- наличие дивертикулов пищевода;
- места разрушения хрящей в гортани;
- наблюдать изменение структуры стенок гортани, что может быть признаком развивающейся опухоли;
- выявить наличие инородных тел в исследуемой области;
- определить степень тяжести полученных травм;
- дать оценку состоянию лимфоузлов;
- выявить имеющиеся воспалительные процессы в исследуемой полости;
- диагностировать различные патологии развития;
- исследовать сосудистую сетку гортани.
КТ горла и гортани с применением контрастного вещества
КТ гортани, проведенная без контрастного усиления, позволяет получить информацию о состоянии костной ткани и имеющегося патологического процесса в подъязычной кости и в шейном отделе позвоночного столба. Посредством такого метода диагностики практически не различаются хрящи гортани и мягкие ткани шеи, что является существенным минусом такого способа сканирования.
Поэтому с целью повышения качества снимков при проведении КТ горла, врач может назначить прохождение КТ горла и гортани с применением контрастного вещества.
В организм пациента контраст вводится, чаще всего, внутривенно, после чего вместе с кровотоком моментально распространяется по всем тканям и органам. Посредством использования контрастного вещества имеется возможность рассмотреть в мельчайших подробностях анатомические образования и органы. Они приобретают детальность и наиболее четкие очертания.
Контраст может также вводиться больному постепенно на протяжении всего времени проведения сканирования. Каким именно способом будет введен контраст, решается всегда в индивидуальном порядке, исходя из целей обследования и предполагаемого заболевания.
Вне зависимости от того, каким образом, контраст будет поступать в организм, не исключено проявление следующих дискомфортных ощущений:
- появление привкуса металла во рту;
- ощущение тепла в теле;
- чувство подступающего жара.
Такие симптомы считаются не опасными. Они представляют собой нормальную реакцию организма на вводимый препарат, поэтому прекращать процедуру нет никакой необходимости.
Опасными признаками, которые могут ознаменовать появление непереносимости на контраст во время проведения КТ горла, выступают:
- появление сильного отека лица;
- ощущение першения в горле;
- головокружение;
- тошнота, рвота;
- появившаяся сыпь на коже и сильный зуд;
- снижение артериального давления.
Наличие хотя бы одного такого симптома становится веским поводом для прекращения введения препарата и оказания пациенту первой помощи. Хотя такие случаи встречаются крайне редко. В идеале, перед использованием контраста каждому больному должны проводить тест на чувствительность. Если по его результатам тестирования у врача не возникло сомнений в безопасности контрастного вещества для пациента, то можно смело приступать к следующему этапу обследования.
Показания к проведению КТ
Каждый больной может получить направление на прохождение КТ горла и гортани от врача в следующих случаях:
- при перенесенных травмах шеи, вследствие которых высока вероятность травмирования также и внутренних органов;
- при попадании инородных тел в горло;
- при имеющихся патологиях развития горла и гортани;
- при прогрессирующих воспалительных заболеваниях;
- при патологиях сосудистой сетки шеи;
- с целью точного расположения патологического процесса перед хирургическим вмешательством;
- для оценки эффективности лечения после проведения операции.
Врачи назначают прохождение КТ гортани только в тех случаях, когда проведенный в перспективе другой способ диагностики не предоставит достаточное количество информации и затруднит диагностические мероприятия.
Как правило, первоначально больного направляют на прохождение ультразвуковой диагностики или рентгена, и только если эти способы обследования не привели к результатам, больной будет направлен на КТ горла и гортани.
Противопоказания к проведению диагностики
КТ горла и гортани имеет некоторые противопоказания для следующих пациентов:
- женщинам, находящимся в ожидании рождения малыша;
- пациентам с избыточной массой тела;
- пациентам с психическими заболеваниями.
С особой осторожностью КТ проводят:
- детям, не достигшим 12-ти летнего возраста;
- женщинам, кормящим малышей грудью;
- больным с нарушениями работы почек;
- пациентам с множественной миеломой.
Проведение компьютерной томографии с применением контраста недопустимо:
- во время беременности и кормления грудью;
- больным с нарушениями в работе печени и почек;
- диабетикам;
- пациентам с аллергической реакцией на контраст.
Как правильно подготовиться к КТ гортани
Тем пациентам, которым КТ горла и гортани планируется осуществлять в нативном режиме, нет никакой необходимости соблюдать какие-либо строгие ограничения в привычном образе жизни или соблюдать специальную диету.
Однако, тем больным, которым показано прохождение сканирования с использованием контрастного вещества, придется соблюдать некоторые ограничения. Так, перед прохождением КТ горла недопустим прием любой пищи за 6 часов до начала сканирования. При этом употребление воды в небольших объемах допускается.
Всем пациентам вне зависимости от того, каким образом будет проводиться обследование: с контрастом или без, перед входом в кабинет в обязательном порядке нужно снять с себя абсолютно все украшения и предметы с металлическими деталями. Оставить за пределами кабинета придется и мобильный телефон, часы, банковские карточки – все эти предметы могут стать причиной некачественных снимков.
Ход проведения КТ гортани
Для проведения КТ горла и гортани больному предлагают занять горизонтальное положение на выдвижном столе, там он и будет находиться на время проведения исследования.
Его тело пристегивают ремнями для надежной фиксации, после этого стол задвигается внутрь аппарата. Все что требуется от пациента во время проведения КТ горла – соблюдать полное спокойствие и не совершать никаких движений. Томограф проводит сканирование, в результате которого получается серия снимков. Как правило, весь процесс обследования занимает не более 15-20 минут.
На протяжении сканирования пациент находится в кабинете один. Медицинский персонал наблюдает за ходом обследования через специальное окно из соседнего кабинета. Больной ни на минуту не остается без присмотра врачей. Как у пациента, так и у врачей есть возможность осуществить связь посредством использования микрофона, поэтому при любых изменениях в самочувствии обследуемый всегда сможет сообщить персоналу и не опасаться, что он находится в изоляции от внешнего мира.
Последнее поколение томографов отвечает всем требованиям безопасности, поэтому никакого существенного вреда здоровью пациентов они не представляют. Хотя в основе КТ и лежит рентгеновское излучение, оно имеет весьма низкую интенсивность и, если сравнивать ее с классическим прохождением рентгенологического обследования, то оно совсем незначительно.
Однако, за счет того, что все-таки во время проведения КТ гортани используются рентгеновские лучи, назвать абсолютно безвредной эту процедуру нельзя, и она имеет определенные временные ограничения на проведение повторного сканирования.
Так, недопустимо проходить КТ женщинам, находящимся в ожидании рождения малыша вне зависимости от срока беременности, а также пациентам, которые в недавнем прошлом уже проходили данный вид обследования.
КТ горла нельзя проводить неограниченное количество раз, так как недопустимо превышение дозы облучения. И лишь в исключительных случаях при наличии на то веских показаний специалисты могут назначить дополнительное обследование КТ.
Альтернативные способы диагностики
В роли альтернативных способов диагностики выступает ультразвуковое исследование и магнитно-резонансная томография. Однако, КТ горла имеет явное преимущество – этот способ наиболее информативный и быстрый. К тому же он позволяет определить даже незначительные патологические процессы и дать оценку структурам внутренних органов.
Если говорить о том, какой вид диагностики лучше: МРТ или КТ, то однозначно ответить на этот вопрос будет достаточно трудно. Оба метода исследования служат совершенно разным целям, правда, многие полученные данные могут дублироваться.
КТ горла проводится посредством применения рентгеновских лучей, поэтому она позволяет обследовать плотные образования и полые органы. Магнитно-резонансная томография лучше всего выявляет состояние мягких тканей и широко применяется для обследования полученных травм шеи и связок.
В случае возникновения необходимости проведения сканирования больных в неотложных ситуация, выбор того или много метода обследования происходит на усмотрение врачей, исходя из характера патологического состояния.
Где пройти КТ горла и гортани
Вне зависимости от того, по каким именно причинам больному было назначено прохождение компьютерной томографии горла, принципиально важным моментом является поиск подходящей клиники. Она не только должна устраивать пациента своей ценовой политикой, но и выполнить обследование на самом высшем уровне.
К сожалению, порой не так просто определиться с правильным выбором: в некоторых медицинских центрах нет современной аппаратуры, а проведенная на старых сканерах томография не предоставляет полной картины имеющегося патологического процесса. В других клиниках медицинский персонал не обладает достаточным опытом работы, поэтому имеется большая вероятность постановки неправильного диагноза.
Мы рады предложить пациентам свои услуги: на нашем сайте каждый посетитель сможет бесплатно ознакомиться с большим перечнем медицинских клиник, а также с подробной информацией по каждой из них.
После выбора необходимого медицинского центра, вы можете позвонить по телефону, указанному на сайте для осуществления предварительной записи. Каждому обратившемуся к нам за помощью мы предоставляем скидку на прохождение компьютерной томографии.
Обратившись к нам за помощью, вы сможете без труда определиться с выбором необходимого медицинского центра из огромного списка, а также получите гарантию самой низкой цены.
УЗИ горла и гортани: что показывает, цель проведения и причины для исследования
Исследование гортани дает представление о таких деталях, как:
• Положение гортани и ее взаимоотношения с соседними анатомическими образованиями шеи.
• Наружная и внутренняя форма гортани.
• Тип поражений, локализующихся внутри или вне гортани, их локализация и протяженность.
• Функциональные нарушения.
а) Осмотр гортани. В норме выступ гортани, образуемый углом щитовидного хряща, хорошо заметен только у мужчин. Отсутствие его смещения при глотательных движениях говорит о фиксации гортани воспалительным или опухолевым процессом.
Втяжение яремной ямки при вдохе в сочетании с инспираторным стридором говорит об обструкции гортани или трахеи инородным телом, опухолью, отеком и т.д.
б) Пальпация гортани. Каркас гортани и соседние анатомические образования можно пальпировать во время дыхательных движений и глотания. При этом следует обратить внимание на следующие анатомические образования и особенности:
• Щитовидный хрящ.
• Перстнещитовидная мембрана и щитовидный хрящ.
• Сонная артерия и ее луковица, которую не следует путать с расположенными по соседству лимфатическими узлами; при пальпации сонной артерии ощущается пульсация.
• Щитовидная железа, которая располагается ниже и латеральнее щитовидного и перстневидного хрящей.
• Одновременное смещение гортани и щитовидной железы при глотании.
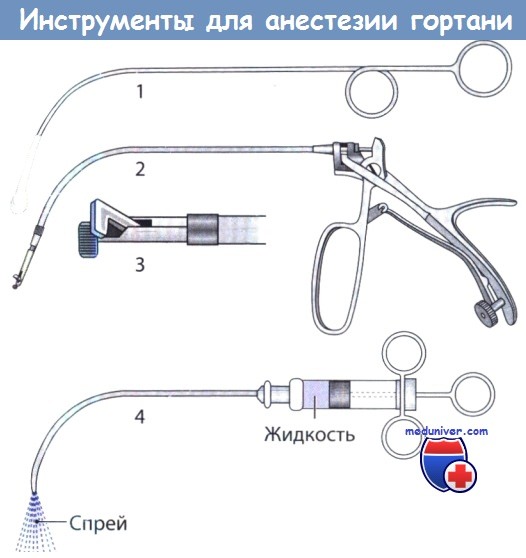 Инструменты, необходимые для анестезии слизистой оболочки гортани при выполнении небольших хирургических вмешательств на голосовых складках:
Инструменты, необходимые для анестезии слизистой оболочки гортани при выполнении небольших хирургических вмешательств на голосовых складках:
1 – изогнутый металлический аппликатор; 2 – изогнутые щипцы с двумя ложечками и ручкой;
3 – изогнутый иглодержатель для интраларингеальных инъекций; 4 – распылитель, который можно использовать и для подачи сжатого воздуха.
в) Ларингоскопия. Существует два способа ларингоскопии: прямой и непрямой. Гортань осматривают невооруженным глазом, с помощью зеркала, гибкого или ригидного эндоскопа или ларингоскопа и микроскопа.
г) Непрямая ларингоскопия. Техника непрямой ларингоскопии показана на рисунках ниже. Язык пациента захватывают большим и средним пальцами левой руки так, что большой палец располагается на языке. Указательным пальцем отводят верхнюю губу. Язык осторожно подтягивают вперед так, чтобы не поранить уздечку нижними резцами. Свет от зеркала направляют на нёбный язычок.
Стеклянную поверхность гортанного зеркала согревают и проверяют ее температуру на ощупь. Затем зеркало продвигают вдоль нёба до уровня язычка.
Следует избегать раздражения корня языка и задней стенки глотки во избежание рвотного рефлекса. Задней поверхностью гортанного зеркала приподнимают нёбный язычок и отводят его вверх и назад. Это дает возможность осмотреть заднюю часть языка, глотку и часть гортани. Пациента просят произнести звук «э-э-э», чтобы добиться большего смещения надгортанника кверху и получить больший обзор гортани.
Улучшить обзор можно также, применяя линзы LumiView («Welch Allyn», США). У пациентов с повышенным рвотным рефлексом может понадобиться оросить слизистую оболочку спреем местного анестетика (например, раствора лидокаина), перед тем как начать исследование.
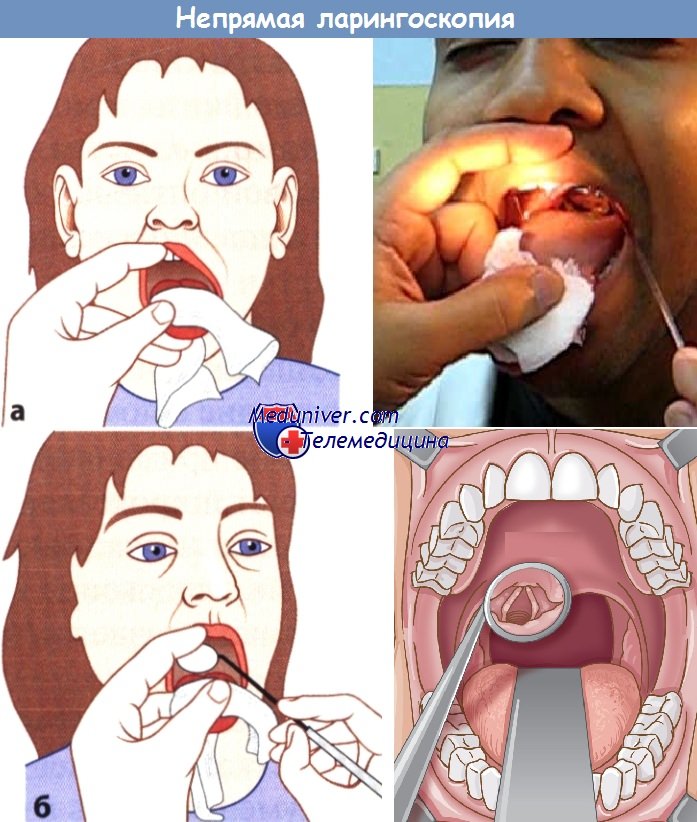 Непрямая ларингоскопия с помощью гортанного зеркала.
Непрямая ларингоскопия с помощью гортанного зеркала.
Этот метод исследования в настоящее время применяют редко в связи с внедрением эндоскопов.
Зеркало предварительно согревают, чтобы оно не запотевало.
д) Фиброэндоскопия носа и гортани. Наиболее часто применяемым методом для исследования гортани является фиброэндоскопия носа с помощью назофарингоскопа (назофарингоскопия). Эндоскоп вводят через нос без анестезии. Во время эндоскопии удается осмотреть носоглотку, оценить движения нёбной занавески и подвижность голосовых складок. Использование гибкого эндоскопа дает возможность осмотреть гортаноглотку, а также проследить за закрытием гортани при глотательных движениях и выявить нарушение естественной подвижности голосовых складок.
Применение эндоскопов, сопряженных с установленной на конце телекамерой, работающей на основе ПЗС-матрицы (ПЗС – прибор с зарядовой связью), позволяет усилить резкость изображения и диагностировать патологию голосовых складок, а также оценить их подвижность методом стробоскопии.
е) Исследование гортани ригидным эндоскопом. Ригидные эндоскопы получили широкое применение в повседневной практике. Они отличаются легкостью, имеют широкоапертурные линзы и могут заменить или дополнить непрямую ларингоскопию с помощью зеркала. Обычно применяют два вида ригидных эндоскопов с боковой оптикой, направленной под углом 70 и 90°.
Преимущество ригидных эндоскопов состоит в том, что они обеспечивают хороший обзор труднодоступных участков, хорошее освещение, позволяют менять оптическое увеличение и документировать изображение с помощью видеокамеры. С помощью ригидных видеостроболарингоскопов можно выполнять хирургические вмешательства.
P.S. Во время непрямой ларингоскопии с применением местной анестезии путем смазывания или орошения слизистой оболочки раствором местного анестетика можно выполнить биопсию и удалить полипы. Хотя большинство эндоскопистов предпочитают выполнять микроларингоскопию, для выполнения фонохирургических вмешательств, биопсии и для удаления инородного тела дыхательных путей все еще применяется ларингоскопия с выполнением местной анестезии.
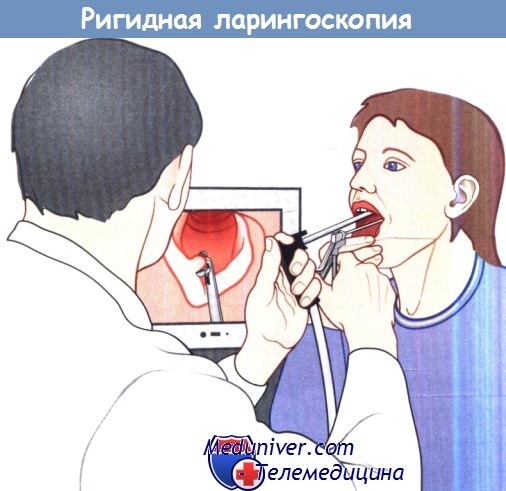 Небольшие очаги поражения, не проникающие глубже собственной пластинки, можно удалять под местным обезболиванием.
Небольшие очаги поражения, не проникающие глубже собственной пластинки, можно удалять под местным обезболиванием.
Гортань осматривают через ригидный ларингоскоп, удерживаемый одной рукой, а другой рукой с помощью инструмента манипулируют на очаге поражения.
Пациент удерживает язык в нужном положении. Врач может контролировать свои действия с помощью монитора.
ж) Микроларингоскопия. Гортань и гортаноглотку можно исследовать с помощью ригидного ларингоскопа, фиксируемого над грудной клеткой пациента рычаговым держателем. При микроларингоскопии к оборудованию добавляют также бинокулярный микроскоп. Для выполнения операций с помощью лазера к ларингоскопу прикрепляют микроманипулятор и используют специальные инструменты. Вмешательство выполняют под внутривенной анестезией с искусственной вентиляцией легких – традиционной или струйной (инжекционной) – через эндотрахеальную трубку.
Такой подход дает значительные преимущества при выполнении диагностического исследования или эндоларингеальной микрохирургической операции. Микроларингоскопия обеспечивает превосходное освещение гортани, верхнего отдела трахеи и гортаноглотки и позволяет исследовать также труднодоступные для осмотра места. Она дает возможность выполнить эндоларингеальные хирургические вмешательства.
При проведении исследования обращают внимание на цвет слизистой оболочки, патологическое изменение тканей, наличие очаговых или диффузных поражений (гладкая или, наоборот, грубая слизистая оболочка, наличие изъязвлений, экзофитов и т.д.), сужение просвета трахеи, изменение формы гортаноглотки. Если исследование или операцию проводят под общим обезболиванием с применением мышечных релаксантов, следить за дыхательными движениями голосовых складок невозможно. По вполне очевидным причинам (интубация трахеи, отсутствие сознания у пациента) невозможно также наблюдать за фонаторными движениями голосовых складок.
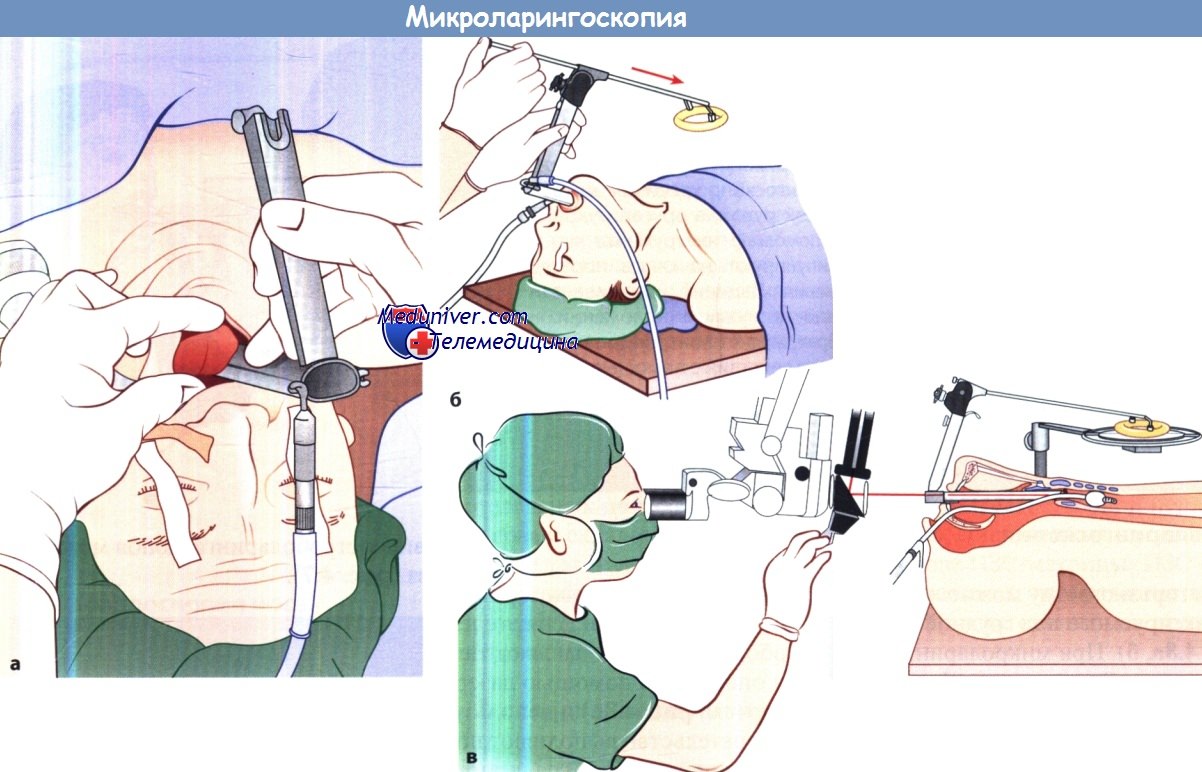 а Первый этап микроларингоскопии. Введение ларингоскопа.
а Первый этап микроларингоскопии. Введение ларингоскопа.
Пациент находится в положении лежа на спине, верхний ряд зубов защищен протектором.
б Ларингоскоп фиксируют в подвешенном положении к опоре.
в Микроларингоскопия с использованием лазерного микроманипулятора. Лазерный луч направляют вдоль оси взора хирурга.
Вместо обычной эндотрахеальной трубки используют специальную лазерную трубку.  Инструменты для эндоларингеальных микрохирургических операций.
Инструменты для эндоларингеальных микрохирургических операций.
Слева сверху вниз: режущие щипцы; щипцы с окончатыми браншами; ножницы; щипцы типа «аллигатор».
Справа: рукоятка.
з) Методы визуализации. КТ высокого разрешения позволяет точно установить локализацию и протяженность стеноза и опухоли, а также всякого повреждения гортани или соседних с ней анатомических образований.
МРТ расширила возможности методов визуализации в диагностике поражений гортани и смежных с ней структур. С помощью МРТ можно оценить степень распространения опухолевого процесса и выявить метастазы в лимфатические узлы.
и) Высокоскоростная глоттография. Ригидный эндоскоп присоединяют к высокоскоростной телекамере, которая снимает 2000-4000 кадров в секунду. Результаты наблюдения в течение непродолжительного периода в начале фонации и при установившемся состоянии можно записать в компьютер, что дает возможность проведения научного анализа функции гортани и движений голосовых складок, в частности при образовании звука.
к) Электромиография гортани. Электромиография представляет собой метод регистрации электрической активности мышц. Она применяется в диагностике заболеваний, при которых поражаются мышцы и периферические нервы. Результаты электромиографии помогают определить, вызваны ли симптомы заболеванием мышц или связаны с неврологическими нарушениями. При поражении глотки диагностическое значение электромиографии состоит в том, что она позволяет исследовать неподвижные голосовые складки и дифференцировать, например, анкилоз от паралича мышц.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Современные методы диагностики заболеваний гортани
Ю.Е. Степанова
«Санкт-Петербургский научно-исследовательский институт уха, горла, носа и речи»
Резюме: Современная диагностика заболеваний гортани базируется на эндоскопическом методе исследования, который позволяет на качественно новом уровне оценивать состояние органа. Видеоэндостробоскопия – единственный практический метод исследования, гортани, который позволяет увидеть колебания голосовых складок, оценить количественно и качественно показатели их вибраторного цикла. Применение гибкого и жесткого эндоскопов делает возможным осмотр гортани у любого пациента с дисфонией как взрослого, так и ребенка.
Ключевые слова: гибкий эндоскоп, жесткий эндоскоп, эндоскопия, видеоэндоскопия, видеоэндостробоскопия, дисфония., заболевания гортани, нарушения голосовой функции.
В последние годы наблюдается рост числа пациентов с заболеваниями гортани, что связано с изменением экологических, экономических и социальных условий жизни населения. Как известно, наибольшее количество пациентов с заболеваниями гортани и нарушениями голосовой функции (дисфониями) составляют лица голосо-речевых профессий. Это педагоги, артисты, вокалисты, юристы, врачи, студенты высших и средних педагогических и музыкальных учебных заведений, военнослужащие. Следует отметить, что и среди детей также растет количество пациентов с дисфониями. Поэтому диагностика заболеваний гортани остается актуальным разделом оториноларингологии [5,7,8,10].
К часто встречающимся этиологическим факторам голосовых расстройств у взрослых следует отнести голосовые перегрузки, несоблюдение правил охраны и гигиены речевого и певческого голоса, курение, изменения в эндокринной системе, заболевания центральной и вегетативной нервной системы, желудочно-кишечного тракта, органов дыхания, а также последствия травм гортани и продленной интубации. Причины дисфоний у детей также достаточно разнообразны. Однако большинство исследователей связывают их с перенапряжением голоса [1, 6, 9].
Традиционным методом исследования гортани является непрямая или зеркальная ларингоскопия. Для осмотра гортани применяют гортанное зеркало, которое располагается в глотке и образует с осью полости рта угол в 45°. Полученная ларингоскопическая картина является зеркальным отображением истиной (рис. 1).

Основным достоинством непрямой ларингоскопии является ее доступность, т.к. гортанное зеркало находится в каждом оториноларингологическом кабинете. Однако провести исследование качественно не всегда представляется возможным из-за повышенного глоточного рефлекса пациента, анатомических особенностей гортани и глотки, а также возраста и эмоциональной лабильности обследуемого. Особые трудности возникают при осмотре гортани у детей, что в ряде случаев делает его невыполнимым.
В настоящее время для диагностики заболеваний гортани широкое распространение получили эндоскопический, видеоэндоскопический, и видеоэндостробоскопический методы исследования. При сравнении эффективности применения непрямой ларингоскопии и эндоскопических методов единственным недостатком последних оказалась их высокая стоимость [12].
Если для проведения эндоскопии гортани необходим эндоскопом с источником света, для видеоэндоскопии – эндоскоп с источником света и видеосистемой (монитором, видеокамерой), то аппаратура для видеоэндостробоскопии включает эндоскоп, видеосистему и электронный стробоскоп, который является источником света.
Для эндоскопического исследования гортани используют эндоскопы двух типов – гибкий (ринофаринголарингоскоп или фиброскоп) и жесткий (телефаринголарингоскоп), которые перед проведением исследования соединяют с источником света (рис.2).
Эндоскоп состоит из окуляра, смотровой части с объективом и переходника для прикрепления фиброоптического кабеля (световода), по которому свет передается от источника к объекту исследования.
Гибкие эндоскопы дифференцируют по длине рабочей части, ее диаметру, углу обзора, углу отклонения дистального конца вперед и назад, наличию рабочего канала, возможности подключения насоса и т.д. Жесткие эндоскопы различают по углу осмотра – 70° и 90°. Выбор жесткого эндоскопа зависит от положения врача во время осмотра пациента. Если доктор выполняет исследование стоя, то удобнее использовать эндоскоп с углом осмотра 70°, а если сидя – 90°.
Каждый тип эндоскопа имеет свои достоинства и недостатки. К преимуществам жесткого эндоскопа следует отнести большую, чем у фиброскопа, разрешающую способность, которая соответственно позволяет получить и больший размер изображения гортани. Однако жесткий эндоскоп не удобен при осмотре пациентов с регидным надгортанником, при резко выраженном глоточном рефлексе, у пациентов с гипертрофированными небными миндалинами, а также у детей младше 7-9 лет.
Исследование гибким эндоскопом практически не имеет противопоказаний. На сегодняшний день это самый информативный, безопасный метод диагностики состояния гортани у детей. Поэтому его следует рекомендовать в качестве метода выбора, особенно, при сочетанной патологии полости носа и гортани [3].
Несмотря на все перечисленные достоинства и недостатки каждого из эндоскопов для наиболее качественного исследования голосовых складок лучше применять жесткий эндоскоп (рис.3).




При эндоскопическом исследовании врач видит прямое (истинное) изображение гортани и оценивает цвет слизистой оболочки всех отделов гортани, тонус голосовых складок и натяжение их краев, характер смыкания голосовых складок, форму голосовой щели во время фонации и дыхания; форму надгортанника, симметричность расположения, подвижность черпаловидных хрящей и черпалонадгортанных складок, участие в фонации вестибулярных складок, состояние подголосового отдела гортани и первых колец трахеи (рис.4).
Качественно новым этапом в диагностике заболеваний гортани стало использование метода видеоэндостробоскопии [1, 2, 4, 12]. Применение видеоэндостробоскопа позволяет не только оценить многократно увеличенное изображение гортани на экране монитора, записать его на различные носители, провести покадровый просмотр отснятого материала, создать архив видеодокументации. Принципиальным отличием метода видеоэндостробоскопии от других методов исследования гортани является возможность увидеть колебания голосовых складок и провести количественную и качественную оценку показателей вибраторного цикла.
Известно, что в процессе разговора и пения голосовые складки колеблются (вибрируют) с различной частотой от 80 до 500 колебаний в сек (Гц). Во время ларингоскопии пациент по просьбе врача фонирует звук «И» в разном диапазоне частот: мужчины от 85 Гц до 200 Гц, а женщины и дети – от160 Гц до 340 Гц. Но увидеть эти движения во время зеркальной ларингоскопии или эндоскопии невозможно из-за инерции зрительного восприятия. Так глаз человека может различать последовательные изображения, возникшие на сетчатке с интервалом более 0,2 секунды. Если этот интервал составляет менее 0,2 сек., то последовательные изображения сливаются и создается впечатление непрерывности изображения
Поэтому видеоэндостробоскоп позволяет получить стробоскопический эффект, основанный на оптической иллюзии, т.е. врач видит колебания голосовых складок «в замедленном движении» (законаТальбота).. Это достигается за счет освещения пульсирующим светом (генерируется специальной лампой-вспышкой электронного стробоскопа) голосовых складок через эндоскоп. При этом на экран монотора проецируется увеличенной видеоизображение гортани с вибрирующими голосовыми складками.
Вибраторный цикл голосовых складок оценивают в двух режимах (движения и неподвижного изображения) по общепринятым показателям. Так в режиме движения изучают амплитуду, частоту, симметричность колебаний голосовых складок, смещение слизистой оболочки и наличие или отсутствие невибрирующих частей голосовых складок. В режиме неподвижного изображения определяют фазы фонации и регулярность (периодичность) колебаний [2, 4,12].
Под амплитудой колебаний понимают смещение медиального края голосовой складки относительно средней линии. Выделяют малую, среднюю и большую амплитуду. При некоторых патологических состояниях колебания отсутствуют, следовательно, амплитуда будет нулевой. При изучении симметричности колебаний оценивают наличие или отсутствие различий между амплитудой правой и левой голосовых складок. Колебания характеризуются как симметричные или асимметричные.
Выделяют три фазы фонации: открытия, закрытия и контакта. Последняя фаза является наиболее важной, так как от ее длительности зависит количество обертонов в голосе. В фазе открытия складки находятся в положении максимального отведения. Напротив, в фазе закрытия складки максимально приближены друг к другу. Регулярными (периодичными) колебания считаются тогда, когда обе голосовые складки имеют одинаковую и постоянную частоту.
Видеоэндостробоскопию можно проводить как жестким, так и гибким эндоскопом. Врач осуществляет исследование под зрительным контролем видеоизображения. При исследовании жестким эндоскопом у пациентов с повышенным глоточным рефлексом анестезируют заднюю стенку глотки 10% раствором лидокаина. Если пациент не испытывал дискомфорта при обследовании, то анестетик не используют. Жесткий эндоскоп вводят в полость глотки и устанавливают в оптимальном для обзора гортани положении (рис.5).
Фиброларингоскопия
Фиброларингоскопия — это метод инструментального обследования гортаноглотки, гортани и верхних отделов трахеи посредством тонкого эндоскопа. С ее помощью можно исследовать орган во всех его физиологических состояниях. Проводится он при подозрении на воспалительные заболевания, наличие опухолевых образований и инородных тел.
Выделяют две разновидности ларингоскопии:
- Непрямая — выполняется с помощью гортанного зеркала, которое дает перевернутое изображение.
- Прямая — проводится с помощью ригидного или гибкого ларингоскопа — тонкой эндоскопической трубки, которая снабжена источником света и волоконной оптикой. Ларингоскопия, которая проводится с помощью гибкого эндоскопа называется фиброларингоскопией. О ней и пойдет речь в нашей статье.
Ее преимуществом является большая информативность исследования по сравнению с другими видами ларингоскопии. С помощью гибкого эндоскопа можно осмотреть все отделы гортани, в том числе и подскладочный, который не визуализируется с использованием других методов. Кроме того, исследование причиняет меньше дискомфорта пациенту.
- Показания
- Как подготовиться к процедуре
- Как проводится фиброларингоскопия
- Возможные осложнения
- Плюсы фиброларингоскопии
Современные эндоскопы обладают минимальными размерами, оснащены мощными видеокамерами и обширным инструментарием, который позволяет проводить лечебные и диагностические манипуляции, например, иссекать новообразования, брать кусочек ткани для биопсии, извлекать инородные тела. Одной из новейших технологий является назальная фиброларингоскопия. В этом случае эндоскоп вводится через нос, пациент практически не ощущает дискомфорта и даже может разговаривать с врачом во время процедуры. Это важно для оценки гортани во всех ее физиологических состояниях — в покое, во время глотания и разговора, при форсированном вдохе.
Кроме того, эндоскопическая видеотехника позволяет получать увеличенное детализированное изображение на экранах монитора. Разные методы освещения и окраски позволяют обнаружить минимальные изменения эпителия слизистой, взять биопсию и своевременно выявить патологию. Это очень важно при диагностике злокачественных опухолей.
Показания
- Осиплость голоса.
- Кровохарканье или кровотечение из горла.
- Нарушение глотания.
- Хронический кашель неясной этиологии.
- Нарушение дыхания.
- Нарушение глотания.
- Подозрение на инородное тело.
- Контроль лечения или течения уже установленного заболевания.
В целом с помощью ларингоскопии диагностируют следующие патологии:
- Абсцессы гортани.
- Воспалительные заболевания.
- Инородное тело.
- Доброкачественные и злокачественные новообразования.
- Стенозы и стриктуры.
- Травматические повреждения.
- Кровотечения.
Фиброларингоскопия не проводится при следующих патологиях:
- Травматические повреждения шейного отдела позвоночника.
- Декомпенсированная сердечно-сосудистая патология.
- Выраженный стеноз гортани.
- Неконтролируемая эпилепсия.
- Острый эпиглотит.
Как подготовиться к процедуре
Фиброларингоскопия проводится строго натощак. Это необходимо для предотвращения заброса содержимого желудка в дыхательные пути. Последний прием пищи должен быть не позже, чем за 8-10 часов до начала исследования.
Если во время процедуры предполагается использование общей анестезии, пациент проходит стандартное обследование, как перед операцией. Оно включает в себя ряд лабораторных анализов, ЭКГ и консультацию терапевта.
Непосредственно перед началом фиброларингоскопии пациенту вводят холиноблокатор, который блокирует образование слизи, и глотку орошают раствором антисептика, чтобы заглушить рвотный рефлекс. Если исследование проводится под общей анестезией, то используют наркозные препараты и при необходимости миорелаксанты.
Как проводится фиброларингоскопия
Во время процедуры пациент располагается сидя или лежа. Если исследование выполняется под общим наркозом, пациент лежит с запрокинутой головой.
Тонкий конец фиброскопа вводится в гортань по дну полости носа. Если это невозможно, трубку вводят через рот. Тогда пациента просят зажать зубами загубник, внутри которого есть полость для трубки. Перемещение фиброскопа производится под постоянным контролем. Когда он достигнет гортани, производят ее детальный осмотр, при этом также оценивается подвижность и смыкание голосовых связок. Для этого пациента просят что-нибудь сказать.
Затем переходят в нижележащие отделы гортани. Предварительно по инструментальному каналу фиброскопа вводят дополнительную порцию анестетика для орошения связок, слизистой гортани и трахеи. Потом пациента просят вдохнуть и на вдохе проводят фиброскоп ниже, в голосовую щель и осматривают подголосовое пространство и трахею.
Во время исследования врач оценивает ширину просвета, ее равномерность, состояние слизистой оболочки, наличие в ней изменений и новообразований. При необходимости с помощью специальных инструментов можно взять для анализа фрагмент ткани, остановить кровотечение, удалить новообразование небольшого размера или извлечь инородное тело.
У пациентов с трахеостомой исследование можно проводить через нее. При этом осматривается подголосовой отдел гортани с нижней поверхностью связок, а также нижележащий отдел трахеи.
Возможные осложнения
После окончания исследования возможны неприятные ощущения в горле — боль, першение, трудности с глотанием. Помимо этого могут быть более серьезные осложнения:
- Травмы полости рта, глотки и гортани.
- Из-за выраженного глоточного рефлекса возможно развитие рвоты или приступа кашля.
- Рефлекторный ларингоспазм с развитием ощущения удушья.
- При взятии биопсии или удалении новообразований возможно развитие кровотечений.
Плюсы фиброларингоскопии
Эндоскопическое исследование гортани позволяет детально осмотреть все ее отделы, включая слепые зоны, которые недоступны при проведении исследования посредством непрямой ларингоскопии или жесткой ларингоскопии.
Во время исследования ведется фото- и видеосъемка высокого качества. Это позволяет при необходимости еще раз пересмотреть материалы при сомнении в диагнозе, а также отследить динамику процесса или эффективность проведенного лечения.





