Капиллярная гемангиома перегородки носа: клинический случай. Рациональная тактика оперативного лечения Текст научной статьи по специальности « Клиническая медицина»
Аннотация научной статьи по клинической медицине, автор научной работы — Карпищенко Сергей Анатольевич, Верещагина Ольга Евгеньевна, Лысюк Елизавета Олеговна
Сосудистые опухоли полости носа могут быть представлены в различных гистопатологических вариантах. В данной статье рассмотрен случай новообразования полости носа, диагностированного у пациентки в послеродовом периоде. По данным мировой литературы, во время беременности и в послеродовом периоде 30–45% женщин обращаются к оториноларингологам с такими неспецифическими симптомами, как заложенность носа, ринорея, кровотечения или аносмия, особенно в III триместре беременности и в период лактации, когда реактивность слизистой оболочки полости носа обусловлена повышенным содержанием эстрогенов в крови, что вызывает дилатацию сосудов и гиперсекрецию слизистой. Реже манифестация заболевания проявляется с нарушения зрения, головных болей, локального ощущения распирания в носу. Для дифференциальной диагностики объемного образования полости носа обследование целесообразно начать с таких рентгенологических методов визуализации, как компьютерная томография (для женщин в послеродовом периоде) и магнитно-резонансная томография, что позволяет планировать рациональную тактику хирургического лечения. Окончательный диагноз устанавливается по данным гистологического исследования. Также в зависимости от представленной патологии варьируется и рекомендуемое лечение.
Похожие темы научных работ по клинической медицине , автор научной работы — Карпищенко Сергей Анатольевич, Верещагина Ольга Евгеньевна, Лысюк Елизавета Олеговна
Tumor of the nasal cavity, triggering hormonal changes during lactation. Case report
Vascular tumors in the nasal cavity can be presented a variety of pathologies. In this case report, we discuss patient with a large vascular lesion occupying the nasal cavity. According to various authors about 30–45% of women during pregnancy experience nasal problems. The reactivity of the nasal mucosa is caused by an elevated level in the blood of estrogens, which contributes to the dilatation of the vessels and hypersecretion of the mucous membrane of the nasal cavity, especially in the II and III trimesters of pregnancy. This leads to difficulty in nasal breathing and recurrent nasal bleeding. Imaging modalities such as computed tomography (for women in the postpartum period) and magnetic resonance imaging are used for differential diagnostics of vascular lesions of the nasal cavity, what allows the planning of rational surgical treatment. The final diagnosis is established according to histology. And recommended treatment depends on the presenting pathology.
Текст научной работы на тему «Капиллярная гемангиома перегородки носа: клинический случай. Рациональная тактика оперативного лечения»
S.A.Karpischenko et al. / Consilium Medicum. 2017; 19 (11.1. Respiratory Organs Diseases): 58-61. DOI: 10.26442/2075-1753_19.11.1.58-61
Капиллярная гемангиома перегородки носа: клинический случай. Рациональная тактика оперативного лечения
С.А.Карпищенко^, О.Е.Верещагина, Е.О.Лысюк
ФГАОУ ВО «Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П.Павлова» Минздрава России.
197022, Россия, Санкт-Петербург, ул. Льва Толстого, д. 6/8
Сосудистые опухоли полости носа могут быть представлены в различных гистопатологических вариантах. В данной статье рассмотрен случай новообразования полости носа, диагностированного у пациентки в послеродовом периоде.
По данным мировой литературы, во время беременности и в послеродовом периоде 30-45% женщин обращаются к оториноларингологам с такими неспецифическими симптомами, как заложенность носа, ринорея, кровотечения или аносмия, особенно в III триместре беременности и в период лактации, когда реактивность слизистой оболочки полости носа обусловлена повышенным содержанием эстрогенов в крови, что вызывает дила-тацию сосудов и гиперсекрецию слизистой. Реже манифестация заболевания проявляется с нарушения зрения, головных болей, локального ощущения распирания в носу.
Для дифференциальной диагностики объемного образования полости носа обследование целесообразно начать с таких рентгенологических методов визуализации, как компьютерная томография (для женщин в послеродовом периоде) и магнитно-резонансная томография, что позволяет планировать рациональную тактику хирургического лечения. Окончательный диагноз устанавливается по данным гистологического исследования. Также в зависимости от представленной патологии варьируется и рекомендуемое лечение.
Ключевые слова: капиллярная гемангиома, перегородка носа, носовое кровотечение, эндоскопическая ринохирургия.
Для цитирования: Карпищенко С.А., Верещагина О.Е., Лысюк Е.О. Капиллярная гемангиома перегородки носа: клинический случай. Рациональная тактика оперативного лечения. Consilium Medicum. 2017; 19 (11.1. Болезни органов дыхания): 58-61. DOI: 10.26442/2075-1753_19.11.1.58-61
Tumor of the nasal cavity, triggering hormonal changes during lactation. Case report
S.A.Karpishchenko^, O.E.Vereshchagina, E.O.Lysyuk
I.P.Pavlov First Saint Petersburg State Medical University of the Ministry of Health of the Russian Federation. 197022, Russian Federation, Saint Petersburg,
ul. L’va Tolstogo, d. 6/8
Vascular tumors in the nasal cavity can be presented a variety of pathologies. In this case report, we discuss patient with a large vascular lesion occupying the nasal cavity. According to various authors about 30-45% of women during pregnancy experience nasal problems. The reactivity of the nasal mucosa is caused by an elevated level in the blood of estrogens, which contributes to the dilatation of the vessels and hypersecretion of the mucous membrane of the nasal cavity, especially in the II and III trimesters of pregnancy. This leads to difficulty in nasal breathing and recurrent nasal bleeding.
Imaging modalities such as computed tomography (for women in the postpartum period) and magnetic resonance imaging are used for differential diagnostics of vascular lesions of the nasal cavity, what allows the planning of rational surgical treatment. The final diagnosis is established according to histology. And recommended treatment depends on the presenting pathology. Key words: capillary hemangioma, nasal septum, epistaxis, endoscopic surgery.
For citation: Karpishchenko S.A., Vereshchagina O.E., Lysyuk E.O. Tumor of the nasal cavity, triggering hormonal changes during lactation. Case report. Consilium Medicum. 2017; 19 (11.1. Respiratory Organs Diseases): 58-61. DOI: 10.26442/2075-1753_19.11.1.58-61
Гемангиома – доброкачественное новообразование сосудистого происхождения с эпителиальной пролиферацией. Чаще всего относится к врожденным поражениям кожи и слизистой оболочки полости рта, в то время как полость носа и околоносовые пазухи считаются необычным местоположением для гемангиом. Часто в литературе используется термин «лобулярная» гемангиома в виду характерного расположения капилляров в виде долькового узора. Является наиболее распространенной опухолью полости носа. На голове и шее по расположению в 38% встречается на слизистой губ, 7-29% – в полости носа (часто в передних отделах перегородки носа, на носовых раковинах, также были описаны случаи развития из верхнечелюстной пазухи, крыши и дна полости носа). Встречается во всех возрастных группах, выделяют несколько пиков: дети и подростки, женщины репродуктивного возраста, а затем отмечается равномерное распределение в группе старше 40 лет. Существует несколько теорий патогенеза, чаще ассоциированные с травматическим повреждением тканей и гормональными факторами (беременность, прием оральных контрацептивов). Наиболее яркими
симптоматическими проявлениями капиллярной геман-гиомы являются одностороннее носовое кровотечение и носовая обструкция. Гистологически характеризуется сосудистой пролиферацией в подслизистом слое, в виде долек или кластеров, состоящих из центральных капилляров и небольших разветвляющихся протоков. Лечение – полное удаление, предпочтительнее эндоназальным эндоскопическим способом. К сожалению, частота рецидивов после иссечения может достигать 15%.
На кафедре оториноларингологии ФГАОУ ВО «Первый СПбГМУ им. акад. И.П.Павлова» накоплен большой опыт ведения пациентов ринологического профиля. За последние 2 года в условиях оториноларингологического отделения были пролечены 15 больных с различными сосудистыми новообразованиями полости носа и носоглотки.
Представляем клинический случай пациентки с капиллярной гемангиомой полости носа.
Пациентка Щ. 32 лет, поступила в оториноларингологи-ческое отделение НИИ хирургии и неотложной медицины ФГАОУ ВО «Первый СПбГМУ им. акад. И.П.Павлова» в экстренном порядке с жалобами на кровотечение из пра-
Рис. 1. КТ околоносовых пазух до операции.
Рис. 2. Эндоскопическая картина полости носа: 1Т – нижняя носовая раковина; S – перегородка полости носа; L – новообразование.
Рис. 3. Мультиспиральная КТ околоносовых пазух и шеи с контрастированием. Стрелками отмечено объемное образование, активно питаемое сосудами.
вой половины носа, значительное затруднение носового дыхания справа и сухость во рту.
Из анамнеза заболевания известно, что впервые эпизод кровотечения из правой половины носа возник на 38-й неделе беременности, при этом отмечалось повышение системного артериального давления до 140 и 80 мм рт. ст. Остановлено кровотечение было гемостатической губкой.
Родоразрешение на 40-41-й неделе путем кесарева сечения в виду повышенного веса плода, без осложнений. Затем через 1 мес после родов рецидив носового кровотечения (также из правой половины носа) – обратилась амбулатор-но к оториноларингологу, выполнена превентивная кауте-ризация сосудов перегородки носа, четкой локализации источника кровотечения не обнаружено. Затем рецидивы носового кровотечения справа в течение 3 мес 3-4 раза (купирование с помощью гемостатической губки, самостоятельно; при этом пациентка отмечает, что интенсивность и продолжительность носовых кровотечений усиливались с каждым последующим эпизодом). Показатели системы гемостаза, уровень гемоглобина крови и во время беременности, и после родов находились в пределах допустимых значений.
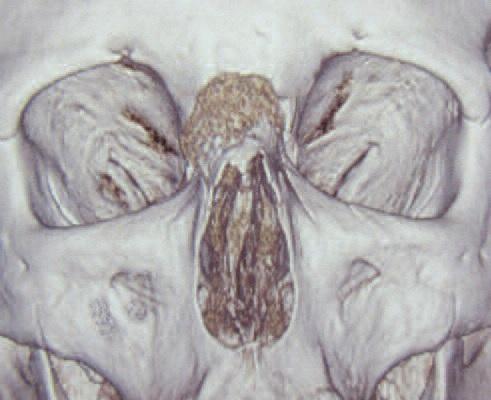
За 1 мес до госпитализации амбулаторно врачом-оториноларингологом был выполнен эндоскопический осмотр полости носа – в правой половине носа обнаружено поли-повидное новообразование. При выполнении конусно-лучевой компьютерной томографии (КТ) околоносовых пазух (рис. 1), выявлена мягкотканая тень (новообразование), заполняющая задние отделы полости носа от середины правой средней носовой раковины до правой хоаны (структура правой средней носовой раковины в задних отделах не дифференцируется). Латеральная костная стенка полости носа в задних отделах правой верхнечелюстной пазухи не дифференцируется на протяжении 20-25 мм. Костные границы правой крыло-небной ямки прослеживаются фрагментарно. Затемнены за счет мягкотканого компонента передние отделы альвеолярной бухты правой верхнечелюстной пазухи. Пристеночное утолщение слизистой оболочки по передней стенке правой клиновидной
Рис. 6. Второй этап – каутеризация и удаление новообразования.
Рис. 8. Операционное поле после удаления новообразования.
Рис. 9. Эндоскопический контроль, 1 мес после операции: 1Т – нижняя носовая раковина; S – перегородка носа; МР – носоглотка.
Рис. 10. Диагноз «капиллярная гемангиома», окраска гематоксилин-эозином; 1 – строма, представленная рыхлой отечной соединительной тканью с умеренной диффузной инфильтрацией лимфоцитами; 2 – малокровные сосуды капиллярного типа.
пазухи. Пневматизация остальных околоносовых пазух не нарушена. Перегородка полости носа -образно искривлена. Структуры носовых раковин слева четко определяются [1].
В день госпитализации возникло носовое кровотечение из правой половины носа на фоне полного благополучия (со слов объем кровопотери около 100 мл). Самостоятельно установила в правую половину носа гемостатическую губку и обратилась в НИИ хирургии и неотложной медицины ФГАОУ ВО «Первый СПбГМУ им. акад. И.П.Павлова». Госпитализирована с диагнозом «рецидивирующее носовое кровотечение, новообразование полости носа» в оториноларингологическое отделение.
В отделении в условиях местной аппликационной анестезии (Sol. Lidocaini 10% 2 мл) слизистой оболочки полости носа под контролем эндоскопа (под углом 0°) удалены кровянистые сгустки из правой половины носа. На уровне переднего конца правой средней носовой раковины визуализируется образование, исходящее из среднего носового хода, при зондировании обильно кровоточащее (рис. 2).
С учетом выявленного при эндоскопическом осмотре полости носа и КТ околоносовых пазух от 16.01.2017 новообразования полости носа в целях дальнейшего диагностического и дифференциального поиска была выполнена мультиспиральная КТ околоносовых пазух и шеи с последующим внутривенным болюсным контрастированием и динамическим сканированием для определения размеров и кровоснабжения образования, оценки костных деструк-ций (рис. 3).
По результатам построения реформаций изображения (МРУ, VR) в проекции правого носового хода определяется объемное неоднородное тканевое образование с выраженной сосудистой сетью неправильной формы, неравномерно активно накапливающее контрастное вещество, аксиальными размерами 3,0×2,5 см, вертикальный размер до 3,0-3,5 см. Образование вызывает деструкцию медиальной стенки правой верхнечелюстной пазухи, распространяясь в нее, частично оттесняет и вызывает деструкцию носовой перегородки, распространяясь в левый носовой ход. В патологический процесс включены средняя и в большей степени выраженности нижняя носовые раковины справа, прослеживаются фрагментарно. Истончены разволокнен-ная передняя стенка правой основной пазухи, стенки прилежащей ячейки решетчатого лабиринта. Определяется дефект костной части твердого неба справа под нижним носовым ходом. Тканевой компонент распространяется в
просвет носоглотки справа, вызывая ее деформацию. Соустье правой верхнечелюстной пазухи блокировано, слева свободно, сохранено. Полость носа слева свободна. Пнев-матизация лобных пазух, левой верхнечелюстной пазухи, ячеек решетчатого лабиринта слева полностью, справа -частично, в верхних отделах сохранена. Носовая перегородка изначально была шипообразно отклонена вправо на уровне правой нижней носовой раковины. В головном мозге очаговые и инфильтративные изменения, изменения патологической плотности не выявлено. В области шеи дополнительных объемных образований не выявлено. Лимфатические узлы шеи (до 0,5 см), видимых отделов средостения, подчелюстных групп (до 0,6 см) на фоне неизмененной клетчатки не увеличены. Дефектов заполнения артериальных сосудов в зоне сканирования, участков патологического расширения не выявлено.
Учитывая данные спиральной КТ околоносовых пазух с контрастированием и обильное сосудистое питание опухоли, было принято решение о предварительной селективной эмболизации a. sphenopalatina dextra, а при непосредственной катетеризации установлена необходимость эмболизации и одноименной артерии с противоположной стороны (для минимизации коллатерального кровообращения). Под местной анестезией после выполнения пункции правой бедренной артерии и установки интродьюссе-ра произведена селективная ангиография правой и левой наружных сонных артерий, выявлено гиперваскулярное образование 2,0×3,0 см в проекции полости носа (рис. 4). Выполнены селективные катетеризации a. sphenopalatina dextra et sinistra, питающих образование и их эмболизация микросферами 300-500 мкм до стаза кровотока, при повторной ангиографии контрастирование образования через анастомозы не отмечалось.
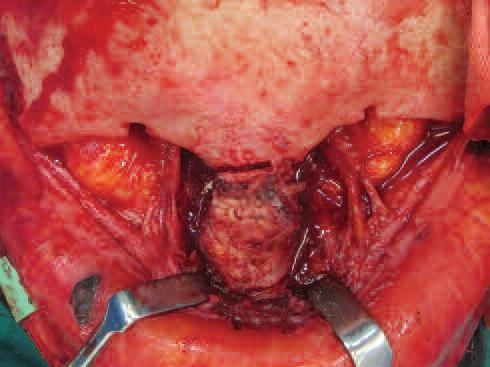
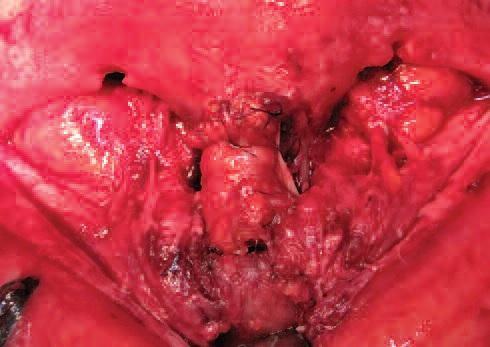
Вторым и основным этапом лечения выполнялось эндоскопическое удаление новообразования. Для доступа к средним отделам полости носа первоначально была произведена подслизистая резекция перегородки носа с предварительной анемизацией и инфильтрацией слизистой оболочки (рис. 5, 6). После выделения и удаления искривленных участков четырехугольного хряща в задних отделах полости носа визуализировалось новообразование, обильно васкуляризируемое, исходящее из подслизистого слоя перегородки носа справа. Затем с использованием биполярного каутера на мощности 24 Вт произведена облитерация питающей сосудистой ножки образования, его удаление. Также каутером обработаны мелкобугристые участки слизистой оболочки перегородки полости носа в месте роста новообразования на протяжении 1-2 см ближе к преддверию полости носа и в задних отделах перегородки носа. Гемостаз гемостатическими тампонами в обе половины носа. Операционный материал направлен на гистологическое исследование (рис. 7, 8).
В послеоперационном периоде пациентка получала профилактическую гемостатическую и системную антибактериальную терапию. Растампонирование полости носа было выполнено на 2-е сутки после операции под контролем ригидного эндоскопа (под углом 0°) [2]. Далее в течение 1 мес рекомендована назальная ирригационная терапия солевым раствором. Через 1 мес после операции было проведено эндоскопическое исследование носовой полости (рис. 9).
По данным гистологического заключения новообразование было представлено капиллярной гемангиомой (рис. 10).
Капиллярная гемангиома является наиболее распространенной сосудистой опухолью полости носа и носоглотки. Однако при дифференциальной диагностике сосудистых новообразований в носу не следует забывать про различные гистологические варианты, что определяет дальнейшую тактику лечения.
Предоперационная эмболизация является необходимым этапом хирургического лечения сосудистых опухолей, позволяющим снизить риск интраоперационной кро-вопотери и, что важно для оперирующего хирурга, четко визуализировать операционное поле во время вмешательства.
В амбулаторной практике врача-оториноларинголога необходимо помнить об онкологической настороженности всех новообразований полости носа и носоглотки, имитирующих абсолютно доброкачественные процессы, такие как гипертрофия носоглоточной миндалины и поли-позный процесс. Своевременная диагностика этих состояний позволит квалифицированно оказать медицинскую помощь на ранних этапах заболевания.
1. Карпищенко C.A., Зубарева A.A., Чибисова M.A., Шавгулидзе М.А. Цифровая объемная томография в оториноларингологии. Практическое руководство. СПб.: Диалог, 2011. / Karpishchenko C.A., Zubareva A.A., Chibisova M.A., Shavgulidze M.A. Tsifrovaia ob”emnaia tomografiia v otorinolaringologii. Prakticheskoe rukovodstvo. SPb.: Dialog, 2011. [in Russian]
2. Карпищенко С.А., Верещагина O.E., Станчева О.А. Последствия ринологических операций. Folia ORL et PR. 2016; 22 (1): 91-4. / Karpishchenko S.A., Vereshchagina O.E., Stancheva O.A. Posledstviia rinologicheskikh operatsii. Folia ORL et PR. 2016; 22 (1): 91-4. [in Russian]
3. Карпищенко С.А., Верещагина O.E., Осипенко E.B. Доброкачественные новообразования околоносовых пазух. Практ. медицина. 2015; 87: 2: 104-8. / Karpishchenko S.A., Vereshchagina O.E., Osipenko E.V. Dobrokachestvennye novoobrazovaniia okolonosovykh pazukh. Prakt. meditsina. 2015; 87: 2: 104-8. [in Russian]
4. Tamaki A, Babajanian E, D’Anza B, Rodriguez K. Lobular capillary hemangiomas: Case report and review of literature of vascular lesions of the nasal cavity. Am J Otolaryngol 2017; 38: 363-6.
Все о младенческих гемангиомах

Что это такое?
Младенческие (инфантильные) гемангиомы являются самыми частыми сосудистыми опухолями, которые наиболее часто диагностируются у детей раннего возраста. Встречаются они, как правило, в первые недели после рождения, однако в некоторых случаях явление может развиться в течение первых месяцев. По статистике инфантильные гемангиомы встречаются чаще у девочек, чем мальчиков и чаще у обладателей светлой кожи, чем темной. Также по наблюдениям сосудистая опухоль нередко возникает у недоношенных детей, при этом, чем больше срок недоношенности, тем выше риски ее развития.
Причины
Общая причина – гипоксия, т.е. нехватка кислорода в тканях, которое может быть не только из-за патологий плаценты, наследственная предрасположенность также может быть, но мы ее не противопоставляем гипоксии, это как дополнительный фактор.
Симптоматика
В большинстве случаев патология локализуется в области лица и головы, однако может встречаться и на других частях тела и даже слизистых оболочках и внутренних органах малыша. Образования могут располагаться на поверхности, а могут и внутри кожи. Чаще всего гемангиома визуально схожа с айсбергом – небольшая ее часть видна на поверхности кожи, а основная часть расположена в более глубоких ее слоях.
Главной отличительной чертой младенческих гемангиом является то, как они видоизменяются в течение времени. Так, при рождении начальная гемангиома может выглядеть как светлое пятнышко с сосудистой точкой или капиллярами посередине. Затем в течение 3-4 месяцев она активно растет и приобретает ярко-красный цвет. При крике, физической активности, принятии теплой ванны опухоль может набухать и становиться выраженее. Спустя 4 месяца рост продолжается, но становится медленным, а ближе к году и вовсе прекращается. На финальном этапе происходит инволюция, то есть патология самостоятельно начинает исчезать, 90% опухолей регрессирует полностью к 4-5 годам.
На этапе инволюции опухоль постепенно уменьшается, бледнеет и через некоторое время приобретает цвет кожи (однако в некоторых случаях все же может остаться след в виде светлого пятна, рубца или сосудистой сеточки).
Врачебная тактика
По своей природе гемагиомы – абсолютно доброкачественные явления и никак не связаны с наличием онкологии, которую необходимо срочно удалять. Но есть одно «Но»! Младенческие гемангиомы требуют обязательного врачебного наблюдения. Тактика ведения пациента с сосудистой опухолью будет зависеть от величины, места расположения, количества новообразований и наличия осложнений.
Как правило, при неосложненных образованиях используется выжидательная тактика или «активное невмешательство». Ее суть – регулярный контроль у врача с фиксированием любых изменений (удобнее всего делать фотографии замеров линейкой).
Периодичность осмотров зависит от возраста ребенка. Здесь используется следующее правило: возраст ребенка в месяцах должен быть равен интервалу обследования в неделях. То есть малыша 3 месяцев следует показывать врачу каждые 3 недели, 6 месяцев – 6 недель и т.д.
Очень часто родители начинают переживать: «Как же так! Опухоль растет, а врач ничего не делает». Но именно при гемангиомах такая тактика вполне оправдана, ведь с большей вероятностью образование самостоятельно регрессирует с минимальными косметическими осложнениями. А вот хирургическое вмешательство, напротив, может иметь значительные последствия.
Нужно ли лечение
Лечение гемангиомы (в том числе хирургическое) оправдано в следующих случаях:
1. Новообразование локализуется на лице, и имеются высокие риски возникновения сильного косметического дефекта.
2. Гемангиома располагается в области век, носа, губ и горла, тем самым мешая нормальному функционированию этих органов.
3. Опухоль достигла больших размеров и подвергается постоянному трению (например, подгузником).
Существует несколько специфических синдромов, при которых гемангиомы сочетаются с другими аномалиями развития. В этом случае патология требует не только устранения опухоли, но и применения иных подходов к лечению.
В некоторых случаях для определения тактики лечения врач назначает дополнительные обследования:
-
УЗИ (для оценки структуры и глубины расположения опухоли);
допплерографию (для изучения кровотока);
анализы крови (для оценки свертываемости);
Еще один повод для беспокойства родителей – кровоточивость гемангиомы. Так как данное образование является сосудистым, то кровотечение возможно, но маловероятно, что оно может возникнуть спонтанно. Кровотечение может образоваться при травмировании, порезе, ранении опухоли. При возникновении подобной ситуации кровь необходимо остановить с помощью давящей повязки и, если ее течение длительное время не останавливается, обратиться за медицинской помощью.
Согласно разным данным, лечения требуют лишь 10-30% детских сосудистых опухолей.
Подведем итог какие же гемангиомы требуют проведения лечения:
-
склонные к изъязвлению и кровотечениям;
больших размеров и быстро растущие;
локализующиеся на лице и других открытых участках тела, тем самым представляя собой выраженный косметический дефект;
расположенные в районе глаз, носа, губ, гениталий и мешающие нормальному функционированию этих органов;
несущие в себе угрозу для жизни ребенка (очень большие или расположенные на слизистых ЖКТ и дыхательных путей);
сопровождающиеся другими аномалиями;
расположенные в местах, подвергающихся частому трению (например, в паховой зоне);
В современной медицине используется несколько вариантов лечения младенческих гемангиом: медикаментозный (препараты для приема внутрь), наружный (мази, гели) и хирургический. Рассмотрим каждый метод подробнее.
Системная терапия
В доказательной медицине для лечения гемангиом наиболее часто используются два препарата:
Препарат из группы бета-адреноблокаторов. Основное показание для его использования – лечение заболеваний сердечно-сосудистой системы. Однако подходит также в качестве системной терапии при осложненных гемангиомах, а также для лечения гемангиом, локализующихся на лице и нарушающих функционирование органов.
Плюсы: скорость достижения желаемого эффекта (положительный результат виден буквально на следующий день).
Минусы: наличие вероятности возникновения побочных эффектов со стороны дыхательной и сердечной систем организма; наличие противопоказаний к использованию.
Препарат является системным глюкокортикоидом. Применяется в основном при гемангиомах, угрожающих жизни ребенка.
Плюсы: обладает противовоспалительным и противоаллергическим эффектом, благодаря чему рост опухоли быстро прекращается.
Минусы: из-за необходимости длительного использования, может вызвать побочные эффекты.
Отметим, что любая системная терапия начинается в рамках стационара, под строгим контролем специалистов. Длительность лечения составляет до 6 месяцев.
Местная терапия
В местной терапии могут использоваться две группы средств:
1. Наружные бета-адреноблокаторы (Тимолол, Пропранолол).
Применение данных препаратов целесообразно при небольших гемангиомах. Средство имеет хороший противоопухолевый эффективность сочетается с низкой абсорбцией (практически не проникает в кровь) и практически полным отсутствием побочных эффектов.
2. Наружные глюкокортикоиды и противоопухолевый препарат Имиквимод.
Средства показывают положительный результат на ограниченных очагах, однако не являются препаратами выбора из-за высокого риска развития осложнений.
Хирургическое лечение
Классический хирургический метод иссечения при гемангиоме применяется крайне редко. На данный момент наиболее предпочтительные методики – лазерная хирургия и криотерапия. Лазеры отлично зарекомендовали себя при лечении изъязвленных неглубоких опухолей, а также для устранения остаточных явлений после курса системной терапии.
Криотерапия также применяется на небольших неглубоких опухолях, однако данный метод может сопровождаться болезненными ощущениями, возникновением ожога и образованием рубцов.
В завершении еще раз хочется напомнить о том, что в большинстве случаев младенческие гемангиомы не нуждаются в лечении. Наиболее разумная тактика – «активное невмешательство» с регулярным контролем лечащего врача.
Внутрикостная кавернозная гемангиома носовой кости
-
Вход Регистрация
- Главная →
- Новости и статьи по стоматологии →
- Хирургия →
- Внутрикостная кавернозная гемангиома носовой кости
Гемангиома представляет собой доброкачественную сосудистую опухоль, которая по сути является гамартомой, мезенхимальной по происхождению. Существует 2 типа гемангиом, капиллярные и кавернозные, причем первый тип является более распространенным. Гемангиома в костной ткани – патология необычная, и, тем более, чрезвычайно редко встречается в полости носа. При подобной локализации ее чаще всего идентифицируют в носовой перегородке.
Первый отчет о гемангиоме, поражающей кости нос, был описан Neivert и Bilchik в 1936 году. Обзор опубликованном в 1976 году указывал на наличие 17 зарегистрированных случаев, а последующий обзор в 1992 году добавил к предыдущему еще 9 случаев. С тех пор удалось систематизировать еще 7 дополнительных случаев. Кавернозная гемангиома, которая встречается в носовой кости представляет собой медленно растущую костное твердое новообразование, покрытое слизистой в границах полости. Прилегающие ткани, как правило, не поражаются. Кавернозная гемангиома носовой полости клинически может проявляется рецидивирующим кровотечением и заложенностью носа, однако подобные проявления нехарактерны конкретно для гемангиомы костей носа. Рентгенологический вид опухолей носовых костей часто характеризуется наличием «воспламеняющегося солнца» из-за утолщения линейных трабекул, которые направляются из центральной рентгенконтрастной области поражения. На компьютерной томографии (КТ) подобные патологии варьируют: одни визуализируются как гетерогенные образования мягких тканей, другие – как твердотканные однородные неоплазии, заполняющие носовую полость. Для гемангиом мягких тканей были предложены различные методы лечения, включая лучевую терапию, эмболизацию, криотерапию, лечение кортикостероидами, применение склерозирующих растворов и резекцию с использованием YAG-лазера. Для удаления внутрикостной гемангиомы используют хирургическую резекцию опухоли с контролированным удалением определенного объема и окружающих интактных тканей. Роль предоперационной ангиографии и эмболизации является спорной при подобных типах поражения, поскольку сложно определить все постачающиее кровь сосуды, следовательно, эффект эмболизации является непрогнозированным.
В данной статье представлен случай внутрикостной кавернозной гемангиомы, поражающей кости носа, лечение которой проводили посредством резекции и дальнейшей аугментации хряща носа аутогенным трансплантатом.
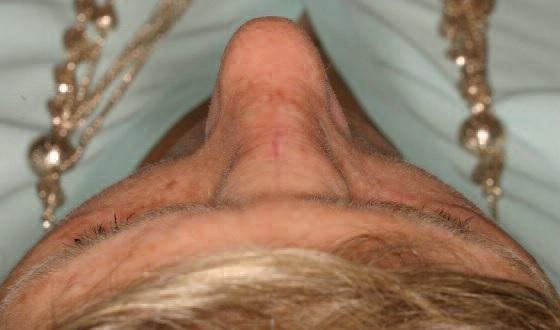
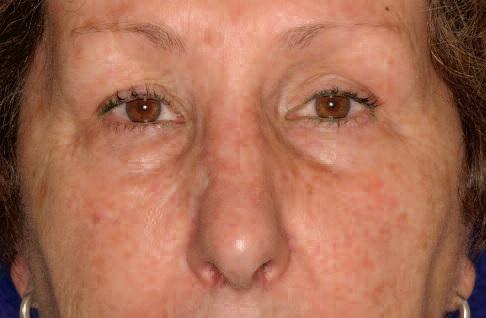
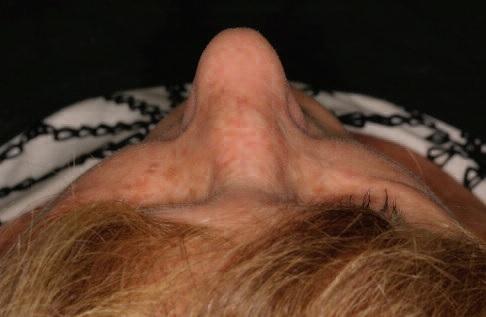
Клинический случай
67-летняя пациентка обратилась за помощь с медленно растущей опухолью на переносице (фото 1). Впервые признаки образования были отмечены еще 5 лет назад, в анамнезе фактов травмы в данной области не сообщалось. 4 года назад опухоль удалили. В последнее новообразование начало увеличиваться в размере, что приводит к значительной деформации переносицы. Симптомов закладывания носа или кровотечения не сообщалось. Обследование позволило обнаружить диффузное набухание размером примерно 2 см х 1,5 см. Кожа поверх опухоли была нормальной по цвету и текстуре, с наличием вертикального шрама от предыдущей операции. Опухоль была безболезненной, твердой на ощупь, и отчетливо контурированной. Компьютерная томография продемонстрировала наличие гетерогенного поражения приблизительно 3 см в диаметре с распространением на кость переносицы, что привело к значительному истончению ее наружной костной пластинки. Поражение проявилось как образование с утолщением трабекул, которое визуализировалось по типу спицевого колеса (фото 2a, b).
Фото 1: Вид поражения области переносицы до лечения.
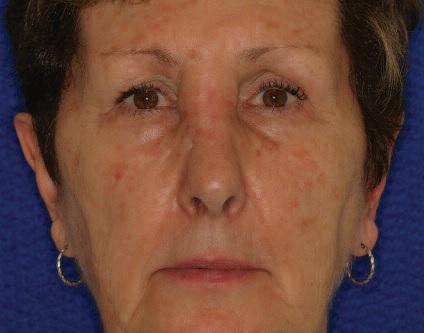
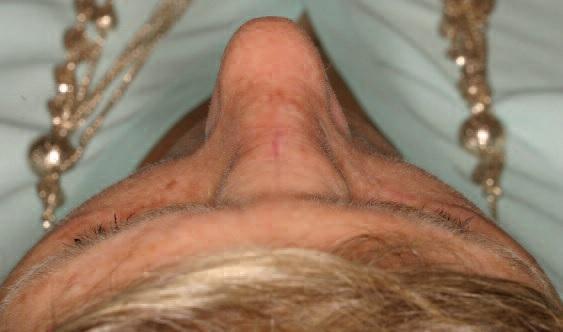
Фото 2a: Корональный КТ-срез демонстрирует наличие поражения костной ткани с присутствием симптома «пламенеющего солнца».
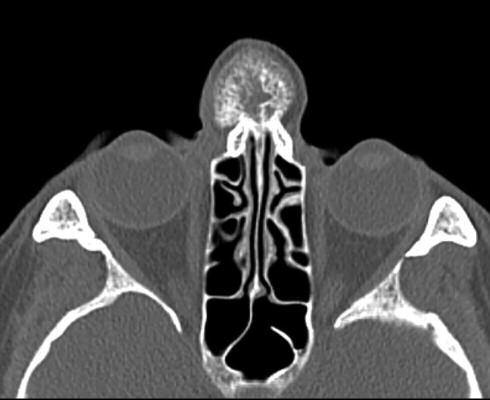
Фото 2b: Трехмерный реформат демонстрирует поражения костной поверхности переносицы.
Дифференциальная диагностика проводилась с остеомой и фиброзной дисплазией, хотя область поражения и возраст пациента были нехарактерными для обоих поражений. Более типичной патологией является дермоидная киста спинки носа, однако оно чаще встречается среди пациентов младшей возрастной группе, на внешней поверхности кожи при такой кисте отмечается патогномоническая ямка. Дифференциальная диагностика также проводилась с остеосаркомой, поскольку для нее также характерно наличие рентгенологической картины «сияющего солнца», однако клиническое течение имеющийся опухоли в значительной степени отличалось от остеосаркомы. Учитывая сохраненную интактность надкостницы, можно сделать вывод о доброкачественном типе новообразования, при остеосаркоме же опухоль должна была распространиться и на окружающие мягкие ткани. Постановка окончательного диагноза требовала проведение процедуры биопсии. Инцизионная биопсия кости была выполнена под общей анестезией через срединный разрез над переносицей. Контроль кровотечения проводился посредством местных гемостатических методов. Результаты биопсии подтвердили диагноз внутрикостной кавернозной гемангиомы. Окончательное лечение проводилось путем резекции опухоли единым блоком с одновременной реконструкцией участка вмешательства. Поражение обнажили через бикорональный лоскут и, как и планировалось, подвергали резицировали, затрагивая при этом и небольшой участок интактной кости (фото 3).
Фото 3: Обнажение области поражения.
Резекция не сопровождалась сильным кровотечением. Правый 6-й реберный хрящ собирали вместе с фрагментом грудной фасции. Из реберного хряща были вырезаны две стойки, а оставшееся его часть была измельчена. Фасция была обернута вокруг шприца емкостью 5 кубическим сантиметров, и ее свободный край подшивали, образуя мешочек, который наполняли измельченным ранее хрящевым аугментатом (фото 4а). 2 стойки хряща были пришиты к сохранившейся части кости носа с двух сторон, а заполненный хрящевым аугментатом фасциальный мешочек фиксировали посредством швов между двумя стойками, формируя новый профиль переносицы (фото 4b).
Фото 4a: Аугментации области вмешательства с использованием хрящевого трансплантата.
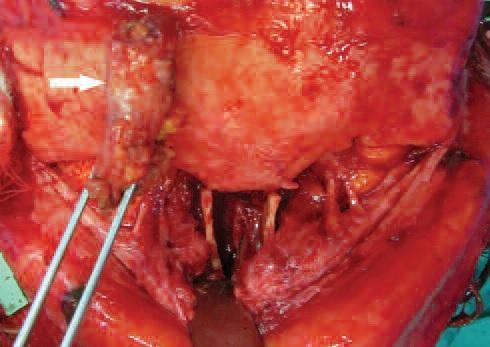
Фото 4b: Ушивание фасциального мешочка наполненного хрящевым аугментатом.
Гистологическое исследование резецированного поражения продемонстрировало наличие многочисленных крупных кавернозных сосудистых каналов вперемешку с костными трабекулами. Также была отмечена обширная деструкция костной ткани. Сосудистые каналы были выстланы плоскими эндотелиальными клетками и заполнены эритроцитами. Пациент находился под мониторингом в течение 18 месяцев, при этом признаков рецидива не наблюдалось. Также удалось добиться достаточно успешной реконструкции области переносицы (фото 5).
Фото 5: Вид пациентки через 18 месяцев после лечения.
Обсуждение
Гемангиома поражающая кости носа является очень редким заболеванием. Насколько нам известно, до настоящего времени в литературе сообщалось только 33 случая подобного поражения. Даже учитывая то, что у многих пациентов в таких случаях отмечается факт травмы области переносицы в анамнезе, истинный патогенез новообразования до сих пор остается недостаточно изученным. Несмотря на вариативность проявлений, клинические и рентгенографические признаки гемангиомы носовой кости являются весьма специфическими. Клинически эти опухоли проявляются как медленно расширяющееся безболезненные образования у основания носа. Они могут провоцировать некий местный дискомфорт, признаки заложенности носа и кровотечения обычно отсутствуют. По данным предыдущих обзоров данные патологии чаще встречаются среди женщин, чем среди мужчин, в соотношении 2:1, а средний возраст пациента с гемангиомой носа составляет приблизительно 39 ± 12 лет (диапазон: 16-62). Эти костные опухоли отличаются от гемангиом мягких тканей, поскольку в подобных случаях слизистая носа, как правило, не поражается. Рентгенологические признаки указывают на наличие полупрозрачной область внутри носовой кости, от которой по периферии отходят спикулы. С помощью КТ удается обнаружить нарушения архитектуры, ремоделирование и разрушение костных трабекул. Хотя появление признака «пылающего солнца» напоминает о возможности наличия более агрессивного образования, но клиническое течение гемангиомы помогает сразу же отвергнуть подобные риски. Окончательный диагноз ставиться на основе гистологических данных, полученных после биопсии.
Выбор хирургического подхода для резекции опухоли зависит от локализации и размера поражения. При значительном размере образования с косметических целей требуется провести дальнейшую реконструкцию. Реконструкция переносицы может осуществляться несколькими способами. Методика использования хрящевого трансплантата с целью ринопластики была описана и успешно применена с 1960-х годов. Преимущества использования данного подхода состоят в легкости выполнения манипуляций, низком риске отторжения, учитывая аутогенную природу материала, а также в простоте модификации трансплантата. Технические проблемы, связанные с этим методом, включают в себя чрезмерное контурирование области аугментации, а также возможность визуальной дифференциации тканей аугментата. Учитывая редкость подобных сосудистых поражений в костях носа, а также ограниченный диапазон дифференциальных диагнозов, клиницисты должны уметь идентифицировать внутрикостную гемангиому. Контрастная КТ поможет определить характер поражения, чтобы верифицировать силу потоков крови в области поражения.
В заключение резюмируем, что внутрикостная гемангиома должна рассматриваться клиницистами в качестве дифференциального диагноза при наличие медленно растущего поражения области переносицы. Лечение при этом может проводиться путем хирургической резекции, а реконструкция может осуществляется с применение аутологичного трансплантата, который обеспечивает успешные функциональные и эстетические результаты реабилитации.
Автор: Nika Vafaei, Carlo Ferretti (ЮАР)
Гемангиома полости носа и рецидивирующие носовые кровотечения
Апостолиди К.Г., Гладышев И.А.
Hemangioma of nasal cavity and recurrent epistaxis’
Apostolidi K.G., Gladyshev I.A.
Носовые кровотечения (НК) относятся к чрезвычайно опасным осложнениям хирургических вмешательств, а также ряда заболеваний полости носа, околоносовых пазух, носоглотки, а также других органов и систем. Больные с НК составляют 20% всех ургентных ЛОР-больных (В.Т. Пальчун и соавт., 1998). Нередко кровотечения носят упорный, рецидивирующий, угрожающий жизни характер. В таких случаях консервативные методы остановки НК не эффективны, что заставляет прибегать к хирургическим способам остановки кровотечения. По данным различных авторов хирургические вмешательства при носовых кровотечениях применяются в 4-17% случаев (M. Mikolaj, O. Tobrman, 1987).
Методы диагностики, такие как видеоэндоскопия и современная рентгендиагностика, во многом облегчают борьбу с носовым кровотечением, поскольку способствуют топическому определению его источника. А это в свою очередь определяет выбор метода остановки носового кровотечения и его эффективность.
Если источник носового кровотечения определен, применяется радио и электрокоагуляция кровоточащего участка слизистой оболочки. Если же источник не удается определить, выполняют переднюю и заднюю тампонаду полости носа. При неэффективности тампонады прибегают к эндоваскулярной селективной эмболизации кровоточащего сосуда или перевязке ветвей сонных артерий.
Приводим интересный, на наш взгляд, случай хирургического лечения пациентки с кровоточащим новообразованием полости носа.
Больная Т., 72 лет поступила в НМХЦ 30 апреля 2008 с диагнозом носовое кровотечение, новообразование полости носа.
Из анамнеза известно, что носовые кровотечения беспокоят в течение 15 лет. В дебюте заболевания кровотечения были незначительными и купировались, как правило, самостоятельно. Через 7 лет присоединилось затруднение носового дыхания слева, установлен диагноз новообразование левой половины полости носа и рекомендовано выполнение компьютерной томографии, однако обследование по месту жительства проведено не было. С течением времени кровотечения стали носить упорный характер, длились по 2-3 дня. За последний год состояние значительно ухудшилось, имел место эпизод массивной кровопотери. Больная была госпитализирована в отделение реанимации одной из городских больниц г. Москвы. После стабилизации состояния была выполнена компьютерная томография, однако в тех медицинских учреждениях, куда обращалась пациентка, в хирургическом лечении было отказано. С признаками продолжающегося кровотечения из носа пациентка поступила в экстренном порядке в отделение отоларингологии НМХЦ им. Н. И. Пирогова. При эндоскопическом обследовании выявлено опухолевидное новообразование полости носа, напоминающее гемангиому (рис. 1).
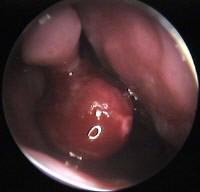
Рис.1. Эндоскопическая картина полости носа.
Визуализируется новообразование полости носа.
Носовое кровотечение было купировано, больная соматически компенсирована. Однако определение дальнейшей тактики ведения больной встретило ряд трудностей
Во-первых, качество КТ сканограмм, с которыми больная поступила к нам в центр, не позволяло достоверное определить источник и характер роста новообразования (рис.2).
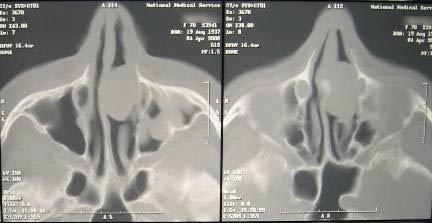
Рис.2. Первая серия КТ сканограмм. Новообразование локализуется в полости носа и есть подозрение на прорастание в левую верхнечелюстную пазуху.
После повторной компьютерной томографии, выполненной в нашем центре, стало возможным однозначно трактовать результаты обследования. Новообразование исходило из средне-верхних отделов перегородки носа, не имело инфильтративного роста, не прорастало в клетки решетчатого лабиринта и верхнечелюстную пазуху и распространялось только в левый общий носовой ход (рис.3).
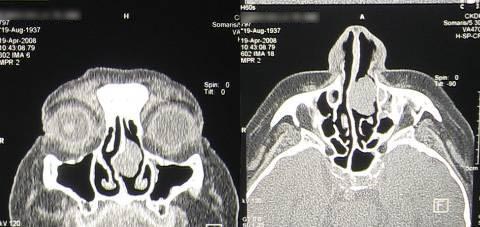
Рис.3. Повторная серия КТ сканограмм. Новообразование не имеет инфильтративного роста, прорастания в околоносовоые пазухи нет.
Таким образом, были определены показания к удалению новообразования. Однако, ввиду наличия у пациентки тяжелой сопутствующей патологии (комбинированный митральный и аортальный пороки сердца, гипертоническая болезнь, ишемическая болезнь сердца, хронический гломерулонефрит) после консультации врачами отделения анестезиологии от проведения общей анестезии решено воздержаться. Несмотря на возможные осложнения и трудности остановки послеоперационного кровотечения, с известной долей риска мы решились на операцию под местной анестезией, т.к. имеем в клинике оснащение для радиоволновой хирургии, позволяющей выполнять подобные операции с минимальной кровопотерей. 05.05.2008 больной было выполнено удаление новообразования левой половины полости носа с использованием метода радиоволновой хирургии аппаратом «Сургитрон» (Ellman International, Inc., США).
Патоморфологическим субстратом новообразования являлась гемангиома, покрытая респираторным эпителием (рис. 4,5).
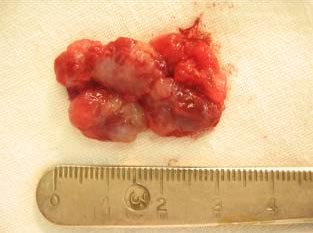 Рис.4. Вид удалённого новообразования. |
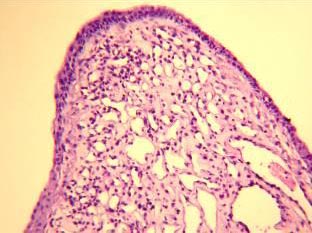 Рис.5. Гистологическая картина удаленного новообразования (ангиома, покрытая респираторным эпителием). |
Саму операцию больная перенесла хорошо, послеоперационный период протекал гладко, на вторые сутки давящие гемостатические тампоны из носа удалены, кровотечения не было. Еще трое суток больная наблюдалась в отделении, а затем была выписана под амбулаторное наблюдение оториноларинголога. Нам известно, что в течение года рецидивов носовых кровотечений не было.
Таким образом, интерес данного наблюдения, на наш взгляд, заключается в следующем:
- Противоречивость первичной рентгенологической картины способствовала удлинению анамнеза заболевания (кровотечения беспокоили по несколько раз в месяц в течение 15 лет).
- Повторное выполнение КТ в нашем центре дало возможность выбрать адекватную тактику лечения.
- Использование метода радиоволновой хирурги позволило практически бескровно удалить сосудистую опухоль под местной анестезией у соматически отягощенной больной.
Гемангиома носа: лечение новообразования
- Издательство «Медиа Сфера»
- Журналы
- Подписка
- Книги
- Об издательстве
- Рекламодателям
- Доставка / Оплата
- Контакты
Кафедра оториноларингологии РМАПО, Москва
Центральная клиническая больница Гражданской авиации
ГБОУ ВПО «Российский национальный исследовательский медицинский университет» им. Н.И. Пирогова, Москва, Россия, 117997
ГБОУ ВПО «Рязанский государственный медицинский университет им. акад. И.П. Павлова» Минздрава России, Рязань; ФГБУ «Научно-исследовательский институт морфологии человека РАН», Москва
Гемангиома перегородки носа: обзор литературы и клинические наблюдения
Журнал: Российская ринология. 2015;23(2): 33-38
Перич Б., Носуля Е. В., Молоков К. В., Туманова Е. Л., Мнихович М. В. Гемангиома перегородки носа: обзор литературы и клинические наблюдения. Российская ринология. 2015;23(2):33-38. https://doi.org/10.17116/rosrino201523233-38
Кафедра оториноларингологии РМАПО, Москва





Гемангиомы полости носа – относительно редко встречающиеся доброкачественные опухоли, диагностика и лечение которых может вызывать определенные затруднения. Цель работы – анализ данных литературы и описание двух клинических наблюдений гемангиомы перегородки носа.
Кафедра оториноларингологии РМАПО, Москва
Центральная клиническая больница Гражданской авиации
ГБОУ ВПО «Российский национальный исследовательский медицинский университет» им. Н.И. Пирогова, Москва, Россия, 117997
ГБОУ ВПО «Рязанский государственный медицинский университет им. акад. И.П. Павлова» Минздрава России, Рязань; ФГБУ «Научно-исследовательский институт морфологии человека РАН», Москва
Гемангиома полости носа – сравнительно редко встречающаяся доброкачественная опухоль, удельный вес которой в структуре всех новообразований составляет 2-3%, а среди доброкачественных – 7% [1]. Первые упоминания о ней принадлежат, по-видимому, I. Frank [2], который описал ее под названием “пиогенная гранулема” в 1940 г. Позже, в 1980 г., M. Blahd и соавт. [3] предложили другое название – лобулярно-капиллярная гемангиома (ЛКГ), которое, по мнению авторов, в большей степени соответствует морфологическому строению этого новообразования.
Выделяют два основных морфологических типа гемангиом: капиллярные и кавернозные (смешанные) [1, 4, 5]. Встречаемость капиллярных гемангиом выше, а их наиболее частой локализацией является перегородка носа, в то время как кавернозные гемангиомы чаще располагаются на латеральной стенке носа [6]. В 1962 г. была предложена унифицированная классификация, согласно которой различают истинные и ложные гемангиомы (сосудистые пятна). К первым относят капиллярные, кавернозные и смешанные опухоли, ко вторым – плоские (веномы, артериомы) и звездчатые гемангиомы, ботриомикомы (пиококковые гранулемы), медиальные пятна, представляющие собой сосудистую дисплазию [7]. J.V. Lund и соавт. [8] описывают следующие типы гемангиом: капиллярную – детскую, приобретенную лобулярно-капиллярную, вишневую “старческую”; ангиому приобретенную (“с хохолком”) и внутримышечную; сосудистые мальформации – венозные, лимфатические, капиллярные.
Преимущественной локализацией гемангиомы является голова и шея (72% наблюдений), реже – область туловища (18%) и конечности (10%) [9]. Более трети (38%) всех случаев ЛКГ головы и шеи локализованы на губах, несколько реже встречаются гемангиомы носа (29%), слизистой оболочки полости рта (18%) и языка (15%) [3]. Следует отметить, что из 94 случаев гемангиом синоназальной области, описанных в англоязычной литературе с 1940 по 1990 г., гемангиомы собственно полости носа наблюдались в 62 случаях, а в остальных 32 были диагностированы гемангиомы верхнечелюстной пазухи [10]. Наиболее частой (80% случаев) локализацией ЛКГ полости носа является носовая перегородка (зона Киссельбаха), реже (15% наблюдений) – латеральная стенка полости носа, в том числе в преддверии носа – на нижних и средних носовых раковинах [1]. По другим данным, опухоль чаще располагается на латеральной стенке носовой полости (71,9% наблюдений), реже – в преддверии (15,6%) и на перегородке носа (12,5%) [11].
Гемангиома может развиваться в любом возрасте, однако ее встречаемость во взрослой популяции невысока. Выявлена предрасположенность к возникновению гемангиом у мужчин моложе 18 лет, женщин фертильного возраста. Отсутствуют половые различия в частоте обнаружения опухоли у лиц старше 40 лет [3]. По другим данным, гемангиомы чаще обнаруживались у субъектов старше 35 лет, независимо от половой принадлежности [12, 13].
Этиология гемангиом окончательно не выяснена. Считается, что определенную роль в возникновении этого новообразования могут играть микротравмы слизистой оболочки при тампонаде носа или вследствие трансназальной интубации, однако четкой корреляции между этими факторами и наличием гемангиомы не выявлено [3, 4, 13]. В качестве еще одной вероятной причины возникновения гемангиомы полости носа рассматриваются изменения эндокринного фона в период беременности [5, 13, 14].
Гемангиома полости носа не имеет специфических клинических проявлений. Наиболее часто у таких пациентов возникают жалобы на периодические кровотечения из носа, затрудненное носовое дыхание и редко – на болевые ощущения [3, 13].
При эндоскопии носа гемангиома выглядит как округлое солитарное образование красного (красно-фиолетового) цвета, иногда с бугристой поверхностью, покрытой корками и легко кровоточащей при дотрагивании до нее зондом [13].
На снимках компьютерной томографии (КТ) в этих случаях обычно определяется мягкотканное образование без признаков костной деструкции и инвазии в окружающие ткани [12, 15]. Однако опухоль, локализованная на латеральной стенке полости носа, может приобретать склонность к эндофитному (иногда инфильтративному) росту [16]. При этом может наблюдаться костная деструкция окружающих тканей, в частности кости нижней носовой раковины [17]. Магнитно-резонансная томография отличается менее информативными характеристиками при распознавании гемангиомы полости носа из-за отсутствия возможности отчетливой визуализации близлежащих костных структур [17].
Неспецифичность внешнего вида гемангиомы полости носа затрудняет ее диагностику и определяет необходимость дифференциации ее с такими новообразованиями, как глом- и лимфангиома, ангиофиброма, инвертированная папиллома, ангиоматозный полип, и злокачественными опухолями (гемангиоперицитома и др.) [3, 6]. Окончательный диагноз возможен только после гистологического исследования биопсийного материала, при взятии которого необходимо учитывать возможность сильного кровотечения, в связи с чем рекомендуется выполнение эксцизионной биопсии (in toto) [9, 13].
Гистологический препарат гемангиомы состоит из двух участков: долевой и поверхностной. Долевая часть обычно представлена капиллярной пролиферацией с четкими долевыми структурами, поверхностная зачастую изъязвлена и характеризуется наличием нейтрофильной инфильтрации, неравномерно расширенных кровеносных сосудов и вторичных изменений (воспаление, отек стромы, грануляции) [3, 18]. В отличие от детских гемангиом, при ЛКГ не отмечено наличие эндотелиальной иммунореактивности транспортеров глюкозы (протеин GLUT1) [19].
Оптимальным методом лечения гемангиом полости носа является эндоскопическая эксцизия опухоли с использованием “холодных” инструментов в сочетании с электрокоагуляцией [13, 20, 21]. Этот подход отличается меньшей травматичностью и лучшей визуализацией операционного поля по сравнению с ринотомическим доступом [12]. Отмечаются также преимущества радиоволнового скальпеля при удалении гемангиом полости носа [22].
В случае возникновения опухоли у беременных может рекомендоваться выжидательная тактика (“Жди и смотри”) с учетом того, что после окончания периода гестации в большинстве случаев происходит инволюция новообразования [14], или хирургическое удаление гемангиомы [5]. Однако в реальных условиях при выборе метода лечения необходимо ориентироваться на выраженность симптоматики и состояние пациента. Как правило, повторного образования опухоли после полного хирургического удаления не наблюдается, не описаны случаи и малигнизации гемангиомы [15, 23].
Отмечается хороший эффект при лечении гемангиом неселективными &Bgr;-адреноблокаторами, в частности анаприлином, на фоне применения которого наблюдалась положительная динамика – уменьшение объема новообразования или полная регрессия опухоли у 37 из 39 детей с гемангиомами головы и шеи [24].
Таким образом, гемангиома относительно редко локализуется в полости носа, ее этиология окончательно не ясна, а своевременная диагностика и лечение этой опухоли представляют определенный клинический интерес. В связи с этим приводим два клинических наблюдения пациенток с гемангиомой полости носа, находившихся на лечении в ЛОР-отделении ЦКБ Гражданской авиации. Ни у одной из них не было предшествующих операций и травм в полости носа.
Диагностика больных включала тщательный анализ жалоб, анамнестических сведений, эндоскопию ЛОР-органов и гистологическое исследование новообразования. С этой целью кусочки ткани фиксировали в 10% растворе нейтрального забуференного формалина. Гистологическое исследование проводили на парафиновых срезах толщиной 5 мкм, окрашенных гематоксилином и эозином, пикрофуксином по ван Гизону и методу Маллори. Для электронно-микроскопического исследования образцы фиксировали в 2,5% водном растворе глутаральдегида и 1% растворе четырехокиси осмия. Дегидратацию проводили спиртами с восходящими концентрациями, затем заливали в смесь эпон-аралдит. Исследование препаратов проводили на световом микроскопе Leica DM2500 с применением программы ImageScope (“Leica mycrosystems CMS Gmbh”, Австрия). Ультратонкие срезы изучали в трансмиссионном электронном микроскопе Libra 120 (“Carl Zeiss”, Германия).
Клинические наблюдения
Клиническое наблюдение 1. Пациентка С., 63 лет, обратилась в сентябре 2013 г. с жалобами на отсутствие носового дыхания, аносмию и периодические носовые кровотечения. Перечисленные симптомы отмечает с апреля 2013 г. Ранее, в 1999 г., перенесла радикальную мастэктомию слева по поводу злокачественного новообразования молочной железы.
В феврале 2013 г. при плановом обследовании у онколога были выявлены множественные метастазы в костях, лимфатических узлах средостения, подключичном лимфатическом узле слева. В связи с этим в период с 15 апреля по 15 июля 2013 г. проведено 6 курсов химиотерапии: паклитаксел (90 мг/м 2 ) в 1-й, 8-й и 15-й дни + бевацизумаб/плацебо (10 мг/кг) каждые 2 нед, а также гормональная терапия тамоксифеном (20 мг/сут) длительно.
В апреле 2013 г. начала отмечать периодические носовые кровотечения, лечилась у оториноларинголога амбулаторно с временным положительным эффектом. В июле 2013 г. обнаружила у себя в полости носа слева, со стороны перегородки носа мягкое образование размером 0,5×0,5 см, которое постепенно увеличивалось.
На КТ-граммах от 13 сентября 2013 г. констатирована частичная регрессия метастазов. При передней риноскопии в преддверии носа выявлено округлое новообразование размером 2,5×3 см, мягкой консистенции, розового цвета, полностью обтурирующее общий носовой ход слева и справа, носовые раковины не визуализируются. В переднем и среднем отделах перегородки носа выявлена перфорация, прикрытая новообразованием. На КТ носа и околоносовых пазух (ОНП) определяется округлое образование перегородки носа, обтурирующее обе половины носа, без инвазивного роста. Биопсия новообразования сопровождалась обильным кровотечением. По данным гистологического исследования, опухоль состоит из мелких компактно расположенных капилляров (рис. 1 

На основании полученных данных была диагностирована капиллярная гемангиома перегородки носа. 22 ноября 2013 г. под общим эндотрахеальным наркозом (ЭТН) новообразование полностью удалено под эндоскопическим контролем с помощью радиоволнового скальпеля (Сургитрон, “Ellman International”, США). Кровопотеря в ходе операции составила около 200,0 мл. При тампонаде полости носа использовались эластические тампоны и полоски Суржицель в области удаленной опухоли
Послеоперационный период протекал без особенностей. Ежедневно выполнялся туалет полости носа (2 раза в день). Больная выписана на 5-е сутки в удовлетворительном состоянии. Данные биопсии in toto не отличались от данных результатов, полученных до операции (заключительный диагноз – капиллярная гемангиома перегородки носа с эрозией).
Спустя месяц после операции пациентка продолжила противоопухолевую терапию тамоксифеном (20 мг/сут). На этом фоне в ходе рутинных повторных осмотров при передней риноскопии обнаружилось утолщение слизистой в области верхнего края перфорации перегородки носа, которое было удалено 21 февраля 2014 г. под местной анестезией с помощью радиоволнового скальпеля. Биопсия показала, что данное утолщение было гемангиомой.
В послеоперационном периоде осложнений не отмечено. Пациентка находится на амбулаторном контроле.
Клиническое наблюдение 2. Пациентка Ч., 27 лет, обратилась в декабре 2012 г. с жалобами на затруднение носового дыхания, сухость и образование корок в носу, периодические носовые кровотечения. Со слов больной, вышеперечисленные симптомы появились около 5 лет назад. Лечилась самостоятельно с помощью сосудосуживающих капель (отривин) без положительного эффекта. При осмотре определена искривленная в костном отделе носовая перегородка, в передних отделах которой – перфорация размером 2×1 см. На нижнем крае перфорации определялось объемное образование темно-красного цвета округлой формы размером 1×1,5 см на широком основании, покрытое корками и распространяющееся через перфорационное отверстие на левую половину носа. Нижние носовые раковины гипертрофированы, носовые ходы сужены. Выполнена биопсия. При гистологическом исследовании отмечено, что опухоль имеет солидное строение и состоит из различного количества разнокалиберных капилляров, тесно прилегающих друг к другу, разделенных полосками и тяжами волокнистой стромы (рис. 3 

Под ЭТН 8 февраля 2013 г. выполнены эндоскопическое удаление новообразования с помощью радиоволнового скальпеля (сургитрон), септопластика, парциальная резекция гипертрофированных задних отделов нижних носовых раковин. Кровопотеря в ходе операции – около 150,0 мл. Тампонада полости носа произведена эластическими тампонами на 24 ч.
Послеоперационный период протекал без особенностей, ежедневно выполнялся туалет полости носа (2 раза в день); выписана на 5-е сутки в удовлетворительном состоянии. По данным биопсии удаленного материала: смешанная гемангиома перегородки носа. Наблюдение осуществляется в течение 1,5 года, рецидив опухоли отсутствует.
Обсуждение
Как видно из данных литературы, достаточно частой локализацией гемангиом носовой полости является перегородка носа. Вместе с тем данная группа опухолей имеет сравнительно небольшой удельный вес в структуре гемангиом головы и шеи.
Несмотря на типичную, как правило, клиническую картину, диагноз гемангиомы при первичном обследовании таких пациентов не всегда очевиден. Представленные клинические наблюдения показывают, что в ряде случаев гемангиомы могут ассоциироваться с такими изменениями, как перфорация перегородки носа (при отсутствии предшествующих оперативных вмешательств).
Можно полагать, что причиной возникновения гемангиом в представленных случаях были дистрофические изменения в полости носа, повторяющиеся травмы слизистой оболочки, обусловленные необходимостью удаления корок и подсыхающего слизистого секрета из полости носа. В частности, в первом наблюдении перечисленные изменения и рецидивирование гемангиомы теоретически могли быть обусловлены побочным действием противоопухолевых препаратов – бевацизумаба (применение которого может сопровождаться такими патологическими изменениями со стороны полости носа, как ринит, носовые кровотечения)
и плакситела (который может вызывать мукозит,
в частности со стороны пищеварительной системы). Во втором наблюдении патологические изменения слизистой оболочки полости носа, в том числе перфорация носовой перегородки могли быть связаны с длительным применением деконгестантов.
Общим в обоих случаях были отчетливые дистрофические изменения слизистой оболочки, перфорации носовой перегородки, сопровождавшиеся образованием гемангиомы. Таким образом, при диагностике гемангиом и прогнозировании эффективности лечения полости носа необходимо учитывать вероятные причины и индивидуальные риски развития заболевания.
Рак носа: симптомы
Злокачественные новообразования полости носа, доброкачественные опухоли носа и околоносовых пазух опасны из-за близкого расположения к мозгу, способности прорастать в ткани глазницы, приводить к тяжелым осложнениям. Человеческий череп имеет ряд полостей – пазухи. Они располагаются за переносицей, в толще верхней челюсти, также есть лобные и сфеноидальные пазухи. Каждая из пазух связана с носом, происходит выделение слизи, обмен воздухом. Носовые пазухи выстланы слизистой оболочкой, в слизистой оболочке при негативном воздействии различных факторов развивается наиболее распространенный вид рака – рак слизистой носа.
Негативное воздействие окружающей среды, заболевания, тяжелая экология могут привести к развитию рака кожи носа – меланоме, раку соединительной ткани – саркоме, развитию других видов опухолей. В онкологической клинике Юсуповской больницы проводят диагностику и лечение рака носа и околоносовых пазух. Пациенты могут пройти полное обследование, получить консультацию различных специалистов.

Опухоль в носу
Опухоли в носу могут иметь доброкачественную и злокачественную природу. Некоторые виды опухолей поражают только детей и подростков, другие виды чаще встречаются во взрослом возрасте. Опухоли носа могут быстро развиваться, прорастать в соседние ткани, а могут расти медленно, в течение нескольких лет.
Гемангиома носа и другие доброкачественные опухоли носа
Доброкачественные опухоли носа образуются из различных тканей, присутствующих в носу и околоносовых пазухах. Гемангиома – это доброкачественная опухоль, которая чаще всего развивается в первые дни жизни ребенка, активно растет в первые полгода его жизни. После исполнения ребенку одного года опухоль начинает инволюционировать, большая часть гемангиом исчезает к семи годам жизни ребенка, остальные к двенадцати годам. Чаще гемангиомы образуются у девочек. Причиной заболевания служит нарушение в развитии кровеносных сосудов в эмбриональном периоде. Гемангиома носа может разрастаться в глубину кожного покрова, тканей органа и в стороны, разрушать ткани, провоцировать кровотечения, нарушать функции органа.
Фиброма носа – это доброкачественное образование, которое способно распространиться на глазницу. Фиброма носа встречается редко, характеризуется активным ростом и быстро прорастает в глазницу и придаточные пазухи носа. Опухоль вызывает носовые кровотечения, заложенность носа. Проросшая в глазницу и носовые пазухи фиброма вызывает различные осложнения: постоянное слезотечение, снижение остроты зрения, экзофтальм, может вызвать деформацию костей черепа. Фиброма редко развивается в придаточных пазухах, чаще всего развивается в верхнечелюстной пазухе.
Аденомы в носу могут быть истинными аденомами, папилломообразной опухолью, злокачественной деструктивной аденомой. Аденомы не продуцируют секрета, несмотря на то, что в состав опухоли входит железистый эпителий. Аденомы в носу встречаются редко, характеризуются носовыми кровотечениями, заложенностью носа, могут приводить к развитию экзофтальма, гнойному дакриоциститу и другим осложнениям. Растут доброкачественные и злокачественные аденомы медленно, прогноз по разросшейся злокачественной аденоме неблагоприятный. Лечение заболевания радикальное хирургическое, не применяют лучевую терапию и радиотерапию из-за низкой эффективности.
Доброкачественные новообразования носа – это остеома, хондрома, ангиома, папиллома, хордома, липома, миксома, кровоточащий полип, ганглионеврома, дермоидная киста и другие новообразования. Опухоли закладываются во время внутриутробного развития плода при негативном воздействии на организм женщины во время беременности. Они могут появиться при хронических заболеваниях носоглотки, влияет на появление опухолей плохая экологическая обстановка, травмы, инфекции.
Рак носа и околоносовых пазух: симптомы
Новообразование в носу развивается в гайморовой пазухе (рак гайморовой пазухи), также рак поражает полости носа. Рак носа, симптомы и признаки которого становятся выраженными на поздней стадии, составляет 1,5 % от всех онкологических заболеваний, чаще болеют мужчины. Причины развития заболевания до конца не известны, наиболее часто рак носа развивается у работников предприятий по производству никеля, деревообрабатывающих и кожевенных производств, у курящих людей и часто болеющих инфекциями носа. Симптомы и признаки рака носа и околоносовых пазух разнообразные. На начальной стадии развития симптомы похожи на симптомы различных заболеваний – ринита, синусита и другие нарушения.
Затем больного начинает беспокоить головная боль, неприятные ощущения, боль в области носовых пазух, изменение обоняния. Нос постоянно заложен, беспокоят слизистые выделения из носа. Боль может отдавать в верхнюю челюсть, висок, постоянно беспокоит сильная головная боль – такие симптомы развиваются при раке гайморовых пазух. Рак задненаружного отдела верхнечелюстного синуса проявляется затруднением во время еды, затруднением при открытии рта – рак прорастает в жевательные мышцы. Рак передненижнего отдела гайморовой пазухи часто поражает твердое небо и верхнюю челюсть, приводит к выпадению зубов, появлению ран на деснах. Рак носа и околоносовых пазух может привести к смещению и потере глаза, деформации лица.
Плоскоклеточный рак – это наиболее распространенный вид рака, реже встречается рак аденоид-кистозный, аденокарцинома, низкодифференцированный переходно-клеточный рак, обонятельная эстезионейробластома и меланома. Карцинома на носу не так опасна, как рак околоносовых пазух, который имеет менее благоприятный прогноз. Если обнаружен рак на носу начальная стадия, то пятилетняя выживаемость больных составляет более 50%, при раке околоносовых пазух не более 25%. Агрессивным течением отличается синозанальная низкодифференцированная карцинома – опухоль поражает околоносовые пазухи и нос, характеризуется появлением язв и склонностью к некрозу.
Рак носа и околоносовых пазух имеет клинические проявления в зависимости от места локализации опухоли. Нередко опухоль в толще альвеолярного отростка принимают за воспалительный процесс. Она проявляется ростом после удаления зуба. Очень сложно дифференцируются опухоли из верхневнутреннего отдела пазухи носа. Опухоль верхненаружного отдела верхнечелюстной пазухи может долгое время оставаться нераспознанной и проявляться клиническими симптомами в виде боли. Проросшая в область глазницы опухоль проявляется отеком нижнего века. Опухоль, поразившая подвисочную ямку, крылонебную ямку приводит к отеку века, развитию хемоза с экзофтальмом.
Лечение в Москве
Эффективность лечения рака носа зависит от своевременности принятых мер. Любые подозрительные случаи должны стать причиной для направления больного на обследование по поводу рака. В онкологическом отделении Юсуповской больницы принимают опытные врачи-онкологи, в клинике можно пройти полное обследование – МРТ, КТ, УЗИ, лабораторные исследования.
Гемангиома у взрослых
Гемангиома – распространенная доброкачественная опухоль сосудистой ткани. Внешне напоминает образование ярко-малинового или красного цвета, которое возвышается над кожным покровом. Поверхность у него бугристая и неровная, иногда сама по себе нагревается на непродолжительный период времени.
Гемангиома у взрослых не может спровоцировать никаких серьезных нарушений в функционировании организме, однако все зависит от местоположения разрастания и его размеров. Гемангиома, расположенная на внутренних органах, таких как почки или печень, может спровоцировать механическое сдавливание, что приводит к нарушениям функциональной активности.
Где появляется гемангиома?
В 80% случаев гемангиома у взрослых, фото которой вы без труда найдете в сети, встречается в виде единичной структуры, в оставшихся – в одном месте наблюдается сразу несколько таких элементов. Очень редко поражение встречается в области вокруг уха.
Встречаются случаи, когда гемангиома возникает на губе у взрослых, что доставляет массу неудобств и неприятных ощущений. Также такие поражения могут располагаться в области половых органов. Такое течение болезни считается наиболее опасным, так как нередко сопровождается кровотечениями, инфицированием, изъязвлением. Чаще всего данное поражение встречается в области шеи или головы:
- На веках и вокруг глаз.
- На щеках: как с внешней, так и внутренней сторон.
- В области округ носа.
- Вблизи линии роста волос.
Часто сосудистая гемангиома у взрослых распространяется по всему туловищу. Также она может поражать внутренние органы, что удается распознать на ультразвуковом исследовании и компьютерной томографии. Если вы стали замечать, что у вас на кожном покрове начала разрастаться гемангиома, незамедлительно обратитесь к врачу. Чем раньше начать лечение, тем проще и быстрее избавиться от проблемы.
Причины возникновения
На сегодняшний день врачам не удалось определить точную причину, из-за чего возникает гемангиома у взрослых на руке любо любой другой части тела.
Природа врожденной формы поражения следующая: в период роста организм вырабатывает чрезмерное количество соединительной ткани, из-за чего ей приходится уплотняться. Светила современной медицины не имеют необходимых приборов, которые бы на ранних стадиях позволили бы определить гемангиому на теле у взрослых, фото которой вы без труда найдете в сети.
Гемангиома на ноге у взрослого, проявившая себя ярко-красной опухолью, не будет со временем разрастаться или мучить вас неприятными ощущениями. Определить, что заставляет взрослый организм проявлять на кожном покрове такой недуг, доподлинно неизвестно. К распространенным причинам возникновения гемангиомы у взрослой части населения можно смело отнести:
- Наследственную предрасположенность.
- Влияние окружающей среды.
- Заболевания внутренних органов, в частности эндокринной системы.
- Нарушения в сердечно-сосудистой системе.
- Воздействие солнечных лучей или ультрафиолета.
Симптомы гемангиомы у взрослых
Гемангиому кожного покрова достаточно трудно распознать на начальных стадиях. На первых порах вы сможете заметить, как ваша кожа начинает понемногу краснеть, на ней появляются небольшие пятна неправильной формы, которые можно без труда подковырнуть. С течением времени они объединяются в одно большое образование с большой опухолевой точкой в центре, от которой и расходятся все мелкие кровеносные капилляры.
Нужно отметить, что гемангиома на голове у взрослого человека развивается достаточно быстро, до своего пикового состояния она дорастает за 2-3 недели.
Существует несколько видов гемангиом, которые дифференцируют между собой по локализации и проявлению симптомов. Чаще всего выделяют простую, кавернозную, комбинированную и смешанные виды. Определить, что поразило именно ваш кожный покров, сможет только квалифицированный специалист. Иногда гемангиома может занимать значительные площади на теле человека, вызывая при этом серьезный дискомфорт.
Лечение
Гемангиома на кожном покрове не представляет для организма никакой опасности, кроме как эстетического дискомфорта. Однако если такое образование начало расти, то это может привести к некоторым негативным последствиям, таким как инфицирование, кровопотеря, ухудшение свертываемости крови, влияние на некоторые внутренние органы. В редких случаях опухоли сами по себе исчезают, в остальных – нужно принимать меры.
В Центре здоровой кожи опытные специалисты при помощи методов современной диагностики без труда подберут для вас эффективное и безопасное лечение, которое избавит вас от гемангиомы на коже навсегда.
В Центре здоровой кожи для избавления от гемангиомы вам предложат метод радиоволновой хирургии. Такое воздействие позволяет добиться как клинического, так и косметического эффекта. После воздействия дематоонкологической лупы, на кожном покрове не остается никаких шрамов или рубцов. Под воздействием высокочастотного излучения пораженные клетки полностью испаряются, что защищает обработанный участок кожи от последующего развития гемангиомы.
Обращайтесь в Центр здоровой кожи, здесь вам всегда помогут.
Гемангиома
Гемангиома – доброкачественная сосудистая опухоль. В зависимости от поражения сосудов выделяют капиллярную, артериальную, артериовенозную и кавернозную формы.
- Капиллярная гемангиома
- Артериальная гемангиома
- Артериовенозная
гемангиома - Кавернозная гемангиома
Капиллярная – представлена в виде пятен, незначительно выступающих над уровнем кожи, различного диаметра, от ярко-розового до синюшно-багрового цвета. Вариантом являются телеангиоэктазии («сосудистые звездочки»), при которых от пятна расходятся в сторону лучи – полосы, как паутинки.

Артериальная – представляет собой пятно от бледного до насыщенно розового цвета, четко отграниченное, при поверхностной локализации определяется пульсация.
Артериовенозную форму отличает большая площадь поражения (до 10 см в диаметре), поверхностное расположение, синюшно – багровый цвет, извилистые пучки сосудов, истончение и легкая кровоточивость.
Кавернозная – развивается у новорожденных и увеличивается по мере роста ребенка. Представлена в виде одиночного образования, имеющего дольчатое строение и выступающего над уровнем кожи по типу «тутовой ягоды», синюшно-багрового цвета. Излюбленной локализации нет, может самопроизвольно регрессировать.
Диагностика и лечение гемангиомы

Диагностика: УЗИ кожи, глубокая дерматоскопия, цитология.
Лечение: удаление методом радиохирургии.
В нашем центре удаление новообразований осуществляет дерматоонколог методом радиоволновой хирургии, под местной анестезией.
Для того чтобы более качественно удалить образование, врачом используется дерматоонкологическая лупа, которая позволяет более детально и полно не оставляя патологических клеток в ране, удалять новообразования кожи. Поэтому после удаления с полной уверенностью можно сказать, что образование удалено полностью и оно у Вас больше не возникнет. Подробнее об удалении новообразований в нашем центре…
Стоимость удаления единичной гемангиомы от 900 руб.





