Фолликулярная лимфома: симптомы, что это такое, прогноз и лечение
В настоящее время к проблемам неходжкинских лимфом (НХЛ) привлечено внимание исследователей самых различных специальностей: гематологов, онкологов, терапевтов, иммунологов, морфологов и др. Это связано с неуклонным ростом заболеваемости, особенно в развитых странах, где она за последние 20 лет увеличилась более чем на 50% и по темпу прироста превышает лимфому Ходжкина. НХЛ представляют собой гетерогенную группу злокачественных лимфопролиферативных опухолей, различающихся по биологическим свойствам, морфологическому строению, клиническим проявлениям, ответу на терапию и прогнозу. Биологическая и морфологическая гетерогенность НХЛ до сих пор создает значительные трудности как для первичной диагностики, так и для выработки адекватного плана лечения.
При НХЛ 5-летняя выживаемость широко варьирует в зависимости от морфоиммунологического варианта опухоли: при В-клеточных лимфомах маргинальной зоны, MALT-лимфомах и фолликулярных лимфомах она превышает 70%, что трактуется как очень хороший прогноз, тогда как при Т-лимфобластных, периферических Т-клеточных НХЛ этот показатель ниже 30% [1]. Условно НХЛ можно разделить на две группы — лимфомы высокой и низкой степени злокачественности.
Для НХЛ высокой степени злокачественности (диффузные крупноклеточные лимфомы, лимфома Беркитта, лимфобластные лимфомы и т.д.) характерно агрессивное течение, без противоопухолевой терапии быстро приводящее больного к смерти. В то же время адекватная противоопухолевая терапия позволяет в ряде случаев излечивать пациентов. НХЛ низкой степени злокачественности (индолентные лимфомы) в ряде случаев даже без противоопухолевой терапии могут протекать годами, не доставляя пациенту выраженного дискомфорта. Для таких пациентов даже существует тактика «наблюдай и жди», при которой противоопухолевое лечение начинают только в случае появления симптомов опухолевого роста, нарушающих качество жизни больных. Однако ни один из видов цитостатической терапии, известной в настоящее время, не способен излечить пациентов с развернутой стадией индолентных НХЛ. Проведение химиотерапии больным с лимфомами низкой степени злокачественности позволяет достаточно эффективно купировать симптомы и даже достигать полной регрессии видимых проявлений болезни, однако в дальнейшем у всех больных наблюдаются прогрессирование/рецидивы заболевания. При развитии рецидива шанс на достижение последующей ремиссии уменьшается, а длительность повторных ремиссий становится все меньше. Таким образом, разделение всех вариантов опухоли по степени злокачественности остается наиболее важным для клиницистов, так как позволяет разграничить подходы к терапии: при агрессивных НХЛ — максимально агрессивное лечение, целью которого является излечение больного, при индолентных — терапия хронического заболевания, нацеленная на продление жизни и сохранение ее качества.
Большое внимание уделяется прогностической ценности различных клинико-лабораторных характеристик заболевания. На основании тщательного изучения всех проявлений НХЛ было установлено, что наиболее значимыми факторами неблагоприятного прогноза являются возраст старше 60 лет, повышение уровня ЛДГ, общее состояние больного, соответствующее II—IV степени (ECOG), III—IV стадия болезни, наличие более одного экстранодального очага поражения. Все эти показатели вошли в так называемый международный прогностический индекс (МПИ), определение которого в настоящее время является стандартным при оценке прогноза для пациента. Недавно подтверждено негативное влияние на прогноз анемии, гипопротеинемии и гипоальбуминемии.
Для лечения НХЛ применяются все виды противоопухолевой терапии. Основными факторами, влияющими на выбор терапевтической тактики, являются морфоиммунологический вариант опухоли, преимущественная локализация опухолевого процесса и факторы прогноза (МПИ и т.д.). Учитывая биологические особенности различных вариантов НХЛ, при выборе лечебной тактики следует помнить, что при агрессивных лимфомах основной задачей является достижение полной ремиссии, ибо даже в тех случаях, когда удается достичь лишь частичной ремиссии, 5-летняя выживаемость пациентов в 3 раза меньше (50 и 15% соответственно). В отличие от агрессивных лимфом при индолентных лимфомах 5-летняя выживаемость может превышать 80% независимо от эффективности лечения. Наиболее распространенным вариантом индолентных зрелоклеточных НХЛ является фолликулярная лимфома — моноклональная опухоль из зрелых В-лимфоидных клеток, составляющая 30—40% всех лимфоидных опухолей взрослых. Прогноз в целом благоприятный: 5-летняя выживаемость равна 70%, 10-летняя — 15%.
Морфологически фолликулярная лимфома состоит или из преимущественно мелких В-лимфоидных клеток с извитым ядром (центроциты), или из их сочетания с крупными клетками (центробласты). Прогноз значительно ухудшается при увеличении в опухолевой ткани количества крупных клеток. Это легло в основу морфологического выделения трех типов фолликулярной НХЛ: I тип — опухоль состоит преимущественно из мелких клеток, II тип — смешанное представительство мелких и крупных клеток, III тип — преобладание в опухолевой ткани крупных клеток. Морфологическая разнородность фолликулярной лимфомы и связанная с этим различная чувствительность к терапии, а также возможность трансформации этого варианта в более агрессивные формы определяют принципиально отличающиеся друг от друга терапевтические подходы при каждом ее типе: от выжидательной тактики до высокоинтенсивного лечения.
В лечении фолликулярной лимфомы используются все виды терапии: лучевая, монохимиотерапия алкилирующими агентами, полихимиотерапия, иммунотерапия (интерферон-а, моноклональные антитела), однако оптимальные подходы не определены до сих пор. Возможность наступления самопроизвольных ремиссий (у 25% больных) позволила обосновать лечебную тактику «наблюдай и жди», заключающуюся в тщательном динамическом наблюдении за этими больными и начале противоопухолевой терапии только в случае возникновения симптомов, обусловленных прогрессированием опухоли. Алкилирующие агенты (хлорамбуцил и циклофосфан) при благоприятном течении фолликулярной лимфомы I типа могут с успехом использоваться в монорежиме довольно длительное время. Наличие неблагоприятных факторов при фолликулярной НХЛ I типа и фолликулярная лимфома II типа независимо от выраженности клинических признаков являются показанием к использованию полихимиотерапии в качестве I линии лечения (схемы LVPP, COP, CVP). Комбинация CVP (циклофосфан, винкристин, преднизолон) стала стандартом лечения во многих европейских центрах. Однако общая тенденция лечения индолентных лимфом в последнее время заключается в интенсификации I линии терапии. Это основано на возможности достижения у большего числа больных полных и более продолжительных ремиссий. Использование антрациклинов в I линии лечения при наличии неблагоприятных факторов прогноза и III типе опухоли обеспечивает 3-летнюю медиану безрецидивной выживаемости.
Значительным достижением в лечении НХЛ этой группы больных можно считать появившуюся возможность использования моноклональных антител к антигену CD-20 — ритуксимаба (мабтера), проявивших в клинических исследованиях противоопухолевую эффективность в сочетании с безопасностью при CD-20-позитивных лимфопролиферативных процессах. Основными показаниями к использованию ритуксимаба являются индолентные НХЛ. Первые позитивные результаты были получены в 1998—1999 гг. при лечении 166 больных с рецидивами и рефрактерными формами индолентных НХЛ. Эффект при использовании мабтеры в монорежиме был получен у 48% пациентов, при этом количество полных ремиссий было невелико — 4%, тем не менее достигнутые ремиссии оказались весьма стойкими — средняя продолжительность ответа составила 11,8 мес [2]. Заслуживают внимания данные Т.A. Davis (1999), который подтвердил целесообразность и безопасность повторного использования мабтеры при развитии рецидива заболевания после ранее проведенной успешной терапии моноклональными антителами — почти у половины (44%) больных вновь удается добиться успеха (полная ремиссия — 11%, частичная ремиссия — 33%, медиана полных ремиссий — 4,8 мес). Это подкрепляется сведениями о минимальной частоте развития антител к мабтере, что позволяет с успехом планировать повторное лечение [3].
Позднее была показана эффективность мабтеры в режиме монотерапии у первичных больных индо-лентными НХЛ. Общая эффективность достигла 73%, полные ремиссии были получены у 26% больных, время до прогрессирования составило почти 2 года. В настоящее время обосновано мнение о целесообразности использования мабтеры в сочетании с полихимиотерапией в I линии терапии III—IV стадий фолликулярной лимфомы. В 2003 г. были опубликованы результаты крупного рандомизированного исследования по сравнительному изучению схем CVP и CVP в сочетании с мабтерой (R-CVP) у 322 больных с III—IV стадиями фолликулярной лимфомы в I линии терапии. При сравнительной оценке оказалось, что 8 циклов R-CVP увеличили частоту общих ответов до 81% в сравнении с 57% в группе СVP (р
Разрыв селезенки: причины, признаки и проявления, диагностика, лечение, последствия

© Автор: Солдатенков Илья Витальевич, врач терапевтического отделения, специально для СосудИнфо.ру (об авторах)
Разрыв селезенки – патология, при которой нарушается структура и функции органа. Причиной данного неотложного состояния является травматическое повреждение — падение с высоты, сдавление живота, ранения. Силовое воздействие от удара при этом приходится на левое подреберье. Пострадавшим требуется госпитализация в травматологический стационар. Спасти больного от смерти может только срочное оперативное вмешательство.
Селезенка — орган лимфатической системы, расположенный в левой части живота за желудком и выполняющий ряд жизненно важных функций. Она участвует в белковом метаболизме, синтезе клеток крови, борьбе с инфекционными агентами. Орган разрушает старые кровяные тельца, продуцирует антитела, обеспечивает баланс крови и лимфы. Селезенка обильно кровоснабжается: из-за большого количества кровеносных сосудов она имеет фиолетовую окраску. Орган надежно защищен от негативных внешних воздействий плотной тканевой оболочкой и каркасом из ребер. Но несмотря на это, он достаточно легко травмируется.

Разрыв селезенки бывает изолированным или сочетанным. Обычно он входит в состав политравмы вместе с поражением иных структур организма. Патология нередко приводит к обильным внутренним кровотечениям и шоку. Селезенка повреждается и разрывается в результате некоторых заболеваний. Капсула органа истончается, а паренхима набухает. При этом любое, даже самое минимальное, воздействие на живот может ее травмировать. При отсутствии экстренной медицинской помощи пострадавшие лица быстро погибают.

пример разрыва селезенки 2 степени
Клинические проявления при разрыве селезенки: болевой синдром, симптомы внутреннего кровотечения, анемии и раздражения брюшины. Это опасное состояние встречается сравнительно часто, особенно у физически активных лиц, которые больше всего рискуют попасть в экстремальную ситуацию. Но несмотря на это, травму органа может получить человек любого возраста, пола и образа жизни — пожилой, подросток, ребенок. Диагностика патологии основывается на основных клинических проявлениях, результатах лапароскопического и прочих лабораторно-инструментальных исследований. Лечение патологии хирургическое, заключающееся в ушивании органа или его удалении. Операцию проводят специалисты в области травматологии или абдоминальной хирургии.
Причины
Высокоэнергетические травмы — непосредственная причина разрыва селезенки. Орган повреждается при падении, ранении или ударе в живот, в результате автомобильной, бытовой или производственной катастрофы. Травмы селезенки могут иметь профессиональный или криминальный характер. У детей она повреждается во время драк или подвижных игр. Ребенок падает или получает удары в левую часть груди и живота.

Факторы, способствующие разрыву органа:
- Истонченная капсула, полнокровная и рыхлая паренхима,
- Неподвижность селезенки,
- Дисфункция системы кроветворения,
- Повышенная нагрузка на селезенку при затянувшихся и тяжелых инфекционных процессах,
- Чрезмерное физическое напряжение,
- Тяжелые роды,
- Колоноскопия и прочие инвазивные лечебно-диагностические процедуры,
- Слабость мышц пресса.
Заболевания, при которых развивается спленомегалия, нередко приводят к разрыву органа. К нетравматическим причинам поражения относятся:
- Инфекционный мононуклеоз,
- Увеличение селезенки токсического, аутоиммунного или инфекционного происхождения,
- Гематологические заболевания,
- Онкологические патологии,
- Абсцесс селезенки,
- Малярийная инфекция,
- Метаболические нарушения,
- Врожденные аномалии селезенки,
- Воспаления близлежащих органов – печени, почек.
При наличии у больного перечисленных заболеваний оболочка селезенки постепенно истончается, а чувствительность повышается. Селезенка может разорваться независимо от общего самочувствия человека. Идеальное функционирование внутренних органов минимизирует риск наступления подобного события. При нарушении работоспособности костного мозга, эндокринных желез и иммунной системы вероятность разрыва существенно возрастает.
Существует также спонтанный разрыв селезенки, который происходит без видимой причины. Подобное название считается условным, поскольку в большинстве случаев поражению органа предшествует незначительная травма. При наличии нормальной паренхимы она не приводит к нарушению целостности. Чтобы случился самопроизвольный разрыв патологически измененной селезенки, достаточно сделать неловкое движение или чихнуть.
Патогенез
Существует два способа разрыва селезенки — двухмоментный и одновременный. В первом случае под воздействием травматических факторов повреждается лишь паренхима органа. Кровь не выходит в брюшную полость, а скапливается под капсулой. Так формируется гематома, содержащая множество сгустков. Любое, даже незначительное физическое напряжение может внезапно вызвать разрыв капсулы, который приведет к кровотечению. Интервал времени между травматическим воздействием и непосредственным выходом крови из органа варьируется от нескольких часов до недель и месяцев.

степени разрыва селезенки по международной градации
Еще одним вариантом двухмоментного повреждения селезенки является редко встречающийся мнимый разрыв, при котором происходит самостоятельная тампонада органа. Крупный кровяной сгусток прикрывает разрыв капсулы. Это позволяет задержать кровотечение на некоторое время. Подобный процесс наблюдается при артериальной гипотензии или спазмировании сосудов селезенки. При двигательной активности, чихании, кашле, дефекации, повороте в постели сгусток крови отходит. Неожиданно возникает внутреннее кровотечение. Обычно оно профузное, сопровождающееся резким нарастанием симптоматики и ухудшением состояния больного.
Чаще других происходит одномоментный разрыв, при котором повреждаются все структуры органа. Кровь сразу выходит в абдоминальную полость. Внутреннее кровотечение является очень опасным для функционирования организма и жизни пациента. Восстановить системное кровообращение при разрыве селезенки совсем недавно было невозможно. Поврежденный орган полностью удаляли. Современные медики успешно выполняют сохраняющие операции.
Проявления
Симптоматика патологии полиморфна. Ее выраженность определяется тяжестью повреждения, наличием сопутствующих нарушений и временем, прошедшим после травмы.

Болевой синдром является первым и основным проявлением разрыва селезенки. Пострадавшие испытывают нестерпимую, невыносимую боль в левом подреберье и эпигастрия, иррадиирующую в левое плечо и конечность. Острая боль при подкапсульном разрыве заставляет больных принять щадящее положение — лежа, поджав колени. Человек дышит грудью, поскольку каждый вдох сопровождается резкой, мучительной болью. Пострадавший моментально теряет силы, становится слабым, апатичным. У него появляются диспепсические явления — тошнота и рвота, а также вздутие живота, урчание, задержка стула. Эти признаки пареза кишечника, который развивается через несколько часов после травмы. Перкуторно определяется тупой звук, аускультативно – исчезновение перистальтических шумов.
Местные проявления поражения сопровождаются ухудшением общего состояния больного, симптомами острой кровопотери, перитонеальными признаками:
- Бледностью кожи,
- Липким и холодным потом,
- Гипотензией,
- Частым сердцебиением,
- Головокружением,
- Цефалгией,
- Диспноэ,
- Шумом в ушах,
- Мутным зрением,
- Психомоторным перевозбуждением,
- Бредом,
- Беспокойством, тревогой,
- Потерей ориентации и сознания.
Симптомы гиповолемии неспецифичны. Они возникают при любых серьезных повреждениях и не позволяют установить диагноз. Но несмотря на это, данные проявления недуга нельзя игнорировать. Они указывают на необходимость немедленной госпитализации и проведении оперативного вмешательства. В противном случае могут развиться крайне тяжелые последствия — анемия, шок.
Все симптомы разрыва селезенки необходимо рассматривать в комплексе. Только так специалисты смогут в минимальные сроки диагностировать патологию и предотвратить развитие опасных осложнений. Своевременная и адекватная помощь пострадавшему делает благоприятным прогноз на выздоровление. Самодиагностика и самолечение — одна из основных причин гибели больного при повреждении внутренних органов.
Диагностирование
Разрыв селезенки сопровождается интенсивной болью, которую невозможно игнорировать. Именно она заставляет человека обратиться к врачу. Специалист учитывает не только жалобы пострадавшего, но данные физикального обследования, результаты измерения пульса и давления. При осмотре больного врачи обращают внимание на опухшую и жесткую на ощупь брюшную стенку, на наличие ссадин, гематом и прочих признаков травмы. Однако поставить диагноз на основе одной лишь симптоматики довольно сложно. Подобные проявления возникают и при поражении других внутренних органов.
На начальных этапах диагностирование патологии осуществляется с учетом клинической симптоматики, результатов рентгенографии, лапароскопии и прочих методов.

разрыв селезенки, поддиафрагмальная гематома
На рентгенограмме слева под диафрагмой визуализируется однородное затемнение, смещающее расширенный желудок, почку и часть кишки вправо и вниз. При отсутствии явной симптоматики данные рентгенографии считаются неспецифичными — не позволяющими поставить диагноз.
Обнаружить разрыв селезенки совсем непросто. Диагностика требует тщательного осмотра пострадавшего, изучения клинической картины, правильной трактовки результатов аппаратных исследований. Только при проведении операции специалисты могут со 100%-ной уверенностью подтвердить факт разрыва селезенки.
Лечебные мероприятия
Лица с разрывом селезенки подлежат обязательной госпитализации в стационар и экстренному проведению операции. При появлении резкой боли в левом подреберье и так называемого «толчка» в проекции органа необходимо вызвать скорую. До приезда врачей пострадавшему следует грамотно оказать первую помощь. Доврачебные общетерапевтические мероприятия облегчают состояние больных и сокращают длительность реабилитационного периода после операции. Для этого потерпевшего кладут на жесткую поверхность, на живот ставят холодный компресс и периодически надавливают пальцами на грудную клетку, чтобы приостановить кровотечение.
Операция
Больных госпитализируют в хирургический стационар, где проводят оперативное вмешательство. Его целью является остановка внутреннего кровотечения, способного привести к смерти. Прежде, чем приступить к операции, необходимо восстановить гемодинамические показатели. Пациентам переливают кровезаменители или плазму, нормализуют артериальное давление. Если таким образом не удается добиться стабилизации общего состояния, больного подключают к специальным аппаратам и выполняют операцию.

В экстренных случаях хирургическое и инфузионное лечение проводят одновременно. Пораженный орган удаляют полностью или ушивают его поврежденные части. В настоящее время хирурги все чаще проводят органосберегающие операции. Верхнесрединная лапаротомия – самый удобный доступ для широкой ревизии органов брюшной полости, который обычно дополняют поперечным разрезом. Кровотечение останавливают электрокоагулятором или гемостатической губкой. После операции ложе органа зашивают кетгутом, а образовавшееся пространство дренируют трубкой в течение трех суток. Дренаж позволяет удалить серозный выпот и не пропустить возможный рецидив кровотечения.
Когда справиться с обширным повреждением селезенки становится очень сложно, ее удаляют. Спленэктомия показана, если орган отходит от ножки, прорезываются швы, имеются раны и трещины, затрагивающие ворота селезенки. Рваные и огнестрельные ранения — абсолютные показания к удалению. Селезеночную ткань имплантируют в большой сальник, чтобы сохранить функцию кроветворения и иммунитета. Для аутотрансплантации используют несколько фрагментов органа.

Восстановление
Реабилитационный период длится 2-3 месяца и протекает относительно тяжело. Пациентам рекомендуют соблюдать строгий постельный режим, избегать переохлаждения, принимать обезболивающие средства, антибиотики, иммуностимулирующие препараты и поливитаминные комплексы.
Диета имеет огромное значение в послеоперационном периоде. Больным рекомендованы некрепкие рыбные, мясные и овощные бульоны; гречневая, перловая и овсяная каши; приготовленная на пару или отварная морская рыба; тушеные овощи. Из рациона следует исключить сладости, жирное мясо, жареные блюда, сдобу, консервы, копчености. Общая калорийность рациона должна составлять 2000-2500 калорий. Этого достаточно, чтобы ослабленный организм постепенно восстановился. Лицам, перенесшим оперативное вмешательство, запрещено курить и пить во время реабилитации.
Если соблюдать все врачебные рекомендации и назначения, болевой синдром будет постепенно угасать и полностью исчезнет через 2-3 недели.
Последствия и прогноз
Разрыв селезенки влечет за собой опасные последствия. Риск наступления смертельного исхода зависит от общего состояния пострадавшего, обширности травмы и правильности оказания медицинской помощи. Но даже вовремя проведенное хирургическое лечение не может полностью вернуть человека к привычному образу жизни. Операция лишь останавливает кровотечение и частично сохраняет функции поврежденного органа. При этом у больного снижается иммунная защита, повышается число тромбоцитов, он начинает чаще и дольше болеть. Тяжело протекающие инфекции осложняются серьезными процессами. В раннем послеоперационном периоде нередко возникает вторичное кровотечение, перитонит, панкреонекроз, поддиафрагмальный абсцесс. Чуть позже развивается тромбоцитоз, молниеносный сепсис, снижение резистентности к инфекции и онкопатологии, развитие астении. Организм новорожденных и пожилых людей часто не способен справиться с тяжелой патологией.
Повреждение, при котором нарушается целостность внешней оболочки органа и ее паренхимы, называют разрывом селезенки. Основным признаком процесса является разобщение и разделение структуры органа с образованием щелевидного пространства. Закрытые травмы диагностируются чаще открытых. Разрыв селезенки требует неотложной медицинской помощи. В противном случае пострадавший погибнет от массивного кровотечения и шока. Без селезенки можно жить. Если орган удаляют полностью, ее функции берет на себя печень. От разрыва органа страдает весь организм.
Видео: как жить без селезенки? Телепрограмма.
Разрыв селезенки: симптомы и последствия у взрослых и детей
Селезенка — основной орган кроветворения у плода. В раннем детстве она вырабатывает иммуноглобулин М. Кроме того, селезенка выполняет роль фильтра, удаляя с помощью содержащихся в пей макрофагов аномальные клетки крови, продукты клеточного распада, а также инкапсулированные и плохо опсонизированные бактерии.
2. В каких случаях возможно повреждение селезенки?
Повреждение селезенки может произойти при ударе тупым предметом, резком торможении или сдавливании левой половины туловища, что часто происходит во время автомобильных аварий и падений с высоты.
3. Каковы симптомы повреждения селезенки?
Повреждение селезенки может сопровождаться болью в левом подреберье, обусловленной растяжением капсулы органа. Позже появляются симптомы раздражения брюшины, что связано с истечением крови в брюшную полость. У взрослых больных повреждения селезенки часто сочетаются с переломами нижних ребер слева. Характер нарушений жизненно важных функций при повреждении селезенки может быть различным и неспецифичпым; у значительного числа больных повреждение селезенки протекает бессимптомно.
4. Что такое симптом Кера (Kehr)?
Симптом Кера — боль в левом плече, вызванная раздражением диафрагмы кровью, излившейся в брюшную полость, или гематомой селезенки.
5. Какие исследования помогают диагностировать повреждение селезенки?
а) Экстренно выполненное УЗИ позволяет выявить свободную жидкость (кровь) в брюшной полости, если ее объем > 200 мл. В случаях, когда ультразвуковое исследование невозможно, проводят диагностический перитонеальный лаваж, который считается точным и чувствительным методом диагностики гемоперитонеума.
б) Больным со стабильной гемодинамикой показано более полное обследование. УЗИ позволяет достоверно диагностировать значительное кровотечение в брюшную полость, однако преимущество КТ состоит в том, что она определяет также характер повреждений паренхиматозных органов (печени, селезенки, поджелудочной железы, почек).
6. Как классифицируются повреждения селезенки? В чем значение классификации?
Выбор метода лечения зависит от состояния гемодинамики и результата оценки тяжести повреждения селезенки по данным КТ. При повреждениях I-III степени тяжести предпочтительно проведение консервативного лечения. Повреждения IV и V степени тяжести требуют экстренного оперативного вмешательства.
– I степень. Гематома: подкансульпая, не нарастает, занимает 50% поверхности органа, разрыв гематомы с активным кровотечением либо внутрипаренхиматозная гематома > 5 см в диаметре или продолжает увеличиваться.
Разрыв капсулы и паренхимы глубиной > 3 см, включая повреждение трабекулярного сосуда.
– IV степень. Гематома: внутрипаренхиматозная с активным кровотечением.
Разрыв: вовлечены сегментарные сосуды или сосуды ножки селезенки с нарушением кровоснабжения > 25% органа.
– V степень. Фрагментация селезенки. Отрыв селезенки от ножки или полное нарушение кровоснабжения органа.
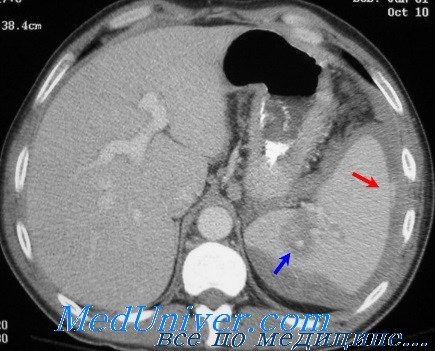 КТ при повреждении селезенки
КТ при повреждении селезенки
7. Всегда ли повреждения селезенки требуют выполнения лапаротомии?
Нет. КТ органов брюшной полости позволяет оцепить степень тяжести повреждений селезенки. При отсутствии гемодинамических нарушений возможно проведение консервативного лечения под постоянным врачебным контролем. Такой подход оказывается эффективным примерно у 95% больных с повреждениями селезенки I—III степени тяжести. Стабильным пациентам в случае продолжающегося кровотечения (которое требует переливания крови) можно выполнить селективную эмболизацию поврежденной артерии, если удалось определить источник кровотечения на висцеральной ангиограмме.
8. Каковы противопоказания к консервативному лечению повреждений селезенки?
а) Нарушения гемодинамики.
б) Стойкая коагулонатия.
в) Сопутствующие повреждения других органов брюшной полости, требующие оперативного вмешательства.
г) Сопутствующая травма (например, перелом таза с продолжающимся кровотечением, которое не позволяет оцепить динамику кровотечения в брюшной полости).
д) Тяжелое повреждение селезенки (V и иногда IV степени тяжести).
9. В каких случаях консервативное лечение считается неэффективным?
Консервативное лечение неэффективно, если па его фоне у пациента прогрессируют гемодинамические нарушения, продолжается кровотечение, усиливаются боли или увеличивается размер повреждения.
10. Что такое двухмоментный разрыв селезенки?
Это осложнение возникает менее чем в 1% случаев. Двухмоментный разрыв селезенки следует отличать от поздней диагностики повреждения органа и разрыва уже выявленной гематомы. Истинный двухмоментный разрыв селезенки происходит через 48 часов после травмы живота у больного, поступившего без явных клинических признаков повреждения органов брюшной полости.
11. Опишите в общих чертах спленэктомию по поводу травмы селезенки.
К первостепенной задаче относится остановка кровотечения, которая обычно достигается путем тампонады кровоточащих ран и сдавления селезенки рукой. В случае успеха данных манипуляций проводят тщательную ревизию брюшной полости для исключения повреждений других органов. Выполнение ревизии облегчает рассечение селезеночно-ободочной, селезеночно-почечной, селезеночно-диафрагмальной, селезеночно-желудочной связок и полная мобилизация селезенки.
При пересечении селезеночно-желудочной связки лигируют короткие желудочные артерии и вены. При некоторых повреждениях селезенки эффективны гемостатические средства, ушивание раны, резекция органа и укрытие кровоточащего участка специальной сеткой из рассасывающегося материала. Если принято решение выполнить спленэктомию, то селезенку удаляют после раздельной перевязки селезеночных артерии и вены.
12. Что такое аутотрансплантация селезенки?
Аутотрансплантация — имплантация гомогенизированной ткани селезенки или кусочков ее паренхимы в карманы, сформированные в большом сальнике.
13. Что предпочтительнее: сохранение, удаление или аутотрансплантация селезенки?
Показаниями к выполнению силеиэктомии служат шок, выраженные нарушения свертываемости крови и наличие других повреждений, угрожающих жизни больного.
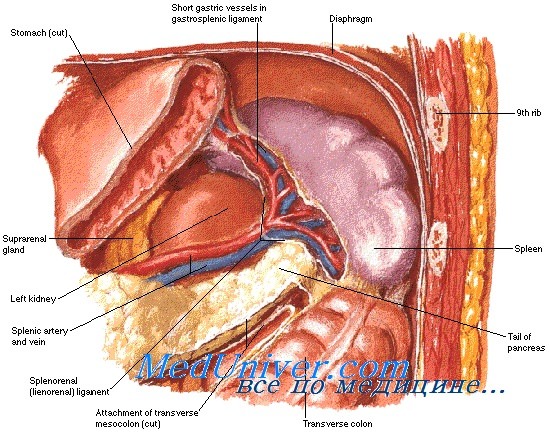 Топография селезенки
Топография селезенки
14. Сохраняется ли функция селезенки после аутотрансплантации?
Эффективность выполнения аутотрансплантации после спленэктомии достоверно не доказана. Считается, что нормальная функция селезенки после аутотрансплантации возможна при сохранении не менее 30% от исходной массы органа. Однако неизвестно, продолжает ли пересаженная ткань выполнять функцию защиты от патогенных микроорганизмов.
15. Каковы ранние осложнения спленэктомии?
К ранним осложнениям силеиэктомии относят кровотечение, поддиафрагмальный абсцесс, острое расширение желудка, перфорацию желудка, панкреатит (селезеночная артерия проходит вдоль верхнего края поджелудочной железы) и тромбоцитоз.
16. Вы знакомы с массивным постспленэктомическим сепсисом (OPSS)? Как его предупредить?
Массивный постспленэктомический сепсис (МПСС) — эго тяжелая бактериемия (вызванная обычно инкапсулированными бактериями), которая возникает у 2% больных, перенесших спленэктомию. Риск развития МПСС повышается, если силенэктомию выполняют в раннем детском возрасте. Наиболее часто МПСС вызывают пневмококки (50% случаев), менингококки, Escherichia coli, Haemophilus influenzae, стафилококки и стрептококки. Смертность при МПСС составляет 50%. Несмотря на редкость данного осложнения, высокий уровень смертности заставляет думать о целесообразности сохранения селезенки.
Вакцинация — основной метод профилактики МПСС. Пневмококковую и менингококковую вакцины вводят непосредственно после сплеиэктомии с последующей ревакцинацией каждые 5 лет. Учитывая возможность развития сепсиса несмотря на вакцинацию, рекомендуется длительный профилактический прием пенициллина, особенно детям моложе 2 лет.
17. В чем заключается наблюдение за больным в случае успешного консервативного лечения повреждения селезенки?
Если консервативное лечение неэффективно, то это обычно становится очевидным в течение 5 дней. В случае если проведенные мероприятия принесли желаемый эффект, то через 5 дней больному выполняют повторно УЗИ органов брюшной полости, чтобы констатировать отсутствие нарастания повреждений. Через 6 педель после травмы амбулаторно выполняют КТ органов брюшной полости для подтверждения полного заживления рапы селезенки. Больному следует воздерживаться от контактных видов спорта в течение 3 месяцев.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Разрыв селезенки
Разрыв селезенки – это нарушение целостности селезенки в результате травматического воздействия. Возникает при ударе в нижнюю часть левой половины грудной клетки или в область левого подреберья. Часто сочетается с повреждением других органов брюшной полости. Проявляется болями в левом подреберье и симптомами кровопотери, обычно наблюдаются признаки раздражения брюшины. Диагноз выставляется на основании клинических проявлений, данных лапароскопии и других исследований. Лечение оперативное – ушивание селезенки или удаление органа.
МКБ-10


- Причины
- Патанатомия
- Классификация
- Симптомы разрыва селезенки
- Диагностика
- Лечение разрыва селезенки
- Цены на лечение
Общие сведения
Разрыв селезенки – достаточно распространенное повреждение. Из-за высокой вероятности обильного кровотечения представляет непосредственную опасность для жизни, требует проведения немедленного оперативного вмешательства. Чаще встречается у лиц трудоспособного возраста, что обусловлено их более высокой физической активностью и более высоким риском попадания в экстремальные ситуации.
Разрывы селезенки могут быть изолированными, встречаться в составе сочетанной и множественной травмы (политравмы). Часто наблюдаются одновременные повреждения печени, брыжейки и толстой кишки. Возможно сочетание с переломами ребер, повреждением грудной клетки, переломом позвоночника, ЧМТ, переломом таза, переломами костей конечностей и другими повреждениями. Лечение данной патологии осуществляют травматологи и абдоминальные хирурги.

Причины
Разрыв селезенки встречается при различных высокоэнергетических травмах: падениях с высоты, промышленных, природных, железнодорожных или автодорожных катастрофах. К числу предрасполагающих факторов, повышающих вероятность повреждения селезенки, относятся недостаточно прочная тонкая капсула, полнокровие органа и его малая подвижность. С другой стороны, эти факторы нивелируются тем, что селезенка достаточно надежно защищена от внешних воздействий ребрами. Вероятность разрыва селезенки в результате травмы увеличивается при патологических процессах, сопровождающихся спленомегалией и повышением рыхлости паренхимы. Кроме того, прочность селезенки в некоторой степени зависит от степени ее кровенаполнения, положения органа в момент травмы, фазы дыхания, наполнения кишечника и желудка.
Патанатомия
Селезенка – паренхиматозный орган, расположенный в верхней левой части брюшной полости, кзади от желудка, на уровне IX-XI ребер. Покрыта капсулой. Имеет форму удлиненной и уплощенной полусферы, которая выпуклой стороной обращена к диафрагме, а вогнутой – к органам брюшной полости. Селезенка не относится к числу жизненно важных органов. Является основным источником лимфоцитов, продуцирует антитела, участвует в разрушении старых тромбоцитов и эритроцитов, выполняет функцию депо крови.
Классификация
В абдоминальной хирургии выделяют следующие виды разрывов селезенки:
- Контузия – наблюдается разрыв участка паренхимы при сохранении целостности капсулы органа.
- Разрыв капсулы без значительного повреждения паренхимы.
- Одномоментный разрыв селезенки – одномоментное повреждение капсулы и паренхимы.
- Двухмоментный разрыв селезенки – разрыв паренхимы, за которым через некоторое время следует разрыв капсулы.
- Разрыв капсулы и паренхимы с самостоятельной тампонадой (мнимый двухмоментный разрыв) – разрыв паренхимы быстро «закрывается» сгустком крови и кровотечение прекращается еще до появления выраженной клинической симптоматики. В последующем сгусток вымывается током крови, кровотечение возобновляется.
- Мнимый трехмоментный разрыв – двухмоментный разрыв, за которым через некоторое время следует самостоятельная тампонада, а позже – свободное позднее кровотечение.
Чаще всего наблюдаются одномоментные разрывы селезенки с немедленным возникновением кровотечения в брюшную полость. Двухмоментные разрывы составляют около 13% от общего количества закрытых повреждений селезенки, временной период между моментом травмы и началом кровотечения в брюшную полость колеблется от нескольких часов до 1-2,5 недель. Причиной разрыва капсулы при уже имеющейся центральной или подкапсульной гематоме становится физическое напряжение, чихание, кашель, ходьба, акт дефекации, поворот в постели и другие обстоятельства, вызывающие повышение давления в селезенке.
Большинство разрывов селезенки небольшие, сопровождаются стертой симптоматикой и диагностируются лишь через несколько часов, когда состояние больного ухудшается из-за продолжающейся кровопотери и скопления достаточного количества крови в брюшной полости. Профузное кровотечение с резким нарастанием клинических симптомов чаще наблюдается при двухмоментных повреждениях селезенки.

Симптомы разрыва селезенки
Клиника повреждений селезенки отличается большим разнообразием. Выраженность и наличие тех или иных проявлений зависят от степени разрыва, наличия или отсутствия сопутствующих повреждений, а также времени с момента травмы. Сразу после травматического воздействия может наблюдаться либо нерезкое ухудшение состояния, либо картина острой кровопотери без перитонеальных признаков, свидетельствующих о повреждении паренхиматозного органа. Основными жалобами в первые часы являются боли в районе левого подреберья и верхних отделах живота. Примерно у половины пациентов боли иррадиируют в левую лопатку и левое плечо.
Большинство больных принимают вынужденную позу: на левом боку с поджатыми ногами либо на спине. Брюшная стенка не участвует в акте дыхания. Степень напряжения брюшной стенки и выраженность болевого синдрома при пальпации живота может значительно варьировать как у разных больных, так и у одного и того же пациента в разные периоды после травмы. В отдельных случаях (при коллапсе или шоке) напряжение мышц живота может отсутствовать. Притупление звука в отлогих отделах живота при перкуссии наблюдается только при значительном кровотечении. Через некоторое время после травмы развивается парез кишечника, проявляющийся отсутствием дефекации, задержкой газов и вздутием живота.
Наряду с местными симптомами, наблюдается картина нарастающей острой кровопотери: бледность, липкий холодный пот, снижение АД, учащение пульса, рвота и тошнота, головокружение, прогрессирующая слабость, одышка и шум в ушах. В дальнейшем возможно двигательное возбуждение, сменяющееся потерей сознания, а также учащение пульса свыше 120 уд/мин и снижение АД ниже 70 мм рт. ст. При этом точно установить причину кровотечения на основании одних лишь клинических признаков удается не всегда, поскольку большинство перечисленных выше симптомов (за исключением болей в левом подреберье) непатогномоничны и появляются при любых острых катастрофах в животе.
Диагностика
Анализы крови на начальных этапах обследования малоинформативны, поскольку из-за механизмов компенсации кровопотери состав периферической крови может оставаться в пределах нормы в течение нескольких часов. Диагноз выставляется на основании клинических признаков, данных рентгенографии грудной клетки и рентгенографии живота. На рентгеновских снимках слева под диафрагмой определяется гомогенная тень. Дополнительными признаками разрыва являются ограничение подвижности и высокое стояние левого купола диафрагмы, расширение желудка, смещение левой части ободочной кишки и желудка вправо и книзу. При скудной клинической симптоматике, подкапсульных и центральных гематомах селезенки данные рентгенографии часто неспецифичны. Может потребоваться ангиография, однако этот метод не всегда применим из-за больших временных затрат, отсутствия необходимого оборудования или специалистов.
В настоящее время в связи с широким распространением эндоскопических методов все большее значение в диагностике разрывов селезенки приобретает лапароскопия. Эта методика позволяет не только быстро подтвердить наличие кровотечения в брюшную полость, но и точно установить его источник. При отсутствии эндоскопического оборудования альтернативой лапароскопии может стать лапароцентез – метод, при котором переднюю брюшную стенку прокалывают троакаром (полым инструментом), затем вводят через троакар катетер и выполняют аспирацию содержимого брюшной полости. Данная методика дает возможность подтвердить наличие кровотечения в брюшную полость, но не позволяет установить его источник.
Лечение разрыва селезенки
Кровотечения при подобных повреждениях крайне редко останавливаются самостоятельно, поэтому такая травма является показанием для экстренного хирургического вмешательства. Операция должна быть проведена в как можно более ранние сроки, поскольку нарастающая кровопотеря ухудшает прогноз. При возможности перед началом вмешательства добиваются стабилизации гемодинамики, осуществляя переливание крови и кровезаменителей. Если гемодинамические показатели не удается стабилизировать, операцию проводят даже при тяжелом состоянии пациента, параллельно продолжая осуществлять активные реанимационные мероприятия.
Классическим общепризнанным в травматологии и абдоминальной хирургии способом остановки кровотечения при любых разрывах селезенки считается полное удаление органа. Однако в последние годы, наряду с полным удалением, при отрывах фрагментов и неглубоких одиночных повреждениях некоторые хирурги в качестве варианта рассматривают органосохраняющую операцию – ушивание ран селезенки. Безусловными показаниями к полному удалению органа являются обширные разрывы и размозжения, разрывы в области ворот, обширные рваные и сквозные раны, невозможность надежного ушивания раны и прорезывание швов. В послеоперационном периоде после ушивания или удаления селезенки продолжают внутривенные инфузии крови и кровезаменителей, проводят коррекцию нарушений деятельности различных органов и систем, назначают обезболивающие и антибиотики.
Последствия разрыва селезенки
Разрыв селезенки – тяжелая патология, которая возникает вследствие нарушения целостности этого органа в результате какого-либо воздействия. Селезенка – орган человеческого тела, расположенный в левой части грудины. Основной функцией этого органа является производство клеток крови. Любые повреждения, локализующиеся в его тканях, могут привести к полной или частичной дисфункции селезенки и, как следствие, к ухудшению общего состояния взрослого человека или ребенка.

О чем идет речь?
Такая травма довольно часто встречается при падении с большой высоты, ДТП, природных, промышленных и железнодорожных катастрофах. Разрыв селезенки способен провоцировать развитие внутренних кровотечений. Чтобы не допустить развития данного осложнения, необходимо выполнить операцию как можно скорее.
Повреждение селезенки наблюдается чаще всего у трудоспособных лиц среднего возраста, что обуславливается их более высокой физической активностью в сравнении с детьми и пожилыми людьми. По статистике, трудоспособные люди чаще попадают в экстремальные ситуации, рискуя получить подобную травму. В зависимости от количества пострадавших органов, подобные повреждения могут быть:
- Изолированными, когда поражается только селезенка.
- Множественными, когда произошло повреждение нескольких органов.
В большинстве случаев одновременно с селезенкой повреждается брыжейка, печень и толстая кишка. Возможны также переломы ребер и позвоночника, повреждения грудной клетки, переломы костей и таза, черепно-мозговые травмы. Устранение подобных патологий осуществляется абдоминальными хирургами и травматологами. Селезенка является паренхиматозным органом, который располагается в левой части брюшной полости, за желудком.
Данный орган не относится к числу жизненно важных, хоть и выполняет ряд важных функций. Это основной источник лимфоцитов, продуцирующий антитела и занимающийся разрушением старых эритроцитов и тромбоцитов. Также селезенка выполняет функцию депо крови.
Какие симптомы патологии?
При появлении свободной внутрибрюшинной крови начинают развиваться устойчивые диффузные боли в животе, раздражение брюшины и сильная чувствительность. Если внутрибрюшное кровотечение превышает 5-10 % от объема крови, могут проявиться клинические признаки раннего шока.
- Симптомы включают в себя тахикардию, тахипноэ, беспокойство и тревогу.
- Бледность кожных покровов — неспецифический симптом и слабо проявляющийся, его могут различить только близкие люди пациента, которые знают его давно.
- Кроме того, клинические признаки включают снижение капиллярного наполнения и пульсового давления.
- С увеличением кровопотери в брюшной полости наблюдается вздутие живота, перитонеальные симптомы и явный шок.
Гипотония у пациента с подозрением на травму селезенки, особенно в молодом и здоровом возрасте, является причиной серьезного необходимого срочного хирургического вмешательства. Такое состояние должно привести к немедленной диагностической оценке и вмешательству либо в условиях операционной, либо интервенционной радиологии, особенно в случае некомпенсированного шока.
Причины, что провоцируют повреждение и разрыв селезенки
Существует множество причин, вследствие которых происходит повреждение целостности органа. Также стоит обратить внимание, что повредить селезенку могут не только механические факторы, но еще и патологические процессы, что присутствуют в организме.
Среди самых распространенных причин выделяют следующие:
- Травмы механического характера (силовое воздействие в область расположения органа).
- Инфекционные недуги, что вызывают увеличение селезенки и приводят до критического состояния.
- Чрезмерные физические нагрузки.
- Высокий уровень наполняемости кровью органа.
- Тяжелый процесс родоразрешения.
- Воспалительные процессы, что наблюдаются в соседних органах (вирус гепатита, цирроз и прочее).
- Возникновение доброкачественных или злокачественных новообразований.
- Клональные недуги кроветворной системы.

Порой очень сложно самостоятельно диагностировать разрыв селезенки и предотвратить критическое состояние. Комплексная симптоматика помогает специалистам установить диагноз в минимальные сроки, и своевременно купировать патологию, предотвращая последствия после ее разрыва.
Если рассматривать клиническую картину после разрыва селезенки и компетентной помощи, то прогнозы для жизни больного остаются благоприятными.
Однако, если больной своевременно не вызвал скорую помощь, а применил самолечение в виде болеутоляющих препаратов, то не исключается летальный исход.
Возможные осложнения и последствия травм селезенки
Осложнения травмирования селезенки включают рецидив кровотечения, образование кист и некроз. Кроме того, после операции возможен остаточный тромбоз и осложнения, связанные исключительно с лапаротомией.
Осложнения спленэктомии включают кровотечение из коротких сосудов органа. Самым страшным, но редким осложнением является инфицирование инкапсулированными организмами, такими как пневмококки.
Материалы, которые используется для сжатия капсулы селезенки при спленографии, часто синтетические, они могут имитировать пузыри абсцессов на послеоперационных КТ. После того как селезенка была удалена, пациенты должны быть автоматически внесены навсегда в группу риска для инкапсулированных инфекций.
Ангиоэмболизация селезенки может привести к неинфекционным связанным лихорадочным событиям, симпатическому плевральному выпоту и образованию абсцессов. Бедренные артериовенозные свищи и илиофеморальные псевдоаневризмы могут также развиться.
В некоторых случаях после лечения разрыва селезенки, возможны и другие осложнения.
- Посттравматические псевдокисты.
- Стерильные абсцессы и панкреатит.
- Тромбоцитоз.
- Повреждения поджелудочной железы, поддиафрагмальный абсцесс.
- Растяжение.

Последние исследования показывают, что смертность от травм селезенки достаточно высока даже в условиях первоклассных травматологических центров. В целом, прогноз, как правило, бывает разный Но полное удаление селезенки увеличивает риск развития смертельных и изнурительных инфекций в течение оставшейся части жизни пациента.
Риск осложнений или неудачи консервативного лечения выше у пациентов возрастом старше 55 лет, особенно у женщин, и связаны они с повышенной смертностью. Мультисистемные травмы при одновременном повреждении печени, поджелудочной железы, кишечника увеличивают вероятность спленэктомии.

Сроки реабилитации
После проведения оперативного вмешательства и удаления органа для восстановления функционала организма больному понадобиться несколько месяцев. Несмотря на небольшой срок реабилитации после удаления органа, он будет достаточно тяжелым. В процессе реабилитации необходимо принимать послеоперационную терапию, придерживаться постельного режима и соблюдать индивидуально подобранную диету.

Рацион больного должен состоять из белков, но исключать:
- сладости;
- жирные жареные блюда;
- мучные изделия;
- консервации;
- маринады;
- специи и всевозможные пряности.
Рацион питания должен включать:
- бульоны и супы;
- диетические крупы;
- рыба (только красная).
Чтобы полностью восстановить силы ежедневно больному следует потреблять приблизительно 2 тысячи ккал.
Видео — Все о селезенке
Лечение патологии
Когда у больного возникает тревожная симптоматика, то ему нужно срочно оказать первую помощь.
| Первоочередные действия | Описание |
|---|---|
| Больного укладывают на спину | Если у человека в боку со стороны селезенки ощущается толчок, то его нужно уложить на спину, затем под головой должен быть небольшой валик |
| Надавить посредине грудной клетки | Данное действие поможет приостановить обильное кровотечение, что возникло на фоне разрыва органа |
| Повторять надавливания на грудную клетку | Манипуляции с надавливанием помогают блокировать внутреннее кровотечение до приезда скорой помощи |
| Приложить холодный компресс | Для блокирования кровотечения рекомендуется прикладывать холодные компрессы к области живота |

Стоит отметить, что причины, провоцирующие эту патологию, могут вызвать как единичные крупные разрывы, так и небольшие по площади, но множественные повреждения этого органа. Как правило, крупный разрыв тканей селезенки сразу демонстрирует симптомы, о которых упоминалось в этой статье.
Во втором случае симптомы могут проявляться не сразу и быть отсроченными. Иногда множественные разрывы тканей селезенки диагностируют только тогда, когда кровь, сочащаяся сквозь раны, заполняет собой большую часть брюшной полости. Такие осложнения могут нести большой риск для здоровья человека. Лечение разрыва тканей селезенки производится только в стационарных условиях. Существует два способа избавления от этой проблемы: хирургическое вмешательство, направленное на частичное удаление тканей, либо полная резекция органа.
Важно понимать, что лечение этой патологии хоть и позволит избавиться от основной проблемы, но не сможет полностью вернуть человеку здоровье. Как правило, у людей, пострадавших от разрыва тканей селезенки, при успешно проведенной операции наблюдается тотальное снижение защиты организма, потеря иммунитета и сильное увеличение количества тромбоцитов в крови. Эти последствия являются трудноустранимыми.
Профилактические мероприятия
Чтобы предотвратить возможное повреждение тканей селезенки, следует соблюдать элементарные правила:
- Никогда не нарушать постельный режим при респираторно-вирусных недугах.
- Регулярно выполнять физические упражнения.
- Соблюдать меры предосторожности по травмированию области селезенки.
- Минимизировать подъемы тяжестей.
- Беременным рекомендовано обязательно носить бандаж.
- Своевременно лечить инфекционные и другие недуги, что могут приобрести хронический характер.
Данные профилактические правила помогут минимизировать риски вероятного разрыва селезенки.
Селезенка – строение, функции. Почему селезенка увеличена? Опасна ли спленомегалия?
Селезенка – строение, функции. Почему селезенка увеличена? Опасна ли спленомегалия?
Селезенка – это небольшой орган, расположенный под ребрами на левой стороне живота. Он относится как к лимфатической, так и к кровеносной системе.
Хотя без этого органа можно жить, он выполняет довольно важные функции для нашего организма. При некоторых болезненных состояниях селезенка может увеличиваться. Каковы функции селезенки и опасно ли ее увеличение? Ответы на эти вопросы приведены ниже.
Как устроена селезенка?
Селезенка – это самый большой лимфатический орган в организме человека. Он расположен в левой части брюшной полости, чуть ниже ребер. У здорового человека селезенку нельзя нащупать пальцами. Этот орган довольно маленький, весит около 150 граммов и может вместить до 50 мл крови.
Селезенка состоит из ретикулярной соединительной ткани. Внутри селезенки можно выделить белые пятна пульпы, окруженные элементами красной пульпы. Белые островки – это не что иное, как скопления лимфоцитов, поэтому эта часть принадлежит лимфатической системе и отвечает за иммунную систему нашего тела.
” data-medium-file=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Строение-селезенки.jpg?fit=450%2C290&ssl=1?v=1612277988″ data-large-file=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Строение-селезенки.jpg?fit=800%2C515&ssl=1?v=1612277988″ loading=”lazy” src=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/%D0%A1%D1%82%D1%80%D0%BE%D0%B5%D0%BD%D0%B8%D0%B5-%D1%81%D0%B5%D0%BB%D0%B5%D0%B7%D0%B5%D0%BD%D0%BA%D0%B8.jpg?resize=800%2C515&ssl=1″ alt=”Строение селезенки” width=”800″ height=”515″ srcset=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Строение-селезенки.jpg?w=800&ssl=1 800w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Строение-селезенки.jpg?w=450&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Строение-селезенки.jpg?w=768&ssl=1 768w” sizes=”(max-width: 800px) 100vw, 800px” data-recalc-dims=”1″ /> Строение селезенки
Белые скопления окружены красными тканями, которые представляют собой плотную сеть кровеносных сосудов, фильтрующих кровь. Весь орган окружен серозной оболочкой и фиброзной капсулой.
Кроме того, в селезенке могут наблюдаться полосы гладких мышц, благодаря которым селезенка может сокращаться и расслабляться – это позволяет перекачивать кровь внутрь и наружу в зависимости от потребностей организма.
Каковы функции селезенки?
Селезенка, как самый большой лимфатический орган, выполняет несколько ключевых функций в нашем организме. Один из них – захват и уничтожение старых или поврежденных клеток крови, то есть красных кровяных телец, тромбоцитов и белых кровяных телец. Образующиеся при этом продукты распада переносятся вместе с кровью в печень, где превращаются в билирубин – компонент желчи.
Селезенка также поддерживает иммунную систему, потому что она участвует в производстве лимфоцитов, то есть клеток, которые помогают бороться с микробами.
Еще одна важная функция – способность хранить кровь в селезенке. Этот орган обычно хранит около 50 мл крови, но из-за наличия кровеносных сосудов, которые расширяются и сужаются в соответствии с потребностями организма, селезенка может удерживать гораздо большее количество крови.
В момент травмы, сопровождающейся значительной кровопотерей, резерв крови в селезенке выбрасывается в кровоток.
Функция селезенки плода
Селезенка выполняет важные функции уже в утробе матери, отвечая за эритропоэз, то есть процесс образования красных кровяных телец. Эту функцию она выполняет с 8-й недели до 5-го месяца жизни плода.
Увеличенная селезенка – это повод для беспокойства?
Спленомегалия или увеличение селезенки – это состояние, при котором селезенка увеличивается в размерах до такой степени, что ее можно пальпировать – «почувствовать» кончиками пальцев, слегка надавливая на верхнюю часть левой стороны живота.
” data-medium-file=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Спленомегалия.jpg?fit=450%2C270&ssl=1?v=1612277984″ data-large-file=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Спленомегалия.jpg?fit=800%2C480&ssl=1?v=1612277984″ loading=”lazy” src=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/%D0%A1%D0%BF%D0%BB%D0%B5%D0%BD%D0%BE%D0%BC%D0%B5%D0%B3%D0%B0%D0%BB%D0%B8%D1%8F.jpg?resize=800%2C480&ssl=1″ alt=”Спленомегалия” width=”800″ height=”480″ srcset=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Спленомегалия.jpg?w=800&ssl=1 800w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Спленомегалия.jpg?w=450&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Спленомегалия.jpg?w=768&ssl=1 768w” sizes=”(max-width: 800px) 100vw, 800px” data-recalc-dims=”1″ /> Спленомегалия
Процесс увеличения селезенки чаще всего является симптомом другого заболевания, поэтому ранняя диагностика и определение причины проблемы при спленомегалии очень важны.
Селезенка – тревожные симптомы
Симптомы, которые должны заставить больного обратиться к гастроэнтерологу:
- дискомфорт с левой стороны;
- чувство распирания в животе;
- тошнота;
- отсутствие аппетита или общая слабость.
На основании опроса пациента и пальпации живота специалист может направить пациента для дальнейшего диагноза, чтобы подтвердить предполагаемый диагноз.
Наиболее частые причины увеличения селезенки
Причины возникновения спленомегалии могут быть самыми разными. Считается, что наиболее частая причина – инфекции. К ним относятся вирусные инфекции (мононуклеоз, цитомегалия), бактериальные инфекции ( туберкулез , брюшной тиф) и протозойные инфекции (малярия, токсоплазмоз).
” data-medium-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Туберкулез.jpg?fit=450%2C270&ssl=1?v=1612277968″ data-large-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Туберкулез.jpg?fit=900%2C540&ssl=1?v=1612277968″ loading=”lazy” src=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/%D0%A2%D1%83%D0%B1%D0%B5%D1%80%D0%BA%D1%83%D0%BB%D0%B5%D0%B7.jpg?resize=900%2C540&ssl=1″ alt=”Туберкулез” width=”900″ height=”540″ srcset=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Туберкулез.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Туберкулез.jpg?w=450&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Туберкулез.jpg?w=768&ssl=1 768w” sizes=”(max-width: 900px) 100vw, 900px” data-recalc-dims=”1″ /> Туберкулез
Увеличение селезенки также может возникнуть у людей с лейкемией или лимфомой. Также могут вызвать умеренную спленомегалию наследственный сфероцитоз и острая талассемия.
Спленомегалия также может быть симптомом некоторых заболеваний обмена веществ, таких как болезнь Гоше или Ниманна. Также может наблюдаться увеличение селезенки при ревматоидном артрите , саркоидозе или системной красной волчанке.
Селезенка – лечение
Лечение спленомегалии в основном заключается в диагностике вызывающего ее заболевания и проведении соответствующих лечебных мероприятий. Если назначенная гастроэнтерологом терапия не приносит результатов, может быть назначена процедура спленэктомии, то есть хирургическое удаление селезенки.
Публикации в СМИ
Травмы селезёнки
Типы повреждений • Проникающие xe “Травма:селезёнки” ранения (ножевые, огнестрельные). Травма селезёнки может возникать при ранениях живота, средней или нижней части грудной клетки • Тупая закрытая травма чаще возникает при дорожно-транспортных происшествиях. Повреждение селезёнки приводит к профузному внутреннему кровотечению и шоку. В 5% случаев при тупых травмах разрыв селезёнки может быть отсроченным (двухмоментным) • Двухмоментный разрыв •• Сначала возникает подкапсульная гематома. В результате лизиса эритроцитов повышается осмолярность содержимого гематомы, что приводит к её увеличению и разрыву стенки (капсулы селезёнки) •• Около 75% отсроченных разрывов возникает спустя 2 нед после первичного повреждения и проявляется острейшим шоком, возникающим вследствие профузного внутреннего кровотечения • Ятрогенные травмы образуются вследствие сильной тракции за селезёночные связки или неправильного положения ранорасширителей при полостных операциях. В 20% случаев показание к спленэктомии — ятрогенная травма • Спонтанные разрывы возникают в результате спленомегалии различного генеза (например, при мононуклеозе, лейкозе, малярии).
Клиническая картина • Внутреннее кровотечение и шок: бледность кожных покровов, холодный пот, тахикардия, снижение АД, Hb, Ht при скоплении крови в поддиафрагмальном пространстве — симптом «ваньки-встаньки» (усиление болей при горизонтальном положении больного, притупление перкуторного звука в отлогих местах брюшной полости) • Симптомы раздражения брюшины: напряжение мышц брюшной стенки, симптомы Щёткина–Блюмберга, Воскресенского и т.д. • При ранении грудной полости — признаки пневмо- и гемоторакса.
ЛЕЧЕНИЕ. Спасти орган удаётся редко, лишь при поверхностных и незначительных травмах.
• При небольших разрывах капсулы кровотечение иногда удаётся остановить электрокоагуляцией и наложением гемостатической губки.
• Спленэктомия — метод выбора при массивных травмах, особенно в сочетании с повреждением других органов •• Показания к спленэктомии: обширная травма селезёнки, кровотечение из расширенных вен пищевода, вызванное тромбозом селезёночных вен •• Осложнения после спленэктомии ••• Ателектаз нижней доли левого лёгкого (возникает часто) ••• Поддиафрагмальный абсцесс в сочетании с левосторонним выпотным плевритом ••• Постспленэктомический сепсис. Заболевание начинается с неспецифических симптомов, напоминающих пневмонию средней тяжести, затем появляется высокая лихорадка, возможен шок. У взрослых, перенёсших спленэктомию в связи с травмой, риск развития сепсиса составляет 0,5–0,8%.
Код вставки на сайт
Травмы селезёнки
Типы повреждений • Проникающие xe “Травма:селезёнки” ранения (ножевые, огнестрельные). Травма селезёнки может возникать при ранениях живота, средней или нижней части грудной клетки • Тупая закрытая травма чаще возникает при дорожно-транспортных происшествиях. Повреждение селезёнки приводит к профузному внутреннему кровотечению и шоку. В 5% случаев при тупых травмах разрыв селезёнки может быть отсроченным (двухмоментным) • Двухмоментный разрыв •• Сначала возникает подкапсульная гематома. В результате лизиса эритроцитов повышается осмолярность содержимого гематомы, что приводит к её увеличению и разрыву стенки (капсулы селезёнки) •• Около 75% отсроченных разрывов возникает спустя 2 нед после первичного повреждения и проявляется острейшим шоком, возникающим вследствие профузного внутреннего кровотечения • Ятрогенные травмы образуются вследствие сильной тракции за селезёночные связки или неправильного положения ранорасширителей при полостных операциях. В 20% случаев показание к спленэктомии — ятрогенная травма • Спонтанные разрывы возникают в результате спленомегалии различного генеза (например, при мононуклеозе, лейкозе, малярии).
Клиническая картина • Внутреннее кровотечение и шок: бледность кожных покровов, холодный пот, тахикардия, снижение АД, Hb, Ht при скоплении крови в поддиафрагмальном пространстве — симптом «ваньки-встаньки» (усиление болей при горизонтальном положении больного, притупление перкуторного звука в отлогих местах брюшной полости) • Симптомы раздражения брюшины: напряжение мышц брюшной стенки, симптомы Щёткина–Блюмберга, Воскресенского и т.д. • При ранении грудной полости — признаки пневмо- и гемоторакса.
ЛЕЧЕНИЕ. Спасти орган удаётся редко, лишь при поверхностных и незначительных травмах.
• При небольших разрывах капсулы кровотечение иногда удаётся остановить электрокоагуляцией и наложением гемостатической губки.
• Спленэктомия — метод выбора при массивных травмах, особенно в сочетании с повреждением других органов •• Показания к спленэктомии: обширная травма селезёнки, кровотечение из расширенных вен пищевода, вызванное тромбозом селезёночных вен •• Осложнения после спленэктомии ••• Ателектаз нижней доли левого лёгкого (возникает часто) ••• Поддиафрагмальный абсцесс в сочетании с левосторонним выпотным плевритом ••• Постспленэктомический сепсис. Заболевание начинается с неспецифических симптомов, напоминающих пневмонию средней тяжести, затем появляется высокая лихорадка, возможен шок. У взрослых, перенёсших спленэктомию в связи с травмой, риск развития сепсиса составляет 0,5–0,8%.




