Ангина
Ангина (или острый тонзиллит) – общее инфекционное заболевание, характеризующееся поражением гланд (миндалин) горла и симптомами общей интоксикации.
Название происходит от латинского слова, обозначающего «сжимать, душить». Врачи XIX века так и называли ангину – «жаба». Название отражает основной симптом и жалобу пациента — ощущение сдавления горла, затруднения глотания из-за увеличения небных миндалин, отека окружающих тканей.
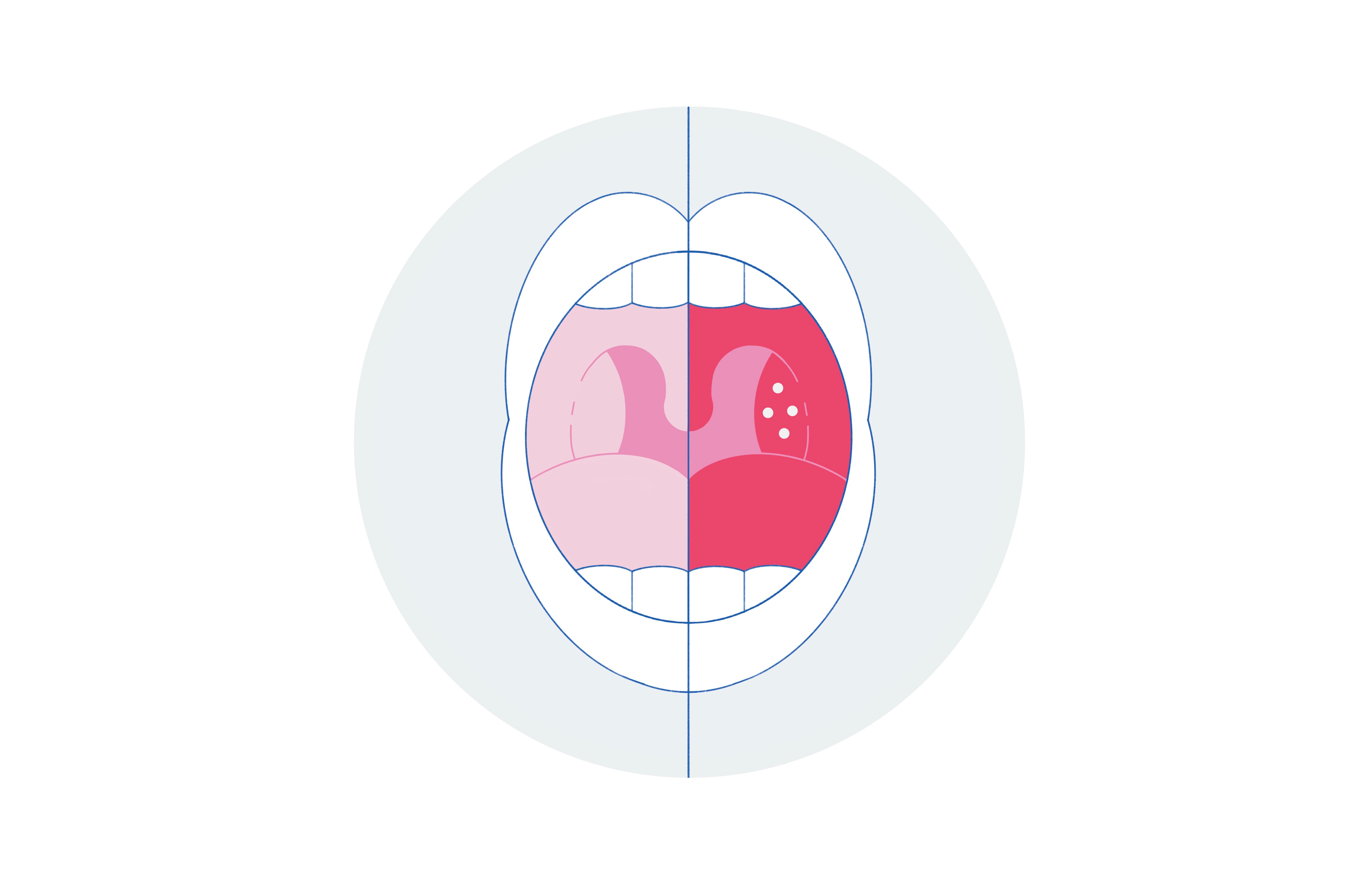
Небные миндалины являются частью лимфоидного кольца Пирогова-Лангханса – барьера на пути инфекции из окружающей среды и поражаются чаще других образований этого кольца.
Они хорошо видны по бокам между небными дужками при широко открытом рте по команде «скажите А-А-А». Когда человек здоров, миндалины можно увидеть между дужками или в виде небольших гладких валиков розового цвета или не увидеть совсем.
При заболевании они увеличиваются в размерах, слизистая становится гиперемированной (ярко-красной), в зависимости от стадии и вида ангины появляются налеты различной формы и цвета.
Причины ангины, возбудители
Острый тонзиллит (ангина) в 80-85% случаев возникает при встрече организма с пиогенным стрептококком (β-гемолитический стрептококк группы А), для чего необходим контакт с человеком, больным ангиной.
Пути передачи возможны воздушно-капельный, контактный (через общую зубную щетку, например) или алиментарный (с пищей)
Дети от 5 до 15 лет особенно чувствительны к стрептококковой инфекции и болеют ангиной чаще других категорий пациентов.
Вероятность заболевания значительно повышается при ослаблении организма на фоне переохлаждения, предшествующей респираторной вирусной инфекции, гиповитаминозах.
Поэтому заболеваемость ангиной имеет сезонный характер — в холодное, сырое время года, во время эпидемий гриппа и других респираторных вирусных инфекций.
Скученность (детские сады, школы, предприятия) также способствует распространению заболевания.
В такой ситуации причиной воспаления миндалин могут стать микроорганизмы, с которыми здоровый организм справляется. Пневмококк, стафилококки, гемофильная палочка, грибы, спирохеты, вирусы — также вызывают ангину. Даже очаги хронической инфекции (кариес, хронический синусит) могут стать причиной ангины.
Классификация ангины (острого тонзиллита)
Первичная ангина — бактериальная, вызванная патогенными или условно-патогенными микробами (гемолитическим стрептококком прежде всего)
Вторичная — на фоне других инфекционных заболеваний — дифтерия, скарлатина, инфекционный мононуклеоз, сифилис, туберкулез.
Ангина на фоне заболеваний крови (лейкоз, агранулоцитоз) также относится к вторичным.
По виду возбудителя ангина:
По характеру местного процесса может быть ангина:
1. Катаральная — воспаление миндалин без образования налетов. Гланды увеличены в объеме, гиперемированны, лихорадка и общая симптоматика выражены умеренно;
2. Фолликулярная — появляются мелкие белые очаги на поверхности увеличенных гиперемированных миндалин — просвечивает гнойное содержимое фолликулов. Иногда такие миндалины сравнивают с картиной звездного неба;
3. Лакунарная – гнойное содержимое фолликулов выходит на поверхность миндалины и выглядит зеленоватыми, выступающими над поверхностью, сливающимися между собой очагами. Налет легко снимается, поверхность миндалин не кровоточит;
4. Язвенно-пленчатая (некротическая) – налет грязно-серого цвета, сливается в обширные очаги, после снятия налета поверхность кровоточит, остаются очаги изъязвления. Симптомы интоксикации выраженные.
Катаральная ангина может быть самостоятельной формой или начальной стадией фолликулярной и лакунарной ангины. Некротическая форма также проходит через более легкие поражения миндалин.
Основные признаки/симптомы заболевания:
Боль в горле при глотании и без него;
Затруднения глотания из-за болезненности и сужения входа в глотку;
Охриплость, изменение тональности голоса;
Неприятный запах изо рта (более выражен при грибковой ангине, в некротической стадии);
Повышение температуры (субфебрильная при катаральной, вирусной, грибковой форме, до 39-400С с ознобами при любой гнойной или осложненной ангине). Повышение температуры при ангине носит, как правило, постоянный характер;
Общие симптомы – слабость, потливость, головная боль, боль в мышцах, ознобы, снижение аппетита;
Боль в шее, увеличение подчелюстных, шейных лимфатических узлов.
Осложнения ангины
Ранние осложнения развиваются в первые 6-9 дней. Обусловлены распространением инфекции на окружающие ткани и органы, иногда с образованием гнойных очагов.
К ним относятся:
1. паратонзиллярный абсцесс (появляется асимметрическое увеличение одной из миндалин, выраженная лихорадка, озноб, болезненность при движениях шеи и при глотании);
2. заглоточный абсцесс (гнойный лимфаденит лимфатических узлов заглоточного пространства – затруднение глотания, выраженная интоксикация, лихорадка);
3. синусит и отит (воспаление придаточных пазух носа, среднего уха);
5. сепсис (распространение возбудителя и токсинов с током крови по всему организму, состояние, требующее интенсивной терапии в стационаре);
Такие осложнения развиваются при неадекватном лечении и у ослабленных пациентов (например, при ВИЧ-инфекции). Пациенты нуждаются в госпитализации, иногда выполняется вскрытие и дренирование гнойных очагов.
Поздние осложнения развиваются через 2-3 недели от начала заболевания. В патогенезе их лежит инфекционно-аллергическая аутоиммунная реакция. Организм отвечает на попадание микробных агентов выработкой защитных антител. При высокой реактивности организма становится очень много комплексов антиген-антитело и они, задерживаясь на стенках сосудов, почечных мембранах, элементах соединительной ткани (клапаны сердца в том числе) повреждают эти структуры.
Проявлением такой реакции могут быть:
ревматическое поражение суставов;
эндомиокардит (поражение клапанного аппарата и мышцы сердца);
гломерулонефрит (серьезное заболевание почек);
Поздние осложнения чаще встречаются при несоблюдении охранительного режима, неадекватной медикаментозной терапии.
Основная опасность стрептококковой ангины обусловлена именно этими осложнениями.
Диагностика ангины
Жалобы пациента, связь с переохлаждением или контакт с больным ангиной человеком;
Обследование врачом (измерение температуры тела, общий осмотр, фарингоскопия (осмотр горла с помощью шпателя и фонарика), пальпация лимфатических узлов шеи, выслушивание легких и т.д.);
Клинический анализ крови (может быть выявлено повышение числа лейкоцитов, воспалительный «сдвиг» в лейкоформуле, ускорение СОЭ), мочи (появление белка при осложнениях);
Бактериологическое исследование мазка из ротоглотки (в том числе, с помощью экспресс-теста на гемолитический стрептококк) с посевом микрофлоры и определением ее чувствительности к антибиотикам;
Через 5-7 дней желательно сделать ЭКГ;
При тяжелом течении – определение маркеров воспаления (антистрептолизин-О, СРБ, ревмофактор).
Лечение ангины
При появлении первых признаков ангины, особенно с повышением температуры тела выше 380С – обязательно обратиться к врачу, вызвать его на дом.
Режим
Лечение в большинстве случаев в домашних условиях, госпитализация требуется при развитии осложнений.
Общее для любой ангины – постельный или полупостельный режим в течение 3-4 дней. Такой подход снижает не только вероятность серьезных осложнений у заболевшего человека, но ограничение контактов предупреждает распространение инфекции.
При высокой лихорадке назначают жаропонижающие препараты (ибупрофен, парацетамол, аспирин) – выбор препарата определяется возрастом пациента, наличием аллергических реакций. Детям не назначают ацетилсалициловую кислоту, чаще применяют ибупрофен. При высокой лихорадке предпочтительны ректальные формы препаратов и строгий контроль допустимой суточной дозы.
Если температура тела достигает 400С и не снижается после приема максимальной дозы жаропонижающих препаратов, может развиться судорожный синдром (чаще у детей). В таких случаях необходима экстренная медицинская помощь («неотложка») и, вероятно, госпитализация.
Местное лечение
Применяются местные обезболивающие (с лидокаином, например), антисептические средства в виде орошений, аппликаций, полосканий, рассасываемых таблеток. Это безрецептурные препараты, в большом ассортименте представленные в аптеках. При выборе их нужно ориентироваться на возраст пациента и наличие известной аллергической реакции на компоненты препарата.
Полоскание горла растворами соли, соды, настоями трав, мирамистином, хлоргексидином, хлорфиллиптом – важная составляющая лечения ангины. Эта группа средств поможет снять болевой синдром, оказать местное очищающее действие.
За счет полоскания горла происходит очищение поверхности миндалин от налета, поэтому рекомендуют полоскать достаточно часто, теплым раствором, не менее 30 секунд.
Но, концентрированные лекарства (особенно спиртовые растворы) требуют достаточного разведения теплой водой, чтобы не вызвать дополнительную химическую травму миндалин.
С осторожностью нужно относиться к различным согревающим процедурам и механическому удалению налетов. Можно спровоцировать генерализацию инфекции.
Очень популярны средства народной медицины, различные составы для полоскания и смазывания горла (вплоть до керосина и крепких спиртовых растворов). К любому подобному рецепту относитесь критически, посоветуйтесь с врачом.
Специальное, патогенетическое лечение (антибактериальные препараты) может быть назначено только врачом в зависимости от клинической картины и результатов обследования. Если нет данных за бактериальную ангину (вирусное или грибковое поражение) антибиотики не назначают, лечение будет либо симптоматическое, местное, либо противогрибковыми препаратами.
До начала приема антибиотика желательно взять материал на бактериологическое исследование (мазок из зева). До получения его результата назначают препарат широкого спектра действия (стрептококк чувствителен к препаратам пенициллинового ряда).
Если в течение 2-х суток нет эффекта от терапии (сохраняется лихорадка, гнойные налеты на миндалинах) – лечение корректируется по результату бактериологического анализа.
В схему лечения часто входят антигистаминные препараты для снижения аутоиммунного ответа, предупреждения поздних ревматических осложнений.
Хирургическое лечение
При рецидивирующих повторных ангинах (более 6 эпизодов в течение года), появлении нарушений дыхания во сне на фоне хронического тонзиллита, гнойных осложнениях ангины может быть предложена и выполнена операция по удалению миндалин – тонзиллэктомия.
В настоящее время показания к такому вмешательству более узкие, чем 50-60 лет назад, когда гланды удаляли гораздо чаще. В последующем была доказана их защитная барьерная роль и к тонзиллэктомии стали относиться более осторожно.
Диета при ангине – щадящая пища, комфортной температуры (не холодная и не горячая), измельченная, протертая при трудностях с проглатыванием.
Лучше воздержаться на 5-7 дней от острой, очень соленой еды, постараться исключить грубые жесткие частицы (орехи, семечки, твердые сырые овощи, сухари);
Обязательно обильное питье до 2-2,5л в день, теплые напитки с лимоном, медом, травяные отвары. При хорошей переносимости – теплое молоко, чай с молоком.
Прием пищи дробными порциями, до 5-6 раз в день.
Обогащение пищи витаминами (С, гр.В) – фрукты, ягоды, морсы из них, отвар шиповника.
Основные блюда: молочные каши, супы-пюре, картофельное пюре, мясо в виде фарша, нежирная рыба без костей, творог, тушеные овощи, некислые мягкие фрукты.
Профилактика
Изоляция больного с ангиной, отдельное белье, посуда;
При контакте с пациентом надевать защитную маску, не пользоваться одной посудой, полотенцем;
Избегать переохлаждения (общего и местного);
Вакцинация против гриппа (предупреждение ослабления организма);
Профилактика гиповитаминоза (разнообразное питание, прием поливитаминных комплексов);
Закаливание, регулярная физическая активность, отказ от курения (повышение иммунитета).
Итак, мы рассмотрели причины, признаки, особенности различных видов ангины, ее возможные осложнения и направления лечения.
Основное, что важно понять и запомнить – ангина очень распространенное, заразное заболевание с благоприятным прогнозом. Но, относиться к ней легкомысленно нельзя, учитывая серьезные возможные осложнения. Любые лечебные мероприятия (медикаментозные и «народные») лучше обсудить с врачом.
Пугачева Наталья Владимировна, врач-диетолог, врач-кардиолог. Клиника Управления здоровьем Института персонализированной медицины Сеченовского Университета.
Ангина у детей. Как лечить ангину у ребенка?
Ангина у детей – острое воспалительное заболевание инфекционной природы. В обиходе ангиной очень часто называют любую боль в горле, но это неправильно. В ходе ангины поражаются миндалины, расположенные в лимфоидном кольце глотки, другое название заболевания – острый тонзиллит.

К ангине нужно относиться со всей серьезностью и проходить комплексное лечение под наблюдением педиатра или отоларинголога. Самолечение недопустимо и крайне опасно!
Формы, виды и причины
Первичная форма сразу развивается в области миндалин.
Вторичная – возникает как осложнение основной болезни, например, скарлатины или кори.
Специфическую ангину вызывают грибы, хламидии или микоплазма.
Ангина развивается на фоне вирусной или бактериальной инфекции. У 80% заболевших ангину вызывает аденовирус, энтеровирус, вирус герпеса, золотистый стафилококк или стрептококк.
Способствующие заражению факторы: переохлаждение, авитаминоз, смена климата.

По характеру протекания ангина может стать хронической с периодическими рецидивами – обострениями. Диагноз обычно ставится, если острый тонзиллит возникает чаще 3-4 раз в год, а боль в горле длится около 3 месяцев.
Виды ангины:
катаральная (краснота, отечность, серозный налет);
фолликулярная (гиперемия, гнойные фолликулы);
лакунарная (желтый налет, отечность, краснота, фолликулы);
фиброзная (полупрозрачный налет, белесая пленка);
флегмонозная (гноение миндалин, односторонний абсцесс);
ангренозная (язвы, некротические участки, белесый серозный налет).
Последствия

Детский организм очень уязвим к любой инфекции, поскольку его иммунитет лишь формируется. Воспаление небных миндалин, которые являются частью защитной системы, развивается стремительно и может вести к опасным осложнениям.
Если не лечить заболевание правильно, высок риск осложнений, таких как: острый отит, абсцесс заглоточной области; полиартрит, гломерулонефрит; энцефалит, сепсис, а также сердечные нарушения (миокардит, перикардит или панкардит). Герпетическая ангина способна перейти в серозный менингит – опасное для жизни заболевание.
Следует помнить, что ангина заразна: передача возбудителей происходит контактным и воздушно-капельным путями. Поэтому на все время болезни следует изолировать маленького пациента от других детей и, по возможности, от взрослых.
Симптомы
Как правило, дети переносят острый тонзиллит более тяжело, чем взрослые. Их организм подвергается сильнейшей интоксикации, любая форма болезни практически всегда сопровождается лихорадкой. Если ангина имеет вирусное происхождение, она протекает вместе с кашлем и насморком. У детей часто появляется стоматит, конъюнктивит и диарея. При этом отмечаются и особые симптомы для каждой формы.
Катаральная ангина. Длится около недели, сопровождается сухостью, жжением и болью в горле, особенно при глотании. Обычно ребенок чувствует слабость, нередко – головную боль. Температура высокая – до 39 о С. Лимфоузлы часто увеличены, на языке налет белого цвета.
Фолликулярная ангина. Продолжается 7-10 суток. Есть признаки интоксикации – потеря аппетита, сильная усталость. Ребенка лихорадит, знобит. Может присутствовать рвота, спутанность сознания. Боль часто отдает в ухо.
Лакунарная ангина. Может продолжаться до двух недель, с симптомами выраженной интоксикации. Отек миндалин и инфильтрация не позволяют больному открыть рот. Отмечается сильная гнусавость, невнятность речи. Лимфоузлы на шее опухают и вызывают болевые ощущения при попытке повернуть голову.
Диагностика

При любых сомнительных признаках заболевания у ребенка необходимо как можно быстрее обратиться к врачу – педиатру или лору. Первым делом специалист произведет объективный осмотр с пальпацией и соберет данные для анамнеза, задавая вопросы родителю или самому маленькому пациенту. Для уточнения вида заболевания и корректного подбора схемы лечения, возможно, будут назначены дополнительные исследования:
– бактериальный посев, чтобы выявить патоген (производится с помощью ватного тампона, путем соскабливания из горла);
– анализ крови, чтобы распознать природу заболевания (бактериальную или инфекционную) и реакцию организма;
– фарингоскопия, чтобы определить форму и тяжесть заболевания.
Лечение
Эффективное лечение ангины у детей возможно, только если оно будет своевременным и комплексным. Его обязательно подбирает специалист с учетом возраста пациента, его индивидуальных особенностей и особенностей протекания острого тонзиллита.
Лечение ангины у детей в основном является симптоматическим и зависит от вида ангины.
Катаральная форма: прописываются антибактериальные средства, препараты для полосканий горла, обильное питье и постельный режим.
Фолликулярная и лакунарная форма: как правило, подбираются антибиотики, жаропонижающие препараты, антигистамины, средства для обработки горла.
В тяжелых случаях, осложненных абсцессом, показано хирургическое лечение – вскрытие гнойного абсцесса. При рецидивирующем течении острого тонзиллита (ангины) может быть показана тонзиллэктомия (удаление миндалин).
Очень важно завершить полный курс лечения антибиотиками, причем даже в случае если ребенок уже чувствует себя хорошо и симптомы исчезли.
Обратите внимание: высокую температуру рекомендуется сбивать только если она превышает значение 38,5, так как воспалительный процесс является защитной реакцией и направлен на уничтожение возбудителей болезни. Однако, если малыш плохо переносит жар или у него возникли судороги, лекарство следует дать и при более низких температурных показателях.
Старайтесь соблюсти все правила ухода за больным ребенком: его следует изолировать, обеспечить ему личную посуду и полотенца; кормить необходимо легкой пищей, давать много пить (чай, морс, травяные отвары); вовремя давать лекарства и производить процедуры полоскания.
На стадии стихания острого процесса возможно подключение физиотерапии – специально для удобства лечения детей ныне разработаны портативные устройства – на основе одного действующего фактора либо комплексные (магнитное импульсное поле, тепло, красный импульсный свет).
АНГИНА
Тонзиллит (от латинского слова tonsilla – миндалина) – острое инфекционное заболевание, характеризующееся воспалением и наличием очаговой инфекции в нёбных миндалинах.
Выделяют две формы тонзиллита – острый (ангина) и хронический.
Развитию острого тонзиллита способствуют: переохлаждение, снижение реактивности организма (снижение иммунитета), кариозные зубы, гнойные синуситы, искривление носовой перегородки, нерациональное питание. Чаще всего пик заболевания приходит на осенне-зимний и весенний период.
Ангина характеризуется острым началом. Инкубационный период может быть от нескольких часов до трех-пяти или семи дней. Обычно отмечают постепенное появление нарастающих болей в горле в покое, а также при глотании. Наблюдается ухудшение общего состояния, поднимается температура тела. Возбудители заболевания передаются, как правило, воздушно-капельным путем.
Острый тонзиллит может быть катаральным, когда воспаление проявляется отеком и покраснением миндалин; фолликулярным, когда на миндалинах появляются нагноившиеся фолликулы в виде гнойных точек; лакунарным, при котором в лакунах формируются гнойные пробки или жидкий гной. Все эти формы характеризуются появлением неприятного запаха изо рта или неприятного привкуса.
Диагноз тонзиллит, а также его форму и стадию может установить только ЛОР – врач. При постановке диагноза хронический тонзиллит врач основывается на совокупности общих и местных признаков. Учитываются анамнестические данные, объективные симптомы и лабораторные показатели, позволяющие выставить точный диагноз.
Естественно во всех ситуациях квалифицированно разобраться может только специалист, поэтому не стоит даже пытаться определить болезнь самостоятельно. Это крайне опасно, так как может привести к роковой ошибке, ведь существует еще и дифтерия, и хирургические осложнения той же самой ангины (абсцессы, флегмоны), и другие напасти на горло, которые не потерпят легкомысленного отношения к себе.
Еще до визита к врачу нужно приступить к частому (не 3 – 4 раза в день, а ежечасно) полосканию горла антибактериальными средствами (раствором Гексорал, Тантум Верде, Фурацилина, Эвкалипта, Календулы) после полоскания можно (и даже нужно, так как это даст облегчение пациенту) оросить горло аэрозолем (Стопангин, Аква Марис, Каметон, Ингалипт, Гексаспрей, Биопарокс) или рассосать таблетку (Стрепсилс, Имудон, Септолете, Граммидин, Фарингосепт) таких препаратов в настоящее время огромное количество – при ангине они уменьшают воспаление и существенно снижают болезненность. Еще раз повторюсь, что полоскание необходимо, так как во время полоскания микробы и продукты их жизнедеятельности механически смываются и удаляются, а не проглатываются. Заболевание обычно сопровождается проявлениями бактериальной интоксикации, поэтому показано обильное питье и постельный режим! После установленного диагноза “ангина” подразумевается немедленное начало активного лечения.
В лечение острого тонзиллита основным методом является антибиотикотерапия. На основании лабораторных анализов врач назначает антибактериальные препараты для приема внутрь (такие как Флемоксин, Аугментин) или в виде инъекций, если имеет место гнойный процесс в области рото– и носоглотки, к сожалению, без них не удастся обойтись. Одновременно с антибиотикотерапией показан прием антигистаминных препаратов – Кларитин, Супрастин (для снятия отечности в ротоглотке) и пробиотиков – Линекс, Бифиформ (для предотвращения дисбактериоза).
Лечение необходимо начать своевременно, для того, чтобы добиться быстрого выздоровления, предотвратить осложнения, а также предупредить распространение заболевания среди окружающих. Ангина – это легко передающееся заболевание, при котором необходима изоляция пациента на дома или в стационаре с момента выявления и до выздоровления. Помещение, в котором находится пациент с ангиной, следует чаще проветривать и проводить влажную уборку. Для пациента с ангиной нужно выделить отдельную посуду и кипятить после каждого употребления, а также не допустимо, чтобы пациент пользовался общим полотенцем!
Если у пациента наблюдается повышение температуры (выше 38°С – для взрослого) и головная боль используют анальгетики (Аспирин-С, Парацетамол), если пациент не может принять таблетку, ее можно растолочь; еще лучше использовать препараты в виде растворимых шипучих таблеток или сиропа (Нурофен, Панадол). Если в процессе лечения лихорадка спадет, то указанные препараты лучше отменить.
Чаще всего такая терапия очень эффективна, что на 3 – 4 день пациент начинает ощущать себя практически здоровым. Однако категорически запрещается в это время бросать лечение и выходить на работу, посещать занятия в учебных заведениях. Воспалительный процесс далеко еще не завершен, многие системы организма либо ослаблены (в том числе иммунитет), либо находятся в состоянии перестройки. Чтобы избежать осложнений, необходим период восстановления, который продлиться еще несколько дней. В это время будут весьма кстати хорошее питание, послеобеденный отдых, полноценный сон, прием витаминов!
Пациенты, переболевшие ангиной (получавшие антибиотики и другие схемы лечения) перестают быть опасными для окружающих через 9 – 12 дней после начала лечения. Назначение врачом антибиотиков является одновременно эффективным методом лечения и профилактики хронического тонзиллита, ревматизма, заболеваний почек и других осложнений ангины.
Лучшим лечением является профилактика, которая заключается в повышении устойчивости организма к инфекционным воздействиям и неблагоприятным условиям внешней среды. Важное значение имеет общее и местное закаливание организма: систематические занятия физкультурой и спортом, здоровое питание (включающее в себя фрукты и овощи), утренняя гимнастика, воздушные ванны, обтирания, прием витаминов. С целью повышения устойчивости слизистой оболочки глотки к охлаждению, проводится местное закаливание – полоскание горла водой (лучше минеральной) постепенно снижающейся температуры (от теплой к холодной). Также весьма важное значение для предупреждения ангины имеет санация полости рта и носа. Кариозные зубы, больные десны, гнойные поражения придаточных пазух носа предрасполагают к возникновению ангины. Различные патологические состояния полости носа и носоглотки, препятствующие носовому дыханию (искривление перегородки носа, полипы, аденоиды и т.д.), заставляют пациента дышать ртом, а при этом происходит охлаждение и пересыхание слизистой оболочки ротоглотки. Но чтобы избежать неприятностей, этим можно заниматься только после осмотра и получения разрешения у лор – врача.
И помните, лучшее лечение – это профилактика! Будьте здоровы!
Материал носит информационный характер. Лекарственные средства, биологические активные добавки и другие товары указаны в качестве примера их возможного использования и/или применения, что ни в коем случае не является рекомендацией к их применению. Перед применением лекарств, биологически-активных добавок и медицинской техники и других товаров обязательно проконсультируйтесь со специалистом.
Антибиотики в педиатрии. (Необходимые знания для родителей).
 Антибиотики были открыты в 20 веке. За последние десятилетия было синтезировано огромное количество антимикробных препаратов, но в практике используется ограниченное количество. Это связано с тем, что большинство синтезированных антимикробных средств не отвечают всем требованиям практической медицины.
Антибиотики были открыты в 20 веке. За последние десятилетия было синтезировано огромное количество антимикробных препаратов, но в практике используется ограниченное количество. Это связано с тем, что большинство синтезированных антимикробных средств не отвечают всем требованиям практической медицины.
Что же такое антибиотик? Это химиотрерапевтические средства, действующие на возбудителей заболеваний, препятствующие росту и размножению в организме. Промышленные масштабы изготовления препаратов осуществляют путем биосинтеза. Во многих случаях антибактериальные препараты детям назначаются необоснованно, главным образом при острой респираторной вирусной инфекции.
Что не делают антибиотики:
- не действуют на вирусы
- не снижают температуру тела
- не предотвращают бактериальные осложнения
Необоснованное применение антибактериальных препаратов приводит:
- к росту резистентной ( устойчивой) микрофлоры
- повышает риск развития нежелательных реакций (аллергическая, токсическая)
- приводит к нарушению нормальной микрофлоры кишечника
- ведет к увеличению затрат на лечение
Антибиотикотерапия – это серьезное и небезопасное вмешательство в биологический организм человека, соблюдение всех правил рациональной антимикробной терапии может гарантировать необходимый положительный эффект при минимизации побочных действий препаратов.
Существуют четкие принципы (правила) применения антимикробных препаратов.
До конца 70-х годов прошлого столетия к назначению детям ЛС (лекарственных средств) относились очень упрощенно, рассматривая ребенка как уменьшенную модель взрослого человека, и в зависимости от того, как мал был ребенок, снижали дозу ЛС. Так, новорожденным назначали 1/24 часть дозы взрослого, а детям — 1/8-¼ часть дозы в зависимости от возраста. Развитие науки (возрастной физиологии, молекулярной биологии, иммунохимии и генетики), бурное развитие педиатрии в последние десятилетия прошлого века позволили по-новому оценить проблему фармакотерапии в педиатрии. В настоящее время стало очевидно, что если организм взрослого представляет собой саморегулирующуюся биологическую систему со стабильной активностью большинства органов и систем, кардинальной характеристикой детского организма является постоянное изменение физиологических процессов. Более того, каждая из систем жизнеобеспечения имеет в своем постнатальном развитии несколько критических периодов, связанных или с периодом максимального роста, или со становлением функции, или и с тем, и с другим процессом одновременно. Например, критическим периодом для сердечно-сосудистой системы ребенка является возраст от 10 до 15 лет, а для эндокринной – первая неделя жизни и период от 13 до 18 лет, для дыхательной системы – первые 18 месяцев жизни. Но в целом наиболее интенсивные изменения важнейших органов и систем, обеспечивающих постоянство внутренней среды организма, приходится на период первых трех лет жизни. Они наиболее значимы в первый год жизни, подвержены наибольшим изменениям в первый месяц жизни, а в неонатальном периоде – в первые 6-суток жизни, причем каждые сутки этого периода имеют свои характеристики гомеостаза.
3. Также важным моментом считается возрастное ограничение некоторых препаратов, или некоторые препараты нельзя использовать в определенные жизненные периоды. Например тетрациклины, которые нельзя использовать во время беременности и у малышей до 8 лет, из-за пагубного влияния на зубы ребенка (тетрациклиновые зубы). 4. В обязательном порядке необходимо решить вопрос о способе введения антибиотика и с какой кратностью его необходимо вводить. На самом деле очень мало заболеваний, при которых необходимо назначать препараты для внутримышечного введения. Поэтому, чаще, препараты назначают принимать через рот.
Существует группа препаратов, которые не назначаются детям при обычных условиях, они используются исключительно по жизненны показаниям, когда просто не существует других вариантов. При «стандартных» заболеваниях, которые отлично лечатся в поликлиниках и даже стационарах, такие препараты не применимы. В противном случае такие препараты могут принести больше вреда, чем пользы. К ним относится «левомицитин», который до сих пор используют нерадивые мамы при поносе у ребенка. Данный антибиотик «очень тяжелый» и довольно токсичный, особенно пагубно действует на систему кроветворения. Прием курса, или даже одной таблетки, у детей раненого возраста может спровоцировать развитие опасного вида анемии – апластической. При этом заболевании происходит угнетение кроветворения. Если не вмешаться в процесс, то малыш может погибнуть. Конечно, это осложнение встречается довольно редко, но при современном уровне развития медицины не стоит подвергать малыша такому риску. Существуют препараты гораздо безопаснее и «мягче» действующие. На сегодняшний день нет такого заболевания, при котором показано использование исключительно «левомицитина» и не было бы возможности его заменить. Тем более если речь идет о поносе! К группе запрещенных антибиотиков у детей относится и тетрациклины, которые способны нарушить минерализацию зубов и спровоцировать сложное заболевание не кариозного происхождения – «тетрациклинновые зубы». При этом заболевании зубки ребенка черные, хрупкие, эмаль скалывается. Эти антибиотики запрещено принимать не только деткам, но и беременным женщинам. У детей в возрасте до 12 – 14 лет запрещены такие препараты как фторхинолоны, которые мощные, эффективные, но довольно токсичные для незрелых органов ребенка. Такие препараты запрещены к использованию, из-за недостаточности данных, но при исследовании на животных, было выявлено формирование пороков развития суставов, причиной которых является употребление данной группы антибиотиков. Исследования на малышах не проводилось, по этим причинам фторхинолоны были запрещены к использованию в широкой практике. Только в реанимациях, под строгим контролем доктора при формировании инфекции, которая устойчива к остальным антибиотикам возможно использование данных препаратов. Отдельного внимания заслуживает «Бисептол», которым лечили малышей много лет назад. Претензий к данному препарату немало: во-первых, препарат не убивает патогенные микроорганизмы, а сдерживает их рост. Препарат давно и широко известен и за это время микроорганизмы успели сформировать устойчивость. Наряду со своей практически бесполезностью, всплывают побочные эффекты – тяжелые поражения кожи и печени, угнетение продуцирования кровяных клеток.
Правила приема антибиотиков
1. При приеме антибиотиков необходимо строго соблюдать время и кратность приема препарата, дозу препарата для поддержания нужной концентрации в крови. Самая главная ошибка при назначении препарата 3 раза в день – завтрак, обед и ужин, это не так. Данная информация говорит о том, что промежутки между приемами лекарств должны составлять 8 часов. Сейчас выпускаются специальные детские формы выпуска препаратов – суспензии, сиропы, порошки, капли с удобной формой дозирования.
2. Принимают антибиотик, запивая водой, а ни в коем случае не молочными продуктами или соком.
3. Важно пройти весь курс антибиотикотерапии, обычно это 5 – 7 дней. Зачастую, мамочки считают, что не стоит пить антибиотики весь курс, зачем «травить» ребенка, при первых симптомах улучшения препарат отменяется родителями. В итоге, «не уничтоженные» микроорганизмы спустя некоторое время снова активируются, но уже с устойчивостью к ранее назначенному препарату, что существенно осложняет лечение. Разгневанные родители считают виноватыми докторов, хотя на деле виноваты сами. При приеме антибиотиков, особенно в первое время, необходимо следить за самочувствием малыша, в случае если после приема препаратов не наступает улучшение в течение нескольких дней, скорее всего препарат просто не эффективен в отношении возбудителя заболевания, и его необходимо сменить.
5. Часто антибиотики назначают с антигистаминными препаратами. Этого делать не надо. Антигистаминные препараты назначают пациентам по показаниям.
После антибиотиков
Во время лечения антибиотиками доктора нередко назначают препараты – пробиотики, которые будут способствовать восстановлению нормальной микрофлоры кишечника. Зачастую, антибиотики могут нанести урон ее составу. Сам пробиотик, длительность и кратность его приема назначает врач. В некоторых случаях его назначение не нужно. Также докторами рекомендовано соблюдение диеты с исключением жаренного, жирного, копченостей и консервантов. В рационе питания ребенка должно быть как можно больше свежих овощей, фруктов, богатых клетчаткой и витаминами.
Нежелательные реакции
 Естественно, на взрослых и детей лекарства могут действовать по-разному: у детей раннего возраста снижена скорость обмена веществ, гематоэнцефалический барьер головного мозга более проницаем, особенно у младенцев, печень и почки находятся в стадии развития, вследствие чего лекарства из организма выводятся быстрее. Некоторые составляющие ЛС могут иметь токсическое влияние – чем меньше ребенок, тем больше вероятность возникновения побочных эффектов. Нежелательные реакции у детей могут проявляться не сразу, а на более поздних стадиях роста и созревания. Неблагоприятное влияние ЛС в детском возрасте может быть связано с их биологическим действием на развитие органов и систем. Широкомасштабные исследования эффективности и безопасности ЛС проводятся и после регистрации ЛС с внесением ограничений на их использование и даже отзывом с фармацевтического рынка. Так, были получены данные о том, что ацетилсалициловая кислота («Аспирин») при вирусных инфекциях у детей может сопровождаться развитием токсической энцефалопатии и жировой дегенерацией печени и головного мозга (синдром Рея); применение нимесулида («Найз») в качестве жаропонижающего — развитием токсического гепатита; применение эритромицина и азитромицина может сопровождаться прокинетическим действием (развитием пилоростеноза у новорожденных); появились сообщения о гепатотоксичности азитромицина и фторхинолонов. В наше время невозможно избежать назначения лекарственных препаратов. Применение же любых лекарственных средств сопряжено с риском побочных эффектов. Известный афоризм гласит, что «есть больные, которым нельзя помочь, но нет таких больных, которым нельзя навредить». Поэтому необходимо всегда взвешивать целесообразность назначения препаратов и риск нежелательных лекарственных реакций, соблюдая основную врачебную заповедь: «Не навреди!».
Естественно, на взрослых и детей лекарства могут действовать по-разному: у детей раннего возраста снижена скорость обмена веществ, гематоэнцефалический барьер головного мозга более проницаем, особенно у младенцев, печень и почки находятся в стадии развития, вследствие чего лекарства из организма выводятся быстрее. Некоторые составляющие ЛС могут иметь токсическое влияние – чем меньше ребенок, тем больше вероятность возникновения побочных эффектов. Нежелательные реакции у детей могут проявляться не сразу, а на более поздних стадиях роста и созревания. Неблагоприятное влияние ЛС в детском возрасте может быть связано с их биологическим действием на развитие органов и систем. Широкомасштабные исследования эффективности и безопасности ЛС проводятся и после регистрации ЛС с внесением ограничений на их использование и даже отзывом с фармацевтического рынка. Так, были получены данные о том, что ацетилсалициловая кислота («Аспирин») при вирусных инфекциях у детей может сопровождаться развитием токсической энцефалопатии и жировой дегенерацией печени и головного мозга (синдром Рея); применение нимесулида («Найз») в качестве жаропонижающего — развитием токсического гепатита; применение эритромицина и азитромицина может сопровождаться прокинетическим действием (развитием пилоростеноза у новорожденных); появились сообщения о гепатотоксичности азитромицина и фторхинолонов. В наше время невозможно избежать назначения лекарственных препаратов. Применение же любых лекарственных средств сопряжено с риском побочных эффектов. Известный афоризм гласит, что «есть больные, которым нельзя помочь, но нет таких больных, которым нельзя навредить». Поэтому необходимо всегда взвешивать целесообразность назначения препаратов и риск нежелательных лекарственных реакций, соблюдая основную врачебную заповедь: «Не навреди!».
Можно ли заменить антибиотики?
 Заменять антибиотики любыми антибактериальными препаратами не обосновано.
Заменять антибиотики любыми антибактериальными препаратами не обосновано.
Во-первых, нет точных клинических исследований, которые бы подтверждали эффективность этих препаратов. И в погоне за мнимой выгодой, «зачем травить ребенка антибиотиками» можно только нанести вред здоровью малыша. Замена антибиотиков слишком заботливыми родителями в большинстве случаев запускает механизм осложнений, заболевание легко перетекает в сложные формы.
Во-вторых, назначение антибиотиков строго регламентировано специальными протоколами, на каждое заболевание. Данными стандартами пользуются все специалисты детской практики.
В-третьих, назначение антибиотиков – целая наука, и если организм ребенка способен справиться самостоятельно без назначения сильнодействующих препаратов, антибиотики не назначаются.
Родители должны понимать, что организм ребенка сложный механизм, в котором все связано и для понимания его работы и соответственно лечения необходимо иметь медицинское образование. Стоит помнить, что на кону стоит здоровье ребенка, и замена препаратов, или несоблюдение рекомендаций может «аукнуться» серьезными проблемами, пусть даже не сразу!
При заболевании, важно своевременно обратиться к врачу, получить квалифицированную помощь и советы по уходу за вашим ребенком.
Педиатр, клинический фармаколог Ландграф Ирина Аркадьевна
Записаться на прием к специалистам
педиатрического отделения КБ № 122
можно по телефону: +7(812) 558-99-76
АКВА МАРИС
Лекарственная форма: СПРЕЙ НАЗАЛ ДОЗИР
Производители
Инструкция по применению
Состав
100 мл раствора содержат 30 мл воды Адриатического моря с натуральными микроэлементами и 70 мл воды очищенной.
Не содержит консервантов.
Na + – не менее 2,50 мг/мл;
Са 2+ – не менее 0,08 мг/мл;
Mg 2+ – не менее 0,35 мг/мл;
Сl – – не менее 5,50 мг/мл;
SO4 2 – – не менее 0,60 мг/мл;
НСО3 – – не менее 0,03 мг/мл.
Описание
Бесцветный прозрачный раствор без запаха.
Фармакотерапевтическая группа
Фармакодинамика
Стерилизованная, изотоническая морская вода, способствует поддержанию нормального физиологического состояния слизистой оболочки полости носа.
Препарат способствует разжижению слизи и нормализации ее выработки в бокаловидных клетках слизистой оболочки носовой полости.
Микроэлементы, входящие в состав препарата, улучшают функцию мерцательного эпителия, оказывают противовоспалительное, очищающее, стимулирующее, восстановительное действие на слизистую оболочку полости носа.
При аллергических и вазомоторных ринитах препарат способствует смыванию и удалению аллергенов и гаптенов со слизистой носа, уменьшению местного воспалительного процесса. Аква Марис, применяемый с гигиеническими целями, способствует очищению слизистой от осевшей на ней уличной и комнатной пыли.
Показания
Противопоказания
Повышенная чувствительность к компонентам препарата.
Детский возраст до 1 года (для спрея назального дозированного).
Способы применения и дозы
Аква Марис капли назальные для детей:
-детям с 1 дня жизни: 4 раза в день по 2 капли в каждый носовой ход;
Аква Марис спрей назальный дозированный:
-детям с 1 года до 7 лет: 4 раза в день по два впрыскивания в каждый носовой ход;
-детям с 7 до 16 лет: 4 -6 раз в день по два впрыскивания в каждый носовой ход;
-взрослым: 4-8 раз в день по два – три впрыскивания в каждый носовой ход.
Курс лечения во всех случаях составляет 2-4 недели (на усмотрение лечащего врача). Рекомендуется повторить курс через месяц.
Профилактика:
Аква Марис капли назальные для детей:
-детям с 1 дня жизни проводить туалет в виде закапывания капель Аква Марис 2-3 раза в день по 1-2 капли в каждый носовой ход;
Аква Марис спрей назальный дозированный:
-детям с 1 года до 7 лет: 1-3 раза в день по одному – двум впрыскиваниям в каждый носовой ход;
-детям с 7 до 16 лет: 2-4 раз в день по два впрыскивания в каждый носовой ход;
-взрослым: 3-6 раз в день по два – три впрыскивания в каждый носовой ход.
Для размягчения и удаления загрязняющих скоплений и носовых выделений:
-Аква Марис впрыскивают или закапывают в каждый носовой ход столько, сколько требует ситуация, устраняя вытекающий избыток жидкости с помощью ваты или носового платка. Процедура может быть повторена многократно до тех пор, пока скопления загрязняющих частиц не будут успешно размягчены и удалены.
Побочные эффекты
Передозировка
Случаи передозировки не отмечены.
Взаимодействие
Так как препарат не оказывает системного воздействия на организм, взаимодействия с другими лекарственными препаратами не отмечено. Возможно применение с другими лекарственными средствами, используемыми для лечения насморка.
Особые указания
Новорожденным, во избежание риска инфицирования среднего уха закапывать раствор в полость носа с осторожностью, с минимальным нажатием на флакон.
Влияние на способность управлять трансп. ср. и мех.
Условия хранения и срок годности
Хранить при температуре не выше 25°С.
Хранить в недоступном для детей месте.
Спрей назальный дозированный 3 года.Не использовать после истечения срока годности.Использовать в течение 45 дней после вскрытия флакона.
Капли назальные для детей 2 года.Не использовать после истечения срока годности.Использовать в течение 45 дней после вскрытия флакона.
Аква Марис ® (Aqua Maris)
| Лек. форма | Кол-во, шт | Производитель |
|---|---|---|
| спрей назальный дозированный | 1 | |
| капли назальные для детей | 1 |
Сервисы РЛС ® Аврора Информация о лекарствах для медицинских систем
Содержание
- Действующее вещество
- Аналоги по АТХ
- Фармакологическая группа
- Нозологическая классификация (МКБ-10)
- 3D-изображения
- Состав
- Фармакологическое действие
- Фармакодинамика
- Показания препарата Аква Марис
- Противопоказания
- Побочные действия
- Взаимодействие
- Способ применения и дозы
- Передозировка
- Особые указания
- Форма выпуска
- Производитель
- Условия отпуска из аптек
- Условия хранения препарата Аква Марис
- Срок годности препарата Аква Марис
Действующее вещество
Аналоги по АТХ
Фармакологическая группа
Нозологическая классификация (МКБ-10)
3D-изображения
Состав
| Спрей назальный дозированный | 100 мл |
| активное вещество: | |
| вода Адриатического моря с натуральными микроэлементами | 30 мл |
| вспомогательное вещество: вода очищенная — 70 мл | |
| не содержит консервантов | |
| содержание ионов: | |
| натрий (Na + ) | не менее 2,5 мг/мл |
| кальций (Ca 2+ ) | не менее 0,08 мг/мл |
| магний (Mg 2+ ) | не менее 0,35 мг/мл |
| хлориды (Cl − ) | не менее 5,5 мг/мл |
| сульфаты (SO4 2− ) | не менее 0,6 мг/мл |
| гидрокарбонаты (HCO3 − ) | не менее 0,03 мг/мл |
Описание лекарственной формы
Бесцветный прозрачный раствор без запаха.
Фармакологическое действие
Фармакодинамика
Стерилизованная изотоническая морская вода способствует поддержанию нормального физиологического состояния слизистой оболочки полости носа.
Препарат способствует разжижению слизи и нормализации ее выработки в бокаловидных клетках слизистой оболочки носовой полости.
Микроэлементы, входящие в состав препарата, улучшают функцию мерцательного эпителия, оказывают противовоспалительное, очищающее, стимулирующее, восстанавливающее действие на слизистую оболочку полости носа.
При аллергических и вазомоторных ринитах препарат способствует смыванию и удалению аллергенов и гаптенов со слизистой носа, уменьшению местного воспалительного процесса.
Препарат Аква Марис ® , применяемый в гигиенических целях, способствует очищению слизистой от осевшей на ней уличной и комнатной пыли.
Показания препарата Аква Марис ®
острые и хронические заболевания полости носа, придаточных пазух и носоглотки;
послеоперационный период (после операций на полости носа);
аллергические и вазомоторные риниты (особенно у лиц, предрасположенных или страдающих повышенной чувствительностью к лекарственным препаратам, в т.ч. у беременных и кормящих женщин);
профилактика и лечение (в составе комплексной терапии) инфекций полости носа в осенне-зимний период ( в т.ч. у беременных и кормящих женщин);
сухость слизистой оболочки полости носа, сохранение физиологических характеристик слизистой оболочки полости носа в измененных микроклиматических условиях — у лиц, живущих и работающих в помещениях с кондиционированным воздухом и/или центральным отоплением; у людей, слизистая оболочка верхних дыхательных путей которых постоянно подвергается вредным воздействиям (курильщики, водители автотранспорта, работники горячих и запыленных цехов, находящиеся в регионах с суровыми климатическими условиями).
Противопоказания
повышенная чувствительность к компонентам препарата;
детский возраст до 1 года.
Побочные действия
Возможны аллергические реакции.
Взаимодействие
Так как препарат не оказывает системного действия на организм, взаимодействия с другими лекарственными препаратами не отмечены.
Возможно применение с другими ЛС для лечения насморка.
Способ применения и дозы
Интраназально.
Детям с 1 года до 7 лет — по 2 впрыскивания в каждый носовой ход 4 раза в день; с 7 до 16 лет — по 2 впрыскивания в каждый носовой ход 4–6 раз в день; взрослым — по 2–3 впрыскивания в каждый носовой ход 4–8 раз в день.
Курс лечения во всех случаях составляет 2–4 нед (на усмотрение лечащего врача). Рекомендуется повторить курс через месяц.
Профилактика
Детям с 1 года до 7 лет — по 1–2 впрыскивания в каждый носовой ход 1–3 раза в день; с 7 до 16 лет — по 2 впрыскивания в каждый носовой ход 2–4 раза в день; взрослым — по 2–3 впрыскивания в каждый носовой ход 3–6 раз в день.
Размягчение и удаление загрязняющих скоплений и носовых выделений
Аква Марис ® впрыскивают или закапывают в каждый носовой ход в объеме, которого требует ситуация, устраняя вытекающий избыток жидкости с помощью ваты или носового платка. Процедура может быть повторена многократно до тех пор, пока скопления загрязняющих частиц не будут размягчены и удалены.
Передозировка
Случаи передозировки не отмечены.
Особые указания
Новорожденным, во избежание риска инфицирования среднего уха, закапывать раствор в полость носа с осторожностью, с минимальным нажатием на флакон.
Влияние на способность управлять транспортными средствами или работать с механизмами. Нет данных.
Форма выпуска
Спрей назальный дозированный. По 30 мл (30,36 г) во флаконе из нейтрального стекла коричневого цвета, снабженном дозирующим устройством, распылительной головкой и защитной крышкой из пропилена. 1 фл. в картонной пачке.
Производитель
ЯДРАН-ГАЛЕНСКИ ЛАБОРАТОРИЙ а.о., Свилно 20, 51000 Риека, Хорватия.
Держатель регистрационного удостоверения: ЯДРАН-ГАЛЕНСКИ ЛАБОРАТОРИЙ а.о., Хорватия.
Претензии к качеству препарата следует направлять в адрес представительства ЯДРАН-ГАЛЕНСКИ ЛАБОРАТОРИЙ а.о. в России. 119330, Москва, Ломоносовский пр-т, 38, оф. 33.
Тел./факс: (495) 970-18-83.
Условия отпуска из аптек
Условия хранения препарата Аква Марис ®
Хранить в недоступном для детей месте.
Срок годности препарата Аква Марис ®
Не применять по истечении срока годности, указанного на упаковке.
Для профилактики ОРВИ и насморка Аква Марис Классический

Средство на основе натуральной воды Адриатического моря для профилактики ОРВИ и насморка у взрослых и детей с года.




Аква Марис ® Классический.
Море возможностей без простуды!
Использование изотонического солевого раствора для промывания носа рекомендовано Министерством Здравоохранения в качестве эффективного средства профилактики коронавирусной инфекции*
Аква Марис ® Классический – это изотонический раствор натуральной воды Адриатического моря, богатого полезными микроэлементами и минералами. Форма выпуска (помповый спрей) позволяет орошать передние отделы носа –именно те участки, на которых «оседает» наибольшее количество респираторных вирусов, попадающих в нос при дыхании.
Аквамарис ® Классика:
- Удаляет вирусы и бактерии с поверхности слизистой оболочки
- Повышает устойчивость к их внедрению**
- Обеспечивает постоянное увлажнение
- Стимулирует местный иммунитет слизистой оболочки
В каких случаях Аквамарис ® Классический спрей назальный используют для профилактики:
- До и после посещения общественных мест (детский сад, школа, поликлиника, общественный транспорт)
- До и после контакта с больным вирусным заболеванием
- Что такое коронавирус?



Аквамарис ® классический спрей для носа
- Снижает риск заболеваемости простудными инфекциями
- Удаляет вирусы и бактерии
- Стимулирует местный иммунитет
- Увлажняет слизистую носа
Детям 1–7 лет: 1–3 раза в день по 1–2 впрыскивания в каждый носовой ход
Детям 7–16 лет: 2–4 раза в день по 2 впрыскивания в каждый носовой ход
Взрослым: 3–6 раз в день по 2–3 впрыскивания в каждый носовой ход

«Пользуемся с детками Аква-марисом при насморке и очень довольны. Облегчает носовое дыхание, снимает чувство заложенности в течении дня, да и в целях профилактики, можно его применять как взрослым так и детям. Раньше, когда такого лекарства не было, я с моря привозила воду в банке и капала в нос, а теперь есть чистый, действенный препарат»


А ведь когда-то я своему трехлетнему сыночку нос солевым раствором промывала! «Помогите! Не губите!», — орал он, начитавшись Чуковского. То ли не было тогда еще «Аква Мариса», то ли я о нем не знала. А как-то купила в аптеке спрей «Аква Марис», промыла носы деткам и удивилась — не протестуют. То ли смирились уже, то ли… ну и попробовала на себе. С тех пор от насморка — только «Аква Марис».


Я сейчас живу прямо на берегу океана и не представляю себе, как можно жить, не вдыхая этот соленый воздух, не убегая глазами за горизонт и не засыпая под шум волн. Морская вода и морской воздух — два жизненно необходимых для меня компонента, которые буквально поставили на ноги за это время: вернули иммунитет, придали сил и заставили дышать полной грудью. Поэтому препарат на основе морской воды — самая полезная штука, которая нужна абсолютно каждому!


Я просто не представляю, как бы я жила без Аква-Мариса. Отопительный сезон – это ад для моих глаз и для моего носа. Сухой воздух настолько высушивает мне слизистую оболочку носа, что появляются кровавые корки. А это больно и неприятно. Аква-Марисом пользуюсь уже года 4 практически постоянно, пока в квартире топят, бывает даже ночью просыпаюсь за “дозой”. Многие говорят, что это просо обычная очищенная морская вода и можно использовать средства подешевле (всё таки Аква-Марис достаточно дорогой). Пробовала я всякие аналоги – всё не то. Видимо всё дело в отличном распылителе. C сухостью носа справляется на “ура”, плюс благодаря ему я стала меньше болеть простудными заболеваниями, т. к. слизистая носа полноценно работает.


Спрей Аквамарис у нас все время есть в аптечке. Когда заканчивается, сразу покупаем следующий флакончик. Сама им редко пользуюсь, а вот для ребенка этот спрей у нас незаменимый. С детства были частые простуды, а в итоге оказались увеличенные аденоиды. Не согласна с теми, кто считает, что можно найти что-нибудь аналогичное, но подешевле с тем же эффектом. Пробовали много разных, но Аквамарис самый лучший.


К моему удивлению спрей отлично справился с насморком – сопли прошли, заложенность носа исчезла и даже пропал зуд в носоглотке.


Пользуемся каплями со дня выписки из роддома. Нам посоветовали ещё до рождения ребенка перед чисткой носа закапать по капельке. И корочки хорошо отходят и в профилактических целях милое дело. Когда через нос попадает малышу в рот, он не плачет и даже кривится не сильно, хотя у нас был один солевой раствор для промывания носа от которого он аж рыдал и кашлял. видимо концентрация соли была большая и ему жгло слизистые. Когда у нас случился небольшой насморк — за три дня активного промывания Аква Марисом все прошло. Так что очень всем советую.


Препараты Аква Марис ® созданы на основе воды Адриатического моря и сохраняют в своем составе весь спектр полезных минералов и микроэлементов
- Ca и Mg способствуют улучшению отхождения носовой слизи и улучшают обменные энергетические процессы, усиливая двигательную активность мерцательных клеток. Благодаря их ритмичным движениям слизистая носа самоочищается, препятствуя оседанию на ней бактерий и вирусов, способных вызвать заболевание
- Zn и Se стимулируют местный иммунитет слизистой оболочки носоглотки и околоносовых пазух.
- I и NaCl активируют выработку защитной назальной слизи специальными клетками, в результате чего вдыхаемый воздух увлажняется, а также оказывают антисептический эффект.
- Ионы Ca обладают противоаллергическим действием.
- Карбонаты, сульфаты, хлориды нормализуют выработку назальной слизи.
Спрей Аква Марис® является изотоническим раствором (то есть идеально подходит организму, поскольку концентрация соли в нём соответствует её уровню в плазме крови человека), а удобный дозатор обеспечивает оптимальное орошение и увлажнение локальных участков слизистой носа, без интенсивного промывания. Поэтому им можно пользоваться каждый день, особенно во время вспышек простудных заболеваний.
Слизистая носа устроена таким образом, чтобы постоянно фильтровать вдыхаемый воздух. Для этого природа снабдила её специальными «микроресничками», которые, совершая ритмичные волнообразные движения, препятствуют оседанию болезнетворных вирусов и бактерий. Носовая слизь содержит в себе противовирусные компоненты, обволакивает и обезвреживает попавшие микробы. Благодаря наличию полезных микроэлементов в составе, Аква Марис® поддерживает нормальную физиологическую работу слизистой оболочки носа при любых неблагоприятных внешних обстоятельствах (зимой или в кондиционированном помещении). Цинк и селен повышают местный иммунитет. Кальций и магний стимулируют двигательную активность «микроресничек» и способствуют улучшению отхождения носовой слизи, а ионы кальция еще и обладают противоаллергическим действием. Йод и хлорид натрия нормализуют выработку носовой слизи, а также производят антисептический эффект. Карбонаты, сульфаты, хлориды нормализуют выработку назальной слизи. Любые капли или мази для носа на масляной основе склеивают между собой «микрореснички», нарушая естественные процессы очищения воздуха, закупоривают протоки желёз, вырабатывающих слизь, и могут вызвать побочные действия в виде чувства жжения, усиления выработки носовой слизи или даже отёка слизистой оболочки. Поэтому с целью профилактики медики рекомендуют использовать Аква Марис® – современное средство, которое поддерживает защитные силы организма, не увеличивая лекарственную нагрузку и не изменяя нормальное функционирование слизистой оболочки.
Закаливание – доступный и распространенный метод профилактики. Но надо учитывать, что у всех детей от природы разные возможности к формированию иммунитета, поэтому в каких-то случаях при закаливании может последовать непредсказуемая реакция организма ребенка. Да и сам процесс закаливания сопряжен со сложностями, а профилактика спреем Аква Марис® занимает не более 30 секунд и требует минимальных усилий как со стороны мамы, так и со стороны ребенка.
Для профилактики предпочтительнее использовать форму спрея Аква Марис®, так как при этом носовая полость не промывается, а именно орошается (при орошении механический дозатор спрея мягко распыляет раствор морской воды по поверхности носовой полости). Если чуть подробнее, то при дыхании вирусы попадают «неглубоко» и располагаются недалеко от преддверия носа. Промывать в данном случае незачем, надо именно орошать и удалять вирусы с локальной поверхности. Кроме того, компактные размеры спрея позволяют взять его с собой и воспользоваться им в любой момент, когда возникает необходимость. А промывать нос нужно в первую очередь для удаления излишка слизи, которая мешает нормальному дыханию во время насморка. В этом случае больше подходят аэрозольные формы – Аква Марис® Норм Интенсивное промывание или Аква Марис® Беби Интенсивное промывание.
В состав Аква Марис® входит очищенная морская вода, насыщенная полезными минералами и микроэлементами, которые способны восстанавливать защитные функции носа. Карбонаты, сульфаты, хлориды нормализуют выработку назальной слизи. Цинк и селен повышают местный иммунитет слизистой оболочки. Кальций и магний способствуют улучшению отхождения носовой слизи и стимулируют двигательную активность мерцательных клеток, в результате чего болезнетворные вирусы и бактерии не могут закрепиться на слизистой и вызвать воспаление. Кроме того, ионы кальция обладают противоаллергическим действием. Йод и хлорид натрия нормализуют выработку носовой слизи, а также производят антисептический эффект. Одна из главных особенностей спрея Аква Марис® – как раз увлажнение слизистой оболочки носа. Безопасность и эффективность профилактики доказана многочисленными исследованиями ведущих российских специалистов на базе различных медицинских учреждений: РГМУ им. Н.И. Пирогова, Институт уха, горла, носа и речи, г. Санкт-Петербург, Департамент здравоохранения г. Москвы, ГУ Научный центр здоровья детей РАМН, г. Москва, Центр гигиены и эпидемиологии, г. Москва, НИИ гигиены МЗ РФ, г. Новосибирск, ФППС КГМА, г. Кемерово. Подробно с данной информацией вы можете ознакомиться на нашем сайте.
Спрей Аква Марис® в первую очередь стоит использовать после посещения общественных мест, так как воздух в них насыщен патогенными микроорганизмами. Кроме того, здесь высок риск контакта с носителями ОРВИ. Поэтому удаление вирусов и бактерий с поверхности слизистой после таких прогулок – особенно важный момент! По возможности лучше делать это и до посещения мест массового скопления людей (детский сад, школа, метро, поликлиника и т.д.) для поддержания слизистой в «боеготовности».
Физиологический раствор, кроме воды и обычной поваренной соли, не содержит дополнительных полезных микроэлементов. Вода для производства Аква Марис® добывается в районе биосферного заповедника Адриатического моря, она содержит на 7-14% больше полезных микроэлементов и минералов*, необходимых для полноценной работы слизистой носа, по сравнению с обычной морской водой. Карбонаты, сульфаты, хлориды нормализуют выработку назальной слизи. Цинк и селен повышают местный иммунитет слизистой оболочки. Кальций и магний способствуют улучшению отхождения носовой слизи и стимулируют двигательную активность мерцательных клеток, в результате чего болезнетворные вирусы и бактерии не могут закрепиться на слизистой и вызвать воспаление. Кроме того, ионы кальция обладают противоаллергическим действием. Йод и хлорид натрия нормализуют выработку носовой слизи и оказывают антисептический эффект. Карбонаты, сульфаты, хлориды также нормализуют выработку назальной слизи. Аква Марис® воздействует непосредственно на слизистую оболочку носа, способствуя поддержанию нормального, физиологического состояния. Поэтому профилактика простуды и насморка с Аква Марис® более эффективна, чем с применением физраствора.
*-Ion chromatographic method development for monitoring of seawater quality used in over-the-counter pharmaceutical industry. Tomislav Bolanča, Štefica Cerjan-Stefanovič, Melita Regelja, Danijela Štanfel. Journal of Separation Science, Volume 28, Issue 13, 2005.Целесообразно использовать спрей Аква Марис® за несколько минут до выхода на улицу.
Увлажнитель воздуха – вещь, полезная именно в быту. Да, он косвенно способствуют увлажнению слизистой носа. Но морскую воду (именно она оказывает положительное действие) в увлажнитель воздуха не зальёшь, а его эффект закончится, как только вы окажетесь вне дома. Спрей Аква Марис® орошает слизистую оболочку стерильной морской водой, насыщая полезными микроэлементами и способствуя восстановлению её защитных функций. Увлажнителем это, согласитесь, не по силам!
Морскую воду обязательно следует разводить, поскольку в «естественном» состоянии она имеет чрезмерно большую концентрацию солей. Разбавляя дистиллированной водой морскую воду, её искусственно доводят до «изотонического» состояния, при котором концентрация натрия хлорида составляет 0,9%, что соответствует уровню в плазме крови человека. Именно при контакте с изотоническим раствором слизистая оболочка носа «чувствует» себя наиболее комфортно, физиологично. Вода в составе спрея Аква Марис®, забранная из чистейших участков Адриатического моря, особенно богата полезными микроэлементами, что доказано проведённым исследованием, опубликованным в Journal of Separation Science. В этих местах микроэлементов и минералов на 7–14% больше, чем в других водоёмах с морской водой.
Аква Марис® нельзя заменить водой с солью, так как в этом случае получается лишь раствор натрия хлорида (поваренной соли). При домашнем приготовлении почти невозможно точно подобрать пропорцию соли и сохранить стерильность, поэтому есть риск принести слизистой больше вреда, чем пользы: неправильная концентрация может вызвать отёк или даже ожог слизистой. Аква Марис® имеет уникальный состав микроэлементов, получаемых из воды Адриатического моря – одного из самый чистых водоёмов на планете. Цинк и селен повышают местный иммунитет слизистой оболочки. Кальций и магний способствуют улучшению отхождения носовой слизи и стимулируют двигательную активность мерцательных клеток, в результате чего болезнетворные вирусы и бактерии не могут закрепиться на слизистой и вызвать воспаление. Кроме того, ионы кальция обладают противоаллергическим действием. Йод и хлорид натрия нормализуют выработку носовой слизи и оказывают антисептический эффект. Карбонаты, сульфаты, хлориды также нормализуют выработку назальной слизи. Стерильность Аква Марис® на производстве обеспечивается особым способом фильтрации морской воды, благодаря которому возможны сохранение всех полезных микроэлементов и удаление органических частиц (бактерий, веществ растительного и животного происхождения) без применения агрессивных методов стерилизации.